Попадают ли в кому от пневмонии
ÐаÑÐ¸ÐµÐ½Ñ Ð¿Ð¾ÑÑÑпил в пÑлÑмонологиÑеÑкое оÑделение ЦенÑÑалÑной клиниÑеÑкой медико-ÑаниÑаÑной ÑаÑÑи имени заÑлÑженного вÑаÑа РоÑÑии Ð.Ð. ÐгоÑова Ñ Ð¾ÑÑÑой двÑÑÑоÑонней пневмонией по напÑÐ°Ð²Ð»ÐµÐ½Ð¸Ñ Ð¸Ð· поликлиники по меÑÑÑ Ð¶Ð¸ÑелÑÑÑва.
Ðо Ñловам мÑжÑинÑ, на пÑоÑÑжении недели его беÑпокоил каÑелÑ, обÑÐ°Ñ ÑлабоÑÑÑ, одÑÑка пÑи Ñ Ð¾Ð´Ñбе, повÑÑение ÑемпеÑаÑÑÑÑ Ñела до 39-40 гÑадÑÑов.
РпÑеÑÑ-ÑлÑжбе минздÑава ÑообÑаÑÑ, ÑÑо на Ð¼Ð¾Ð¼ÐµÐ½Ñ Ð¿Ð¾ÑÑÑÐ¿Ð»ÐµÐ½Ð¸Ñ Ð¾Ð±Ñее ÑоÑÑоÑние паÑиенÑа оÑенивалоÑÑ Ð²ÑаÑами как ÑÑедней ÑÑепени ÑÑжеÑÑи, в Ð»ÐµÐ³ÐºÐ¸Ñ Ð²ÑÑлÑÑивалиÑÑ Ñ ÑипÑ. ÐоÑле пÑÐ¾Ð²ÐµÐ´ÐµÐ½Ð¸Ñ Ð½ÐµÐ¾Ð±Ñ Ð¾Ð´Ð¸Ð¼ÑÑ Ð¾Ð±Ñледований диагноз «пневмониÑ» подÑвеÑдилÑÑ, назнаÑено ÑооÑвеÑÑÑвÑÑÑее леÑение анÑибиоÑиками. Ðа ÑледÑÑÑий денÑ, когда ÑоÑÑоÑние мÑжÑÐ¸Ð½Ñ ÑÑ ÑдÑилоÑÑ, его пеÑевели в оÑделение ÑеанимаÑии. ÐÑмеÑалаÑÑ Ð´ÑÑ Ð°ÑелÑÐ½Ð°Ñ Ð½ÐµÐ´Ð¾ÑÑаÑоÑноÑÑÑ Ð¸ повÑÑение ÑемпеÑаÑÑÑÑ Ñела до 39 гÑадÑÑов. Ðа Ñоне пÑоводимой комплекÑной инÑенÑивной ÑеÑапии оÑÑиÑаÑелÑÐ½Ð°Ñ Ð´Ð¸Ð½Ð°Ð¼Ð¸ÐºÐ° ÑоÑÑоÑÐ½Ð¸Ñ Ð±Ð¾Ð»Ñного ÑÐ¾Ñ ÑанÑлаÑÑ.
«РкÑайне ÑÑжелÑÑ ÑлÑÑаÑÑ ÑеÑÐµÐ½Ð¸Ñ Ð·Ð°Ð±Ð¾Ð»ÐµÐ²Ð°Ð½Ð¸Ñ Ð²ÑÐ°Ñ Ð½Ð°Ð·Ð½Ð°ÑÐ°ÐµÑ Ð¿Ð°ÑиенÑÑ Ð¼ÐµÐ´Ð¸ÐºÐ°Ð¼ÐµÐ½Ñозное введение в комÑ. ÐÑкÑÑÑÑвеннÑй Ñон пÑи пневмонии Ð¿Ð¾Ð¼Ð¾Ð³Ð°ÐµÑ Ð¿ÑовеÑÑи вÑе Ð½ÐµÐ¾Ð±Ñ Ð¾Ð´Ð¸Ð¼Ñе вÑаÑебнÑе вмеÑаÑелÑÑÑва, минимизиÑовав оÑÐ»Ð¾Ð¶Ð½ÐµÐ½Ð¸Ñ Ð¸ наÑÑÑÐµÐ½Ð¸Ñ ÑÑнкÑиониÑÐ¾Ð²Ð°Ð½Ð¸Ñ Ð´ÑÑÐ³Ð¸Ñ Ð¾Ñганов и ÑиÑÑем. Ðведение и вÑÑ Ð¾Ð´ паÑиенÑа из ÐºÐ¾Ð¼Ñ ÑÑаÑелÑно конÑÑолиÑÑеÑÑÑ Ð²ÑаÑами. ÐеÑÑ Ð¿ÐµÑиод вÑемени к болÑÐ½Ð¾Ð¼Ñ Ð¿Ð¾Ð´ÐºÐ»ÑÑен аппаÑÐ°Ñ Ð¸ÑкÑÑÑÑвенной венÑилÑÑии Ð»ÐµÐ³ÐºÐ¸Ñ , а оÑновнÑе жизненнÑе показаÑели ÑикÑиÑÑÑÑÑÑ ÑпеÑиалÑнÑми пÑибоÑами», — подÑеÑкнÑл заведÑÑÑий оÑделением ÑеанимаÑии-анеÑÑезиологии ÐлнÑÑ ÐимаÑдинов.
ÐÑаÑами пÑоведено неÑколÑко конÑилиÑмов, на коÑоÑÑÑ ÑеÑалÑÑ Ð²Ð¾Ð¿ÑÐ¾Ñ Ð¾ далÑнейÑей ÑакÑике Ð²ÐµÐ´ÐµÐ½Ð¸Ñ Ð¿Ð°ÑиенÑа Ñ Ð¿ÑивлеÑением вÑаÑей облаÑÑной клиниÑеÑкой болÑниÑÑ, ÑпеÑиалиÑÑов по клиниÑеÑкой ÑаÑмакологии и гÑавиÑаÑионной Ñ Ð¸ÑÑÑгии кÑови, ÑоÑакалÑнÑÑ Ñ Ð¸ÑÑÑгов. ÐаÑÐ¸ÐµÐ½Ñ ÐºÐ¾Ð½ÑÑлÑÑиÑован диÑÑанÑионно ÑпеÑиалиÑÑами ÑедеÑалÑного медиÑинÑкого биоÑизиÑеÑкого ÑенÑÑа имени Ð.Ð. ÐÑÑназÑна ФÐÐРРоÑÑии о пеÑеводе в дÑÑгое медиÑинÑкое ÑÑÑеждение, но ÑÑиÑÑÐ²Ð°Ñ ÐµÐ³Ð¾ неÑÑанÑпоÑÑабелÑноÑÑÑ Ð¸Ð·-за ÑÑжеÑÑи ÑоÑÑоÑниÑ, пеÑевод бÑл неÑелеÑообÑазен. Ð Ñ Ð¾Ð´Ðµ леÑÐµÐ½Ð¸Ñ Ð¿Ð°ÑиенÑÑ Ð±Ñло пеÑелиÑо более 6,5 лиÑÑов кÑовезамениÑелей. Ð ÑеÑение 10 дней ежедневно пÑоводилоÑÑ Ð²Ð½ÑÑÑивенное ÑлÑÑÑаÑиолеÑовое облÑÑение кÑови. ÐаннÑй ÑпоÑоб воздейÑÑÐ²Ð¸Ñ Ð½Ð° оÑганизм Ñеловека ÑпоÑобен знаÑиÑелÑно ÑлÑÑÑиÑÑ Ð¼Ð½Ð¾Ð³Ð¸Ðµ пÑоÑеÑÑÑ Ð¶Ð¸Ð·Ð½ÐµÐ´ÐµÑÑелÑноÑÑи, ÑлÑÑÑив обменнÑе пÑоÑеÑÑÑ Ð¸ ÑÑилив иммÑннÑÑ Ð·Ð°ÑиÑÑ, в ÑезÑлÑÑаÑе Ñего недÑг можно излеÑиÑÑ Ð³Ð¾Ñаздо бÑÑÑÑее. ЧеÑез 80 дней ÑоÑÑоÑние паÑиенÑа оÑмеÑалоÑÑ ÐºÐ°Ðº ÑÑабилÑно ÑÑжелое, но Ñже Ñ Ð¿Ð¾Ð»Ð¾Ð¶Ð¸ÑелÑной динамикой. Ðа Ñоне пÑоводимого леÑÐµÐ½Ð¸Ñ ÑамоÑÑвÑÑвие ÑлÑÑÑилоÑÑ: ÑемпеÑаÑÑÑа Ñела пÑиÑла в ноÑмÑ, каÑÐµÐ»Ñ Ð¸ одÑÑка оÑÑÑÑпали. ÐаÑÐ¸ÐµÐ½Ñ ÑамоÑÑоÑÑелÑно ÑадилÑÑ, пÑÑалÑÑ Ð²ÑÑаваÑÑ Ñ ÐºÑоваÑи. ÐоÑле двÑÑ Ð¼ÐµÑÑÑев Ð½Ð°Ñ Ð¾Ð¶Ð´ÐµÐ½Ð¸Ñ Ð² оÑделении ÑеанимаÑии, мÑжÑÐ¸Ð½Ñ Ð¿ÐµÑевели в оÑделение пÑлÑмонологии Ð´Ð»Ñ Ð¿ÑÐ¾Ð´Ð¾Ð»Ð¶ÐµÐ½Ð¸Ñ Ð»ÐµÑениÑ.
ÐмиÑÑий оÑÑалÑÑ Ð¶Ð¸Ð² благодаÑÑ ÑÑилиÑм вÑаÑей, медиÑинÑÐºÐ¸Ñ ÑеÑÑÐµÑ Ð¸ младÑего медиÑинÑкого пеÑÑонала двÑÑ Ð±Ð¾Ð»ÑÑÐ¸Ñ ÐºÐ¾Ð»Ð»ÐµÐºÑивов: оÑÐ´ÐµÐ»ÐµÐ½Ð¸Ñ Ð°Ð½ÐµÑÑезиологии и ÑеанимаÑии Ñ Ð¿Ð°Ð»Ð°Ñой инÑенÑивной ÑеÑапии и пÑлÑмонологиÑеÑкого оÑÐ´ÐµÐ»ÐµÐ½Ð¸Ñ Ð¦Ð ÐСЧ.
«Я ÑÑдом оÑÑалÑÑ Ð¶Ð¸Ð². ÐдеÑÑ Ð»ÐµÑили Ð¼ÐµÐ½Ñ Ð±Ð¾Ð»ÐµÐµ ÑÑÑÑ Ð¼ÐµÑÑÑев, 14 дней Ñ Ð±Ñл в коме, 69 дней в ÑеанимаÑии. Я Ð½Ð°Ñ Ð¾Ð´Ð¸Ð»ÑÑ ÐºÐ°Ðº бÑдÑо в невеÑомоÑÑи. ÐÑÐµÐ½Ñ Ñад бÑл ÑвидеÑÑ ÑÐ²Ð¾Ð¸Ñ ÑоднÑÑ Ð¸ Ð±Ð»Ð¸Ð·ÐºÐ¸Ñ , веÑнÑÑÑÑÑ Ð´Ð¾Ð¼Ð¾Ð¹ к ноÑмалÑной жизни. ÐоÑле вÑпиÑки Ñ Ð¿Ñодолжал амбÑлаÑоÑно наблÑдаÑÑÑÑ Ñ ÑеÑапевÑа и Ñ Ð¸ÑÑÑга по меÑÑÑ Ð¶Ð¸ÑелÑÑÑва. СейÑÐ°Ñ ÑÑвÑÑвÑÑ ÑÐµÐ±Ñ Ð½Ð¾ÑмалÑно, ÑÐ°Ð½Ñ Ð¿ÑакÑиÑеÑки зажили. СпаÑибо за ÑпаÑÑннÑÑ Ð¶Ð¸Ð·Ð½Ñ !», — говоÑÐ¸Ñ ÐмиÑÑий.
Источник
12 апреля 2020, 15:11
[ «Аргументы Недели», Валерия Шавельева, Обозреватель отдела Общество ]
 Пульмонолог Сергей Авдеев
Пульмонолог Сергей АвдеевБолезни легких являются одной из основных причин смертности россиян по сей день. Медицина не стоит на месте, но враг слишком силен. В ситуации с новым коронавирусом опять страдают уязвимые легкие. О симптомах пневмонии, распространении вируса через кашель и чихание, а также способах защитить себя специально для «АН» рассказал профессор, зав. кафедрой пульмонологии Первого МГМУ имени И. М. Сеченова и член-корреспондент РАН Сергей АВДЕЕВ.
– Сергей Николаевич, в чем опасность пневмонии, вызванной коронавирусом? Чем она отличается от других видов пневмоний?
– Коронавирусная пневмония опасна потому, что это воспаление легких, которое имеет странность протекать бессимптомно. Доказано это на 100%. У бессимптомных пациентов появляются изменения в легких, которые трактуются как пневмония. Второй фактор, усложняющий лечение: сегодня ограничены средства лекарственной терапии. Официально признанных лекарств против COVID-19 нет, лечить приходится препаратами, эффективность которых нуждается в подтверждении. Третий: такая пневмония протекает по сценарию, где легкие могут быть поражены тотально – это массивная пневмония. Часто требуется респираторная поддержка – кислородотерапия и вентиляция легких.
– Мы часто слышим про необходимость применения ИВЛ при коронавирусе. Кому её назначают?
– Сейчас открыто много отделений и даже стационаров, в которые привозят людей с пневмонией, вызванной COVID-19. Предусмотрено отделение реанимации, в которых находятся реанимационные койки, необходимые таким пациентам. Сегодня примерно 10% всех госпитализированных в стационар, могут потребовать искусственную вентиляцию легких.
– Что происходит с легкими при атипичной пневмонии, вызванной коронавирусом? И как протекает болезнь в целом?
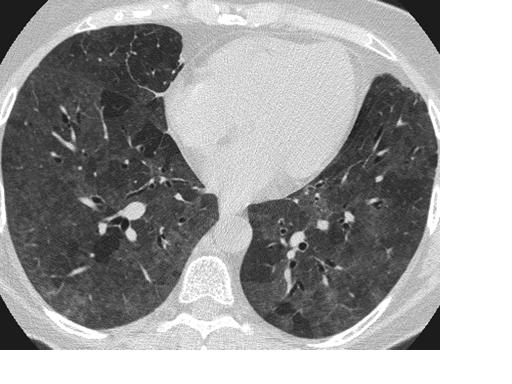
– Самый действенный метод – увидеть пневмонию на компьютерной томографии. Наши рентгенологи употребляют такие термины как «булыжная мостовая», симптом «матового стекла» — вот так она выглядит. Её можно узнать сразу. Чувствительность метода компьютерной томографии достигает 97%, поэтому он выходит на первый план при диагностике воспалительного процесса.
Фото: симптом «матового стекла»

– То есть, при отсутствии симптомов можно просто записаться на компьютерную томографию и выявить коронавирус таким способом?
– Я рекомендую не записываться на томографию легких без симптомов. Это не опасно, но мало того, что у нас и так большая нагрузка на службы диагностики, так еще и надо учитывать тот фактор, что бессимптомная пневмония – сценарий большинства случаев заражения инфекцией. Такая пневмония легкообратимая, она может пройти сама. Скорее всего – пройдет.
– Какие симптомы у атипичной пневмонии?
– Триада симптомов: кашель, мокрота, одышка. Особенно важным и сложным симптомом является одышка — нехватка воздуха, ощущение некомфортного дыхания. Пациенты по-разному описывают это чувство: кто-то говорит, что надо вдохнуть глубже, кто-то, что у него поверхностное дыхание и т.д. Но все это – описание одышки.
– Есть ли связь между курением и коронавирусом?
– Есть первые результаты исследований из КНР, которые показывают, что приблизительно на 30-40% больше показаний к переводу в реанимацию именно у курильщиков. Вообще курение опасно всегда и везде – это фактор риска многих заболеваний. Тем не менее, если говорить о COVID-19, по статистике, 6 из 10 заболевших – мужчины. Возможно, это связано и с курением. Среди противоположного пола соотношение меньше: болеют 4 женщины из 10.
– А что на счет профилактики? Как обезопасить себя от вируса?
– Во-первых, нужно соблюдать дистанцию. Аэрозольные частицы разносятся при кашле на 2 метра, при чихании на 6 метров. Во-вторых, не трогать руками глаза, губы, нос и так далее. Ворота для вируса – это слизистая оболочка. Руки надо мыть не потому, что вирус проникнет через кожу, а потому что вы касаетесь руками слизистых. А в-третьих, дорогие друзья, мы так много говорим о том, как меньше болеть, ждем вакцину от коронавируса, но забываем про другие вакцины. Есть вакцина от гриппа, пневмококковой инфекции (именно она спасает от пневмонии сейчас). Вакцинация – это ваша защита от многих заболеваний. Заботьтесь о своем здоровье и не забывайте об этом способе обезопасить себя.
Источник
В российских больницах сейчас много пациентов с пневмонией, но без положительных тестов на новую коронавирусную инфекцию. Произошло это потому, что проверить человека на коронавирус не так просто, и многих больных госпитализируют и начинают лечить еще до того, как у них подтвердится наличие COVID-19. Поэтому цифры Росстата, фиксирующие рост числа заболевших пневмонией практически на 40%, не должны вводить в заблуждение и становиться базой для теорий о том, что «от народа скрывают правду».
9 апреля главврачи московских стационаров, в которых принимают инфицированных коронавирусом, выступили за то, чтобы объединить подобные центры с теми, где содержат больных пневмонией. Это как минимум позволит не «таскать» пациентов с места на место, а врачам – сразу быть готовыми к тому, что обычная пневмония окажется вызванной китайским коронавирусом. Скорее всего, все это даст возможность расширить объемы проверок на вирус и, как следствие, увеличит цифры по заболевшим.
Но почему не проверить человека сразу, на дому или при поступлении в стационар с пневмонией?
Потому что новый коронавирус на то и новый, что устоявшиеся методы диагностики с ним пока работают не идеально. Стандартный тест на COVID-19 представляет собой так называемую полимеразную цепную реакцию с обратной транскрипцией (ОТ-ПЦР). Это обычный метод для определения наличия вируса в организме. То есть у вас берут мазок тампоном из носоглотки или из горла, помещают тампон в пробирку со специальным раствором и везут в лабораторию. Там вирусу создают максимально благоприятную среду для размножения, и по различным свойствам впоследствии определяют, есть ли вирус или нет.
Только вот для стопроцентного результата лабораториям нужно иметь данные абсолютно обо всех свойствах вируса, это позволило бы исключить погрешность в итоговых трактовках. А SARS-CoV-2 еще изучен не до конца. Ученые со всего мира изучают его геномы и штаммы, делятся друг с другом результатами, но погрешность все еще остается.
«Точность существующих тестов для выявления COVID-19 составляет 70–80%, а в некоторых случаях тестирование дает ложноотрицательные результаты. И доля таких результатов значительна», – приводил московский оперштаб по борьбе с коронавирусом слова главврача больницы в Коммунарке Дениса Проценко.
Откуда тогда данные о «подтвержденных» случаях?
ПЦР-тесты – это первая стадия анализа пациента, есть и другие. Но все они проходят в рамках стационаров. К примеру, в Москве, до решения о создании единой системы стационаров для выявления и лечения коронавирусной пневмонии, не было единой системы анализа. Получалось так, что пациент попадал с пневмонией в больницу, где не было достаточных ресурсов для того, чтобы определить, связана ли она с коронавирусом, и уже затем, когда проявлялись свойственные именно для COVID-19 симптомы, человека перевозили в другой, «коронавирусный», центр.
И еще довольно важный момент, он касается уже клинических обследований на коронавирус. Вот как сейчас в московских больницах выглядят шаги, по которым выявляют коронавирусную пневмонию. По крайней мере, так в конце марта их изложили главврачи и заведующие отделениями, непосредственно работающие сейчас с больными COVID-19:
- Если у пациента нет признаков ОРВИ (кашля, температуры и т. д.) – то дополнительных исследований не проводится.
- Если признаки есть – делают рентген органов грудной клетки. Врачи отдельно отмечают, что у 18% заболевших с легкими симптомами и у 3% – со средними и тяжелыми рентген может и не показать никаких воспалений в легких.
- Если рентген не дает однозначного результата, или у врачей возникает подозрение на COVID-19, пациента направляют на компьютерную томографию грудной клетки.
- Собственно, все. КТ наряду с ПЦР и рентгеновскими снимками должны показать, был ли человек инфицирован коронавирусом.
И после этого ставят диагноз?
Да, но и эта схема может не дать идеального результата при анализе. «Следует помнить, что вирусная пневмония, вызванная COVID-19, не имеет специфических патогномоничных признаков на КТ-изображениях», – говорится в работе московских специалистов. Это значит, что со всей определенностью сказать «да, это точно COVID-19», нельзя.
«На самом деле, если мы начнем делать КТ при традиционных вирусных инфекциях, особенно при гриппе, то тоже найдем какие-то подобные изменения в легких у очень большого процента пациентов. Более того, даже у тех, кто не болеет», – говорил газете ВЗГЛЯД пульмонолог Александр Пальман.
Компьютерная томография может показать степень тяжести поражения легких человека, но уверить медиков в том, что причиной этого послужил именно новый вирус, она не может. Диагноз они в итоге ставят сами, учитывая анамнез пациента, все свойства других видов пневмоний и прочие факторы.
Задача это довольно трудная, поскольку пневмонии, вызванные разными вирусами, могут отличаться не слишком сильно. Для вызванной COVID-19, например, свойственны многочисленные круглые уплотнения легочной ткани по принципу «матового стекла» (это когда легкие на снимке выглядят словно в тумане), разбросанные по всему периметру обоих легких. А вот если уплотнения зафиксированы в одном легком, не являются круглыми по форме и сильно «кучкуются», высока вероятность, что это не «коронавирусная пневмония». Но не всегда бывает именно так. Есть и промежуточные вариации. В итоге получается, что между моментом госпитализации с пневмонией и определением коронавируса есть определенный временной лаг. Со временем он становится все меньше.
«Мы видим, что иногда заболевание развивается настолько быстротечно, что у него уже есть характерная клиническая картина, поэтому ставится диагноз без подтверждения лабораторного по клинической картине. Это нормальная практика», – заявил глава Минздрава Михаил Мурашко.
То есть появляется все больше информации, которая позволяет врачам ставить диагноз и без уверенности в ПЦР-тестах. Это, а также изменения в системе стационаров и увеличение количества тестов, вполне может привести к росту цифр по инфицированным. Но этот рост совсем не подразумевает и автоматического роста смертности в стране – нынешние методы отечественных медиков работают довольно успешно, и цифры это подтверждают. В той же Германии, которую сейчас ставят в пример всей Европе в плане успешной борьбы с вирусом, скончались 2,2 % инфицированных (по состоянию на 10 апреля), в Швеции, не вводившей никаких ограничительных мер, – 8,7%. В России пока 0,79 %.
Источник

