Поражение почек при подагре картинки

Содержание статьи:
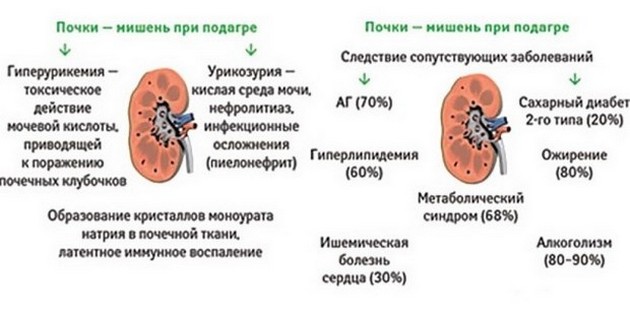
Подагра – состояние, связанное с накоплением и кристаллизацией мочевой кислоты в организме. Избыточный ее синтез на фоне нарушения метаболизма из-за отсутствия необходимых ферментов и проблемы с выведением (дисбаланс секреции и реабсорбции уратов) – основные механизмы подагры и ее внесуставной формы – подагрической почки.
Для заболевания характерны вспышки артрита, появление тофусов (отложение солей в суставах, сухожилиях и близлежащих тканях), камнеобразование на фоне уратной нефропатии.
С патологией сталкиваются около 2% населения. Наблюдается тенденция к росту заболеваемости, что связано с увеличением продолжительности жизни, неправильным питанием, изменением толерантности к глюкозе и ожирением. Ранее болезнь выявлялась только у представителей богатого сословия, которые имели возможность употреблять мясо и вино в больших количествах.
Подагрическая почка – одно из осложнений подагры, патология диагностируется у 30-80% пациентов. Длительное повышение уровня мочевой кислоты в крови выше 8 мг/дл повышает вероятность утраты функциональной способности почек в 5-10 раз. Терминальная стадия хронической почечной недостаточности развивается у 40% пациентов с подагрической нефропатией.
Выделяют 2 вида подагры: первичная (связана с некоторыми генетическими поломками) и вторичная (есть основная провоцирующая причина).
Факторы риска для развития подагрической нефропатии
В качестве предрасполагающих факторов рассматривают следующее:
• эндокринологическая патология: сахарный диабет, ожирение;
• хронический алкоголизм;
• прием некоторых лекарств (салицилаты, тиазидные и петлевые диуретики, антибиотики, нестероидные противовоспалительные средства, никотиновая кислота, этамбутол, циклоспорин), при злоупотреблении данными препаратами подагра считается вторичной;
• противоопухолевая терапия в анамнезе;
• возраст старше 40 лет;
• генетическая предрасположенность;
• неправильное питание;
• хроническая почечная недостаточность;
• мужской пол;
• менопауза у женщин;
• контакт со свинцом;
• гемолитическая анемия;
• псориаз;
• иммуносупрессивная терапия после трансплантации органов;
• гиперурикемия и гиперурикозурия (повышение уровня мочевой кислоты в крови и моче);
• гиперлипидемия (нарушение холестеринового обмена).
Общие симптомы и признаки подагры
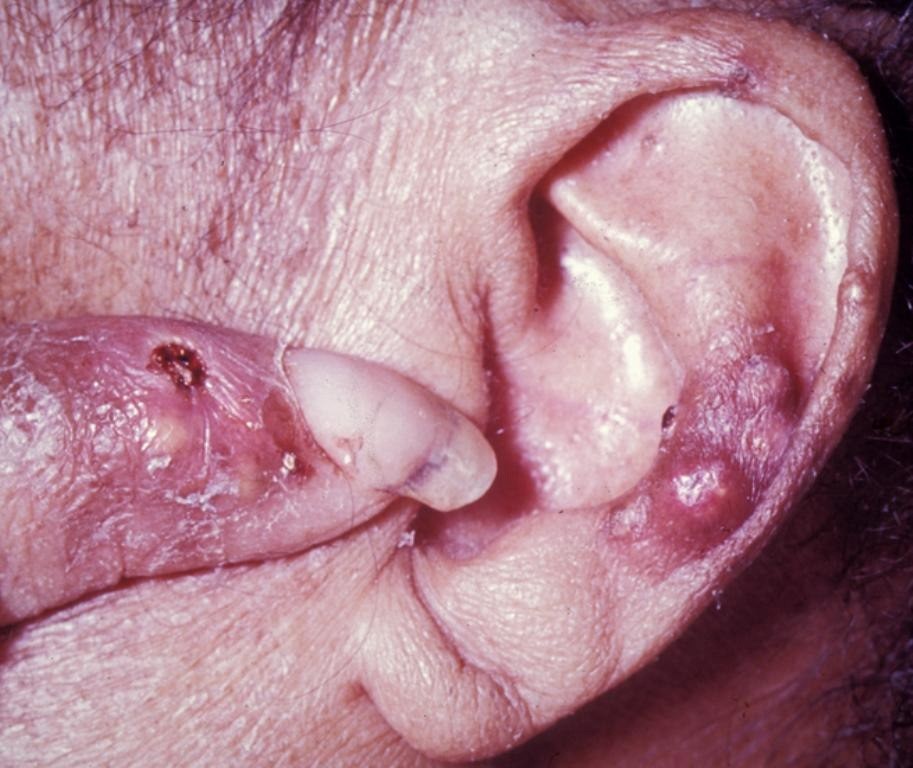
Тофусы при подагре: фото
Скопления кристаллов мочевой кислоты достаточно болезненны, у некоторых пациентов происходит самостоятельное вскрытие тофуса с воспалением. Как правило, профилактический прием препаратов позволяет контролировать подагру и предотвращать образование тофусов.
У каждого пациента болезнь проявляется вариативно, но чаще симптомы подагры следующие:
• выраженная боль, гиперемия, воспалительный отек, деформация сустава (в 50% случаев процесс поражает плюсневый межфаланговый сустав большого пальца ноги, но могут вовлекаться и другие суставы);
• усиление болевого синдрома в суставе/суставах в ночные часы, при понижении температуры, внезапное начало;
• длительность атак 4-6 дней, положительная динамика на фоне терапии;
• рецидивирующие атаки артрита, приводящие к деформации суставов;
• образование тофусов, если в течение 5 лет уровень мочевой кислоты в организме превышал норму, а адекватное лечение отсутствовало; при этом уратная нефропатия может появиться задолго до суставных проявлений и узелков;
• повышение температуры тела, озноб.
Со стороны почек при присоединении уратной нефропатии:
• дискомфорт, тяжесть в поясничной области;
• периодические рези при мочеиспускании;
• частые позывы в туалет, малые порции мочи (при острой мочекислой нефропатии усиленный диурез);
• появление «густой» мочи, изменение ее свойств (осадок солей, неприятный запах, примесь крови);
• задержка жидкости в организме, пастозность лица;
• слабость, утомляемость.
Если уратную нефропатию не лечить, есть риск нефролитиаза и присоединения хронической почечной недостаточности.
Формы нефропатии при подагре:
• уратный нефролитиаз;
• хронический тубулоинтерстициальный нефрит;
• острая мочекислая нефропатия.
Диагностика подагры и уратной нефропатии
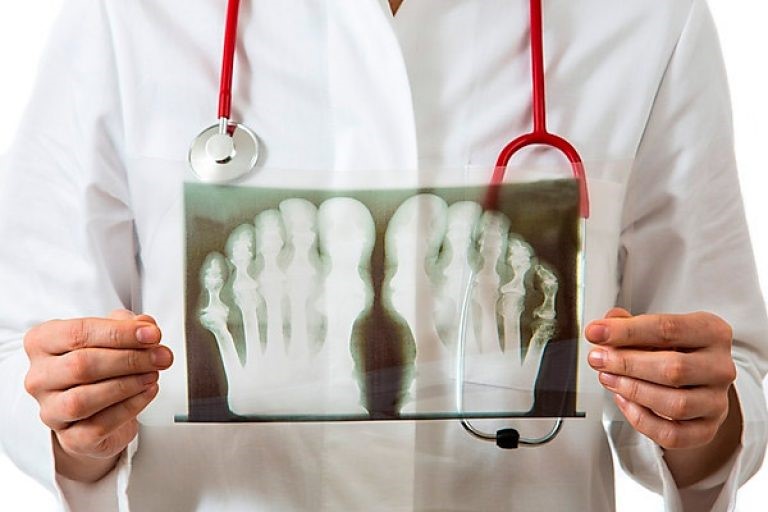
У ряда пациентов диагноз подагры можно установить на основании визуального осмотра.
Лабораторные анализы
В общем анализе мочи визуализируются большое количество уратов, микрогематурия. Появление протениурии (белковых фракций), цилиндров, макрогематурии свидетельствует о серьезном поражении гломерулярного аппарата.
Лейкоцитурия и бактериурия более характерна для вторичного пиелонефрита. Идентифицируют состав микрофлоры посредством бакпосева.
Мочевина и креатинин на начальной стадии болезни находятся в пределах нормы, по мере прогрессирования подагрической нефропатии и присоединении ХПН их уровень возрастает.
Мочевая кислота в сыворотке крови и в моче превышает нормальные показатели: гиперурикемия выше 7мл/дл у мужчин и 6 мл/дл у женщин, гиперурикозурия более 1100мг/сут.
В общем анализе крови ускорение СОЭ и лейкоцитоз появляются при воспалительном процессе в суставах и/или почках.
Синовиальную жидкость и содержимое тофусов анализируют с помощью поляризационной микроскопии, визуализация кристаллов мочевой кислоты верифицирует диагноз подагры.
Инструментальная диагностика включает:
• УЗИ почек (диффузные изменения, солевые включения), расширение чашечно-лоханочной системы визуализируется при хроническом пиелонефрите, гидронефрозе почек. Уменьшение размеров почек типично для вторичного сморщивания.
• Обзорная и экскреторная урография позволяет выявить аномалии развития, мочекаменную болезнь, дать оценку функциональной способности почек.
• Обследование не проводится, если уровень креатинина и мочевины превышает норму.
• Компьютерное и магнитно-резонансное сканирование позволяют получить более четкое представление, но не может оценить функции почек.
• Рентгенография может быть полезна при хронической подагре.
Иногда для подтверждения диагноза выполняют биопсию почки.
Лечение

Терапевтические мероприятия при подагре:
• лечение острой атаки;
• профилактика для предотвращения вспышек;
• прием препаратов, препятствующих накоплению мочевой кислоты в организме.
При подагре необходимо облегчить боль и снять воспаление в суставах, поддержать функциональную способность почек, растворить и вывести соли.
Препараты:
• Нестероидные противовоспалительные средства (Ибупрофен, Индометацин и пр.);
• Кортикостероиды;
• Колхицин (в настоящее время применяется реже, но может использоваться у пациентов с противопоказаниями к НПВС);
• Адренокортикотропный гормон (АКТГ);
• Комбинации лекарственных средств (колхицин плюс НПВС, пероральный кортикостероид плюс колхицин, внутрисуставные стероиды плюс колхицин или НПВС).
Терапия для уменьшения гиперурикемии назначается после купирования острого воспаления и принимается длительно.
Глюкокортикостероиды хорошо помогают при подагре, их назначают при непереносимости нестероидных противовоспалительных средств.
Практикуются внутрисуставные введения, противопоказание – присоединение инфекции, поскольку стероиды могут усугубить состояние.
Не всем пациентам можно принимать НПВС, нестероидные противовоспалительные средства не показаны при почечной недостаточности, язвенной болезни желудка и 12-перстной кишки, эрозивном гастрите, заболеваниях сердца.
По рекомендации гастроэнтеролога некоторым пациентам НПВС комбинируют с блокаторами протонного насоса:
• Аллопуринол;
• Фебуксостат;
• Пробенецид.
Поскольку эти лекарства изменяют уровень мочевой кислоты в сыворотке и ткани, они могут ускорить острые приступы подагры. Этот нежелательный эффект может быть снижен путем профилактики.
• Колхицин или НПВП в низких дозировках;
• Преднизон (если есть противопоказания к приему Колхицина или НПВП).
Другие терапевтические средства, которые могут быть полезны при подагре, включают:
• Уриказу и Пеглотиказу (рекомбинантная уриказа, расщепляет гиалуроновую кислоту до аллонтаина, который выводится из организма);
• Витамин С;
• Анакинру;
• Фенофибрат;
• Аллопуринол.
Лечение подагрической уратной нефропатии – одно из направлений комплексной терапии, подразумевает прием мочегонных средств для предотвращения повторного поглощения мочевой кислоты почками, растительных диуретиков, литолитических лекарств и диетотерпию.
Препараты на растительной основе, способствующие выведению солей из почек при подагре и обладающие мочегонным действием:
• Цистенал;
• Уролесан;
• Цистон;
• Ависан.
Магурлит, Блемарен корректируют нарушения электролитного баланса с помощью сдвига рН в щелочную сторону. Препараты требуют постоянного контроля мочи с помощью специальных тест-полосок, избыточная щелочная реакция может привести к появлению и кристаллизации фосфатов.
Цитратные смеси не назначают при остром воспалении в почках и хронической почечной недостаточности. Из-за высокого содержания натрия требуется осторожность при повышенном артериальном давлении. Для лечения гипертонии используют Лозартан (селективный антагонист рецепторов ангиотензина II), помимо вазоконстрикторного действия, препарат обладает урикозурическим эффектом. Также назначают ингибиторы АПФ, блокаторы кальциевых каналов. Добиваться нормальных цифр АД при подагре необходимо потому, что при повышенном артериальном давлении выведении уратов с мочой уменьшается.
Если размеры конкрементов значительны, обоснована хирургическая тактика: пиелолитотомия или дистанционная ударно-волновая литотрипсия.
Фитотерапия при подагре

Травы и растения, способствующие нормализации кислотно-щелочного баланса при подагре:
• клевер;
• корень лопуха;
• кукурузные рыльца;
• полевой хвощ;
• медвежье ушко (толокнянка);
• брусничный лист.
Часто подагра служит фоновым заболеванием для развития уратного уролитиаза (образование камней в почках вплоть до коралловидного нефролитиаза) и вторичного хронического пиелонефрита.
Другие осложнения со стороны почек при подагре:
• гидронефротическая трансформация;
• пионефроз;
• постренальная ОПН;
• образование кист;
• постепенная утрата функциональной способности почек.
При обострении воспалительного процесса в почках назначают антибиотики с учетом чувствительности возбудителя. Перед приемом необходимо убедиться, что мочевые пути проходимы (нет блокады мочеточника солевым сгустком или конкрементом). В противном случае есть вероятность присоединения уросепсиса.
Повышенный синтез и скопление уратов в почках провоцирует почечную колику. Лечение начинают только после восстановления адекватного пассажа мочи. Облегчить состояние помогают спазмолитики и анальгетики (Но-шпа, Баралгин, Спазган, Папаверин и пр.).
Поражение почек при подагре носит 2-хсторонний характер, уратный уронефролитиаз отличает рецидивирующее течение.
Лечение острой подагрической нефропатии
Терапевтические мероприятия аналогичны таковым при острой почечной недостаточности, спровоцированной внутриканальцевой обструкцией.
Если анурии нет, лечение носит консервативный характер. Пациента в обязательном порядке госпитализируют в стационар, где выполняют внутривенную терапию – вводят изотонический раствор натрия хлорида, декстрозу, маннитол, фуросемид.
Оптимальная рН для растворения кристаллов мочевой кислоты – более 6.5, это нормализует метаболические процессы и способствует выведению солей. Дополнительно применяют Аллопуринол под контролем биохимических показателей.
Эффективность консервативного лечения оценивают в течение 4-5 суток, отсутствие положительной динамики – показание к выполнению острого гемодиализа.
Общие рекомендации при подагре

Пациенту необходимо выполнять следующее:
• Отказаться или резко ограничить потребление продуктов с высоким содержанием пурина: красное мясо, колбасные изделия, ливер (печень, почки, мозг, язык), морепродукты.
• Исключить чрезмерное употребление алкоголя, особенно пива.
• Избегать газированных сладких напитков или продуктов, подслащенных кукурузным сиропом с высоким содержанием фруктозы.
• Ограничить натуральные сладкие фруктовые соки и напитки, сахар, мед, десерты, а также соль.
• Поддерживать высокий уровень гидратации (пить не менее 8-10 стаканов жидкости ежедневно).
• Контролировать нормальный уровень холестерина: при необходимости принимать препараты и соблюдать диету с низким содержанием жиров.
• Нормализовать вес для пациентов с ожирением.
• Принимать препараты, нормализующие артериальное давление.
Кроме того, следует избегать рафинированных углеводов: белого хлеба, какао, шоколада, выпечки. Хотя они и не богаты пуринами или фруктозой, содержание полезных веществ ограничено; исследования показали, что быстрые углеводы могут повышать уровень мочевой кислоты.
Под запретом кулинарный, свиной, говяжий жир.
Из каких продуктов составить меню при подагре

Несмотря на то, что основная диета при подагре подразумевает серьезные ограничения, есть еще много продуктов с низким содержанием пурина, дрожжей, сахара и фруктозы. Представляем список продуктов с пониженным содержанием пуриновых оснований, которые можно включать в рацион:
• Фрукты: большинство фруктов разрешены при подагре. Вишня особенно полезна, так как препятствует острым атакам подагры путем снижения уровня мочевой кислоты и купирования воспаления. Исключение – малина, брусника, виноград, инжир.
• Овощи: болгарский перец, свекла, морковь, картофель, тыква, кабачки и огурцы. По поводу томатов единого мнения нет. Если после их употребления негативные проявления отсутствуют, в умеренном количестве помидоры при подагре есть можно. Использовать капусту и баклажаны в приготовлении блюд или в сыром (соленом) виде диетологи рекомендуют с ограничением.
• Сухофрукты.
• Десерты на желатиновой основе. При избыточном весе и ожирении несистемное употребление.
• Арбуз.
• Орехи и семена.
• Цельные зерна: овес, коричневый рис и ячмень.
• Молочные продукты и их производные: при избыточной массе тела предпочтительнее с пониженным содержанием жира.
• Яйца (не более 1-2 в неделю).
• Напитки: некрепкий кофе, зеленый чай, отвары трав, несладкие компоты.
• Разнообразные травы и специи (исключение шпинат, щавель).
• Масла на основе растений: рапсовое, кокосовое, льняное, подсолнечное, оливковое.
Еда, разрешенная в небольшом количестве

Помимо субпродуктов, красного мяса и некоторых видов рыб, нежирную говядину, курицу, баранину и свинину можно потреблять в умеренных количествах. Ограничение 130-180 грамм, несколько раз в неделю.
Вышеперечисленные продукты содержат умеренное количество пуринов, 100-200 мг на 100 граммов. Злоупотребление может вызвать острый приступ подагры или выход уратных кристаллов с мочой.
Свежий лосось менее обогащен пуринами, чем большинство других рыб или икра.
Один раз в неделю можно устраивать разгрузочный день. Разрешается пить жидкости без ограничения, предпочтение отдается напиткам, ощелачивающим мочу: отвару шиповника, минеральной воде, травяным настоям, овощным сокам (морковь, свекла, огурец, сельдерей).
Профилактика подагры: правильное питание, борьба с лишним весом, контроль мочевой кислоты в крови и пр.
Прогноз при своевременном лечении благоприятный, в случае присоединения почечной недостаточности – серьезный.
Автор
Виктория Мишина
Дата публикации
11.06.2018
Источник
Подагра – это болезнь, связанная с нарушением обмена веществ, при которой ураты (соли мочевой кислоты) накапливаются в суставах. Подагру еще во времена Гиппократа называли «болезнью королей», так как неумеренность в еде и спиртном могли позволить себе только знатные люди. По статистике, в России подагрой болеет каждый 3 человек из 1000. Чаще всего этому заболеванию подвержены мужчины, достигшие 40 лет. Женщины тоже болеют подагрой, но, как правило, после менопаузы. По сути, подагра является одной из разновидностей патологий костно-суставной системы, причиной которой является отложение солей.
Заболевание влияет на все суставы, начиная от суставов пальцев рук до суставов пальцев ног.
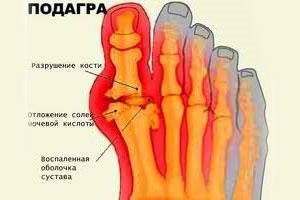
Подагра (фото на ногах)
Основной причиной возникновения подагры является злоупотребление либо едой (мясом, копченостями, субпродуктами (печенью, почками), бобами, рыбно-соленой пищей, фасолью, шоколадом), либо спиртными напитками.
Причиной могут также являться:
- Отягощённая наследственность;
- Характер питания;
- Повышение уровня мочевой кислоты в крови.
К группе риска относятся люди, имеющие:
- Ожирение;
- Сахарный диабет;
- Гипертоническую болезнь;
- Заболевания почек;
- Заболевание желудочно-кишечного тракта;
- Люди с малоподвижным образом жизни.
Во время течения заболевания происходит накапливание производных мочевой кислоты (кристаллы уратов) в суставах, тканях, органах и других системах организма. Нарушение целостности сустава (частичное или полное разрушение) происходит из-за того, что урат кристаллизуется и откладывается в виде мелких частичек.
Большое содержание мочевой кислоты в организме человека происходит по нескольким причинам:
- Абсолютно здоровые почки не выводят огромное количество мочевой кислоты;
- Мочевая кислота выбрасывается в нормальном количестве, но почки не могут её вывести из организма.
В Юсуповской больнице оказывают современную и эффективную медицинскую помощь пациентам со всеми ревматическими болезнями, в том числе и пациентам с подагрой. В больнице работают квалифицированные ревматологи с многолетним опытом клинической работы. В Юсуповской больнице проводят качественную лабораторную диагностику и инновационные инструментальные методы исследования (ультразвуковая диагностика, магнитно-резонансная томография, компьютерная томография и прочие), которые позволяют распознать развитие ревматических заболевания на ранних стадиях.
Что такое подагра у мужчин на ногах?
Подагра, как правило, имеет хроническое течение, поэтому полностью излечить её практически невозможно. Данное заболевание проявляется чаще на ногах. У мужчин подагра характеризуется следующими симптомами:
- Острая боль в суставах, усиливающаяся в утреннее время;
- Покраснение и отечность первого пальца;
- Скованность в конечностях;
- Ограничение подвижности;
- Подъем артериального давления;
- Повышение температуры тела;
- Чувство жара;
- Потеря аппетита;
- Частая смена настроения.
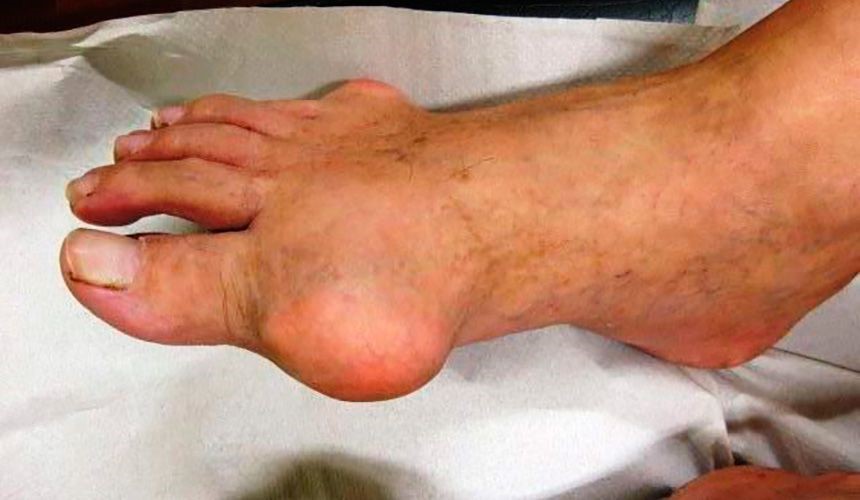
Первые атаки подагрического артрита (воспаление одного сустава) практически всегда бывают краткосрочными. Начинается такой приступ внезапно, как правило, ночью. Чаще всего воспаляется сустав большого пальца ноги (может один или сразу оба).
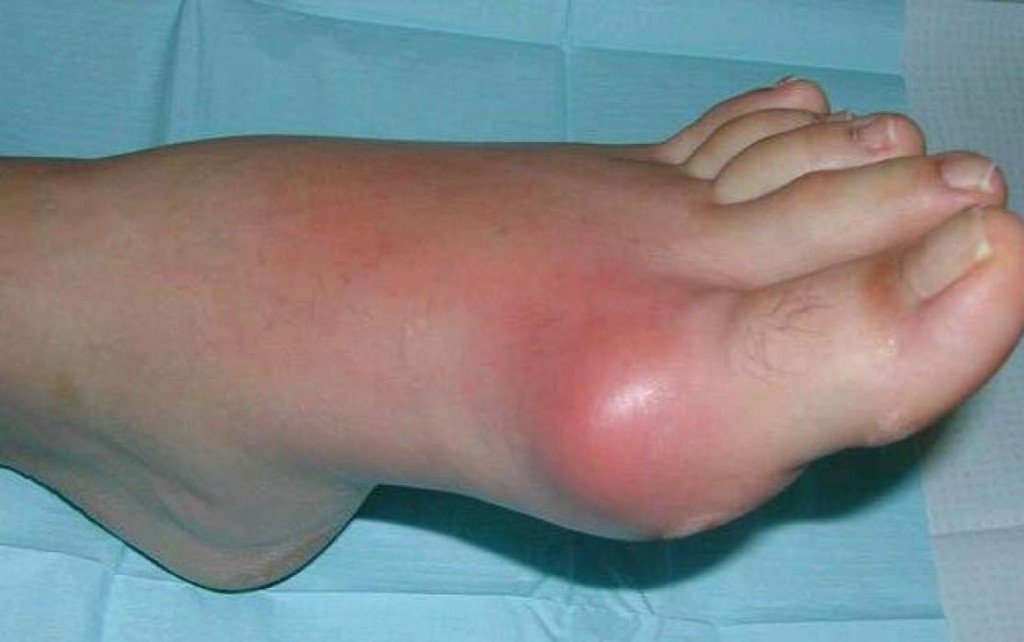
Фото: подагра на большом пальце ноги у мужчины
Помимо того, что больных беспокоит сильнейшая боль, во время приступа сустав начинает распухать, краснеть, кожа в этой области становится ярко-красной или багряной, теплой или горячей на ощупь. Даже незначительное прикосновение к воспаленному месту или минимальное движение в суставе причиняют невыносимую боль. После нескольких дней мучительной боли (3-4 дня) симптомы резко прекращаются, будто ничего и не было.
Однако спустя определенное количество времени боль также внезапно возобновляется. Причем, если в начале интервалы между приступами были достаточно длительными (от одного месяца до года), а сами атаки подагрического артрита непродолжительные, то со временем клиническая картина меняется в худшую сторону. Атаки становятся более длительными, а интервалы между ними более короткими.
В конце концов, наступает такой момент, когда боль в суставах имеет постоянный характер, а светлые промежутки между приступами практически исчезают. Данное состояние носит название «подагрический статус», или хронический подагрический артрит. При хроническом подагрическом артрите наступает разрушение суставного хряща, а в рядом расположенных костях образуются специфические дефекты — «пробойники», представляющие собой полость, заполненную микрокристаллами урата натрия.
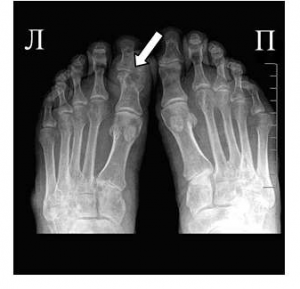
На фото симптом «пробойника» на кости первого пальца ноги
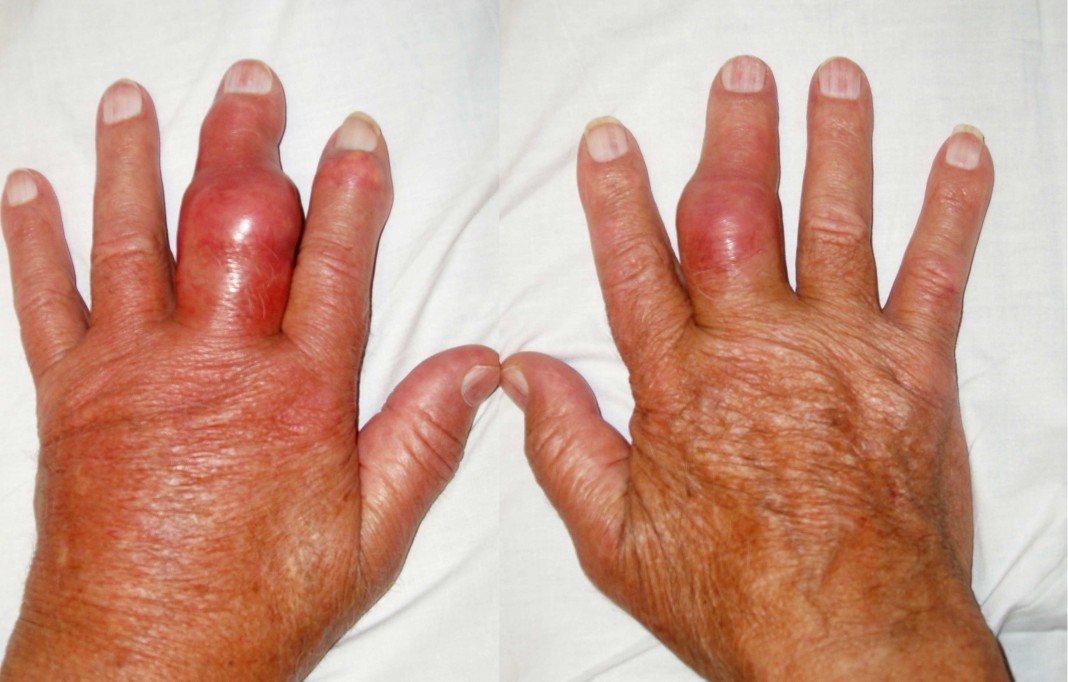
Кристаллы урата натрия могут также накапливаться под кожей, образовывая белесоватые твердые узелки (тофусы), которые заполнены кашицеобразной массой. Такие тофусы часто образуются вокруг пораженного сустава.
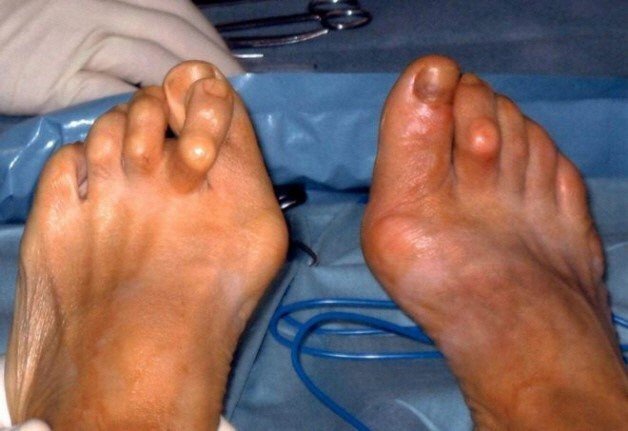
Фото: тофусы вокруг суставов пальцев ног
В особенно запущенных ситуациях подагра может дать осложнения на почки, так как в них тоже могут откладываться ураты, что приводит к мочекаменной болезни, а иногда и к пиелонефриту (воспалению почек).
У мужчин подагра встречается гораздо чаще и в более раннем возрасте, по сравнению с женщинами. Мужская половина человечества подвержена этой патологии уже к 40 годам.
Что такое подагра у женщин на ногах?
Под воздействием провоцирующих факторов у женщин нарушаются естественные процессы выделения мочевой кислоты и поступления ее в организм, уровень мочевины в крови при этом значительно повышается. Это объясняется недостаточной выработкой эстрогенов, которая в женском организме начинается в период менопаузы. Поэтому подагрой чаще всего болеют женщины после 50 лет при остром дефиците полового гормона и патологиях эндокринной системы. Основными симптомами являются:
- Образование тофусов (накопление уратов в суставных тканях);
- Нефролитиаз (скопление мочевины в почках с последующим образованием конкрементов);
- Подагрическая (уратная) нефропатия.
Как вылечить подагру на ногах в Москве?
Чем лечить подагру на ногах знают врачи-ревматологи Юсуповской больницы. В борьбе с острыми воспалениями суставов врачи Юсуповской больницы применяют сразу несколько фармакологических групп:
- Нестероидные противовоспалительные средства (такие как Ибупрофен, Индометацин, Диклофенак);
- Урикозурические препараты (с целью снижения содержания мочевой кислоты) — Антуран, Бутадион, Кетазон;
- Кортикостероиды (Преднизолон, Дексаметазон, Триамцинолон).
Уколы при подагре на ногах используются для купирования болевого синдрома. Выбор препарата при этом зависит от состояния здоровья пациента и особенности болевого порога человека, который определяет непосредственно врач.
В качестве вспомогательной терапии подагры ревматологи рекомендуют ежедневно на ночь наносить йодную сетку на пораженные участки. Таким образом можно уменьшить очаги воспаления, ускорить процесс ремиссии и ослабить приступ боли. Для усиления эффекта необходимо в йод добавить аспирин, и готовым составом регулярно смазывать пораженные суставы.
В Юсуповской больнице активно применяются физиотерапевтические методы лечения, которые эффективно снимают воспаление, сокращают число атак, предотвращают застойные явления уратов натрия и восстанавливают пораженные ткани суставов. С этой целью в больнице имеется:
- Электрофорез;
- Фонофорез;
- Ультрафонофорез;
- Тепловые процедуры;
- Магнитотерапия;
- Амплипульс;
- Ультразвук.
Врачи Юсуповской больницы подберут индивидуальную программу правильного питания, которая будет исключать продукты, провоцирующие возникновение подагрического приступа. Ревматологи больницы распишут лечебную физкультуру с целью возобновления прежней подвижности суставов, нормализации кровообращения и обменных процессов в организме, а также укрепления мышечного аппарата пациента.
Если у Вас подагра большого пальца ноги и Вы нуждаетесь в лечении, обращайтесь за помощью к специалистам Юсуповской больницы. Врачи проведут полное обследование, которое будет включать в себя:
- Общий анализ крови;
- Общий анализ мочи;
- Анализ крови на мочевую кислоту;
- Исследование внутрисуставной жидкости (синовиальной);
- Анализ крови на печеночные и почечные пробы, триглицериды, холестерин;
- Рентген-диагностика воспаленных суставов.
Ревматологи Юсуповской больницы на протяжении многих лет успешно занимаются лечением подагры на ногах у жителей России. В больнице имеется современное оборудование и вежливый медперсонал, который обеспечит комфортное пребывание в стационаре. Записаться на прием и консультацию можно по телефону.
Автор

Заведующий отделением анестезиологии-реанимации с палатами интенсивной терапии, анестезиолог-реаниматолог
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Ревматология. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг..
- Багирова, Г. Г. Избранные лекции по ревматологии / Г.Г. Багирова. — М.: Медицина, 2011. — 256 c.
- Сигидин, Я. А. Биологическая терапия в ревматологии / Я.А. Сигидин, Г.В. Лукина. — М.: Практическая медицина, 2015. — 304 c.
Наши специалисты
.jpeg)
Врач-терапевт, гастроэнтеролог, кандидат медицинских наук. Заместитель генерального директора по медицинской части.

Ревматолог, кандидат медицинских наук

Ревматолог, врач высшей категории
Цены на услуги *
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
Источник

