Повторный отит при приеме антибиотиков
Антон Родионовврач-кардиолог, кандидат медицинских наук, доцент кафедры факультетской терапии №1 Первого МГМУ им.Сеченова
Содержание:
- Антибиотики при бронхите, гайморите и других заболеваниях дыхательных путей и ЛОР-органов
- Типичные ошибки при лечении антибиотиками инфекций дыхательных путей
- Дисбактериоз после антибиотиков: что происходит на самом деле
Лечение антибиотиками в нашей стране, к сожалению, дело не только врачей. Интернет пестрит запросами: «Какие антибиотики пить при ангине?», «Принимать ли антибиотики при простуде?», «Что выбрать — антибиотики в таблетках или уколы?». Доктор Антон Родионов в своей книге о лекарствах подробно рассказывает о допустимом приеме антибиотиков при бронхите, гайморите и других заболеваниях дыхательных путей — и только по назначению врача!
Антибиотик в переводе с греческого означает «против жизни». С одной стороны, это препараты, которые, пожалуй, спасли рекордное количество жизней на земле, во всяком случае, широкое внедрение антибиотиков в клиническую практику во второй половине XX века позволило кардинальным образом изменить структуру заболеваемости и смертности, вытеснив инфекционную патологию с первых позиций. С другой стороны, это группа препаратов, в назначениях которых встречается рекордное количество ошибок.
Я обычно начинал лекции по антибиотикам с данных, которые еще в 2001 году представил легендарный профессор Л.С. Страчунский — корифей российской антибиотикотерапии. Так вот при анализе амбулаторных карт в детских поликлиниках выяснилось, что около 90% антибиотиков назначено не по показаниям. Больше половины назначений приходилось на долю ОРВИ (а вы прекрасно знаете, что антибиотики при ОРВИ не назначают ни для лечения, ни для профилактики). Не думаю, что за 15 лет статистика радикально поменялась.
Вторым слайдом я показываю 4 общих принципа лечения антибиотиками. Они сформулированы для врачей и представляют собой 4 самые распространенные ошибки. Впрочем, уверен, они будут полезны и вам. Итак:
- Не надо назначать антибиотики, если их можно не назначать. Это самое важное правило
- Не надо без необходимости «расширять» спектр действия антибиотика. Когда болеешь, так хочется лекарство посильнее, чтобы убило уже все и наверняка. Так вот не надо «посильнее». Если антибиотик действительно нужен, то он должен не «выжигать все живое, оставляя за собой пустыню», а действовать адресно, с учетом чувствительности возбудителя. Например, как это ни странно, классическая стрептококковая ангина как и 60 лет назад, так и сейчас прекрасно лечится простыми пенициллинами.
- Не надо назначать антибиотики внутривенно и внутримышечно, если их можно назначить в таблетках.
- Не надо рутинно назначать противогрибковые препараты при коротком курсе антибиотиков — 5–7 дней. Это в лучшем случае бесполезно.
Антибиотики во всем мире — это строго рецептурные препараты. Не занимайтесь самодиагностикой и самолечением. Я привожу здесь стандартные общепринятые подходы к лечению, но, разумеется, особенности именно вашего заболевания могут стать основанием для назначения иной терапии. Кроме того, возможны аллергия и другие варианты индивидуальной непереносимости. Обращайте внимание скорее на то, чего делать не надо. А о том, как надо делать, пусть заботится ваш врач.
Антибиотики при бронхите, гайморите и других заболеваниях дыхательных путей и ЛОР-органов
Когда мы говорили о лечении ОРВИ, я не раз повторял, что неосложненная простуда никогда и ни при каких условиях не лечится антибиотиками. Более того, антибиотики не используются и для профилактики осложнений при простуде.
Единственное основание для назначения антибиотиков — это развитие осложнений (гнойный синусит, отит) или же бактериальная ангина.
При гайморите антибиотики назначают, когда гнойное отделяемое из носа, лихорадка, головная боль, а также боль или чувство распирания в проекции синусов сохраняются в течение нескольких дней. При отите антибиотиками лечат при наличии лихорадки, гнойного отделяемого из уха (если барабанная перепонка имеет дефект), при выраженной боли в ухе. Диагноз, разумеется, должен ставить врач.
По поводу стрептококковой ангины мы с вами уже говорили. Прежде чем назначить антибиотик, нужно доказать наличие стрептококка; для этого существуют экспресс-анализы.
В некоторых случаях антибиотики уместны для лечения обострений хронического бронхита (или хронической обструктивной болезни легких); как правило, это удел курильщиков. Основанием для лечения служат лихорадка, нарастание одышки, увеличение количества и гнойности мокроты. Напомню, что просто кашель, даже и с мокротой, при простуде — это не показание для назначения антибиотика.
Самое серьезное заболевание легких — это пневмония (воспаление легких). Пневмонию можно заподозрить самостоятельно, а вот подтвердить ее должен врач путем прослушивания легких (аускультация) и рентгенологического исследования. Вот основные признаки, которые должны быть поводом для обращения к врачу:
1-й вариант: резкий подъем температуры до 39–40 °C, сопровождающийся сухим кашлем, плохим самочувствием, одышкой; боль в груди, усиливающаяся при кашле.
2-й вариант: начало как при ОРВИ с насморком и кашлем, небольшая температура, затем — нормальная, а затем вновь подъем до 38 °C и выше.
У детей: продолжительность температуры до 38 °C и выше более 3 дней, учащенное дыхание, резкая вялость, сонливость.
Для лечения болезней дыхательных путей чаще всего используют три группы препаратов:
- пенициллины — амоксициллин, амоксициллин/клавуланат;
- макролиды — азитромицин, кларитромицин;
- фторхинолоны (дыхательные) — левофлоксацин, моксифлоксацин.
Типичные ошибки при лечении антибиотиками инфекций дыхательных путей
- Применение антибиотиков в инъекциях в амбулаторных (домашних) условиях. Все перечисленные препараты, да и многие другие существуют в форме таблеток.
- Применение ко-тримоксазола (бисептола). Это очень небезопасное лекарство с узким спектром применения. Почему-то его очень любят использовать для самолечения, считая самым безопасным антибиотиком. Это совершенно не так.
- Чтобы предпочесть ко-тримоксазол другим антибиотикам, должны быть очень серьезные основания. Желательно проводить короткие (не более 5–7 дней) курсы терапии.
- Ко-тримоксазол применяется при специфических заболеваниях, например при пневмоцистной пневмонии у ВИЧ-инфицированных и для лечения отдельных форм внутрибольничных инфекций при нечувствительности к другим антибиотикам.
- Применение ко-тримоксазола требует тщательного контроля за побочными эффектами, недоучет которых может привести к смертельному исходу. Например, риск тяжелейшей токсической реакции (синдром Лайелла) при назначении этого препарата в 10–20 раз выше, чем при использовании обычных антибиотиков.
- Рутинное использование пробиотиков и противогрибковых препаратов. Не надо этого делать.
- Позднее начало антибиотикотерапии при пневмонии. К сожалению, от пневмонии даже в XXI веке умирают. Чем позже начинается лечение, тем выше смертность — такая вот неутешительная статистика.
- Частая смена антибиотика в процессе лечения, которую объясняют «опасностью развития устойчивости». Существует общее правило антибиотикотерапии: эффективность оценивают в течение 48–72 часов. Если за это время температура нормализуется и уменьшаются симптомы, значит, препарат эффективен, и его прием продолжают столько времени, на сколько рассчитан курс лечения. Если температура сохраняется, антибиотик считают неэффективным и заменяют на препарат другой группы.
- Слишком длинный или слишком короткий, в т.ч. самостоятельно прерванный, курс лечения. Надо понимать, что мы лечим заболевание, а не анализы и не рентгенологические изменения. Скажем, после перенесенной пневмонии изменения на рентгенограмме могут сохраняться до месяца, а иногда и дольше. Это совершенно не значит, что все это время надо глотать антибиотики. Впрочем, и бросать самостоятельно лечение в первый день нормальной температуры тоже не надо — это верный путь к тому, что в следующий раз антибиотик действовать не будет.
Оптимальная продолжительность терапии некоторых заболеваний дыхательных путей:
- Пневмония внебольничная — минимум 5 дней (+2–3 дня после нормализации температуры)
- Острый бактериальный бронхит — 5–7 дней
- Обострение хронического бронхита — 7–10 дней
- Тонзиллофарингит стрептококковый (ангина) — 7–10 дней
- Острый синусит — 10–14 дней
- Хронический синусит — 21–28 дней.
Дисбактериоз после антибиотиков: что происходит на самом деле
Западные врачи очень удивляются, когда узнают, что русские как-то умудряются диагностировать «кишечный дисбактериоз», а потом его еще и лечить. Пресловутый «анализ кала на дисбактериоз» — это мракобесие, распространенное в национальных масштабах. В кишечнике живет несколько тысяч микробов, лаборатория определяет только два десятка, причем совсем не тех, которые находятся на стенках кишечника, а тех, которые двигаются с каловыми массами. Если вам врач предлагает сдать этот анализ, задумайтесь всерьез…
В действительности проблему представляет состояние, которое носит название антибиотик-ассоциированная диарея, т. е. диарея, развивающаяся вследствие приема антибиотиков. Механизмы ее развития могут быть разные, далеко не все сводится к нарушению состава микрофлоры. Например макролиды, а также клавуланат вызывают понос за счет усиления перистальтики кишечника. Лечить такую антибиотик-ассоциированную диарею не надо, она прекращается самостоятельно через пару дней после отмены препарата.
Главную проблему представляет собой диарея, связанная с колонизацией микроорганизма под названием клостридия (Clostridium dii cile). В этом случае, несмотря на прекращение антибиотикотерапии, частота стула растет, развивается тяжелое обезвоживание. Возможны осложнения — изъязвления и перфорация толстой кишки и летальный исход.
Исходя из этого, давайте сформулируем следующее правило: если после отмены антибиотика диарея не только не проходит, но, наоборот, состояние ухудшается, нужно обратиться к врачу и сделать анализ кала на определение токсина Clostridium dii cile. При подтверждении диагноза назначают лечение другими антибиотиками (метронидазол и ванкомицин).
Источник
Уши – это один из слабых органов человека. Сквозняки, инфекции, вода после душа – все это может привести к воспалению, требующему срочного лечения, иначе последствия бездействия могут быть серьезными. И одним из них считается глухота. Воспалительный процесс в ушах называют отитом. Но что это за патология? И какой антибиотик для ушей поможет быстро и без последствий избавиться от болезни?
Отит: что это за недуг?
Отит – это острая или хроническая форма воспаления, которое может развиться в одной или нескольких ушных зонах: наружной, средней или внутренней. Лечение отита у взрослых антибиотиками назначают обязательно. Без таких препаратов быстро справиться с симптомами и микроорганизмами, вызвавшими воспаление, будет очень сложно.
Плохо вылеченные патологии ушей требуют применения антибактериальных средств, а в некоторых случаях приходится сразу использовать несколько их видов: лекарства можно вводить внутримышечно, в виде капель прямо в ухо или принимать в виде таблеток перорально. Но что вызывает отит? Какие виды заболевания существуют?

Виды отита. Причины
Отит – это заболевание, которое может поразить любую из трех частей уха, именно поэтому в зависимости от очага воспаления патология делится на три вида:
- отит наружного уха;
- отит среднего уха;
- воспалительный процесс внутреннего уха, или лабиринтит.
Причин, вызывающих тот или иной вид патологии, огромное количество, но основными являются такие:
- заболевания носоглотки, которые ведут к отечности и воспалению среднего уха;
- патологии, ослабляющие иммунитет, в их числе корь и грипп;
- попадание в ухо холодной воды во время водных процедур или купания в водоеме;
- травмы и повреждение барабанной перепонки;
- наследственная предрасположенность.

В зависимости от того, какой возбудитель спровоцировал недуг, отит можно разделить на такие типы:
- вирусный;
- бактериальный;
- грибковый.
Лечение отита у взрослых антибиотиками – это эффективно, но какие препараты подойдут тому или иному пациенту, должен решать доктор в зависимости от сложности заболевания и его течения. Но какие симптомы могут указать на воспалительный процесс в ушной раковине?
Симптомы
У каждого вида отита свои симптомы, но общими считаются такие:
- пульсирующая боль в области уха;
- неприятные ощущения за ухом;
- повышение температуры тела;
- озноб;
- шумы и дискомфорт в ухе;
- снижение слуха.
Как уже говорилось, у каждой формы заболевания есть свои симптомы. Взять, например, наружный отит. Симптомы и лечение у взрослых вызывают немало вопросов. Как узнать, что это именно эта форма заболевания? Чем устранить дискомфорт? Нужно ли принимать антибиотики или можно обойтись народными средствами?
Наружный отит – это воспалительный процесс на коже ушной раковины, захватывающий и наружный слуховой проход. Чаще всего его вызывают инфекции грибковые или бактериальные. Выделяют два типа наружного отита: разлитой и ограниченный. Чаще всего у пациентов этот недуг проявляется в виде фурункулов – острого гнойного процесса сальной железы, который был вызван гноеродными микроорганизмами.
Распознать симптомы наружного отита можно по таким признакам:
- зуд;
- боль при дотрагивании к воспаленному участку;
- отек, краснота кожи;
- повышение температуры тела.
Отит наружного слухового прохода – это одна из легких форм патологии, но даже в этом случае нужны ушные антибиотики. Без таких препаратов возможно развитие осложнений.

Средний отит – это воспаление среднего уха. Именно эта форма заболевания чаще всего встречается как у взрослых, так и у детей. Какое требуется, если диагностирован отит среднего уха, лечение? У взрослых антибиотики могут вызвать массу протеста, однако именно препараты этой группы назначают в первую очередь. Разумеется, врач примет во внимание этиологию заболевания. Как уже говорилось ранее, природа недуга может быть как вирусной, так и бактериальной. Среди бактерий чаще всего именно стрептококки и гемофильная палочка вызывают воспаление среднего уха. А вот среди вирусов спровоцировать развитие патологии в ухе может как грипп, так и риновирус или респираторно-синтициальный вирус. Определить наличие воспалительного процесса можно по таким симптомам:
- пульсирующая боль;
- стреляющая боль в ухе;
- дискомфорт;
- слабость;
- расстройство сна;
- отсутствие аппетита;
- ухудшение слуха.
Также воспаление среднего уха может возникнуть вследствие перенесенного насморка или гриппа, во время которых иммунная система ослабевает и увеличивается количество бактерий в носу и глотке. Носовая полость связана со средним ухом, в ней и скапливается жидкость и бактерии, которые и провоцируют воспаление. И здесь уже просто необходимо обратиться к специалисту, средствами народной медицины помочь человеку практически нельзя. Лечение отита у взрослых антибиотиками широкого спектра действия, которые и позволят убить все бактерии, снять отек и вернуть слух, может быть длительным, но пренебрегать терапией не следует. Протекать заболевание может по-разному, если вовремя не принять меры, это может привести к более серьезным формам недуга:
- острый отит;
- хронический отит.
Острый отит – это воспаление, связанное с локализацией жидкости в области среднего уха. При этой форме у больного часто повышается температура и держится в пределах 39 градусов. Сбить ее не удается, пару часов – и она снова поднимается. Часто пациенты говорят о том, что они слышат где-то внутри свой собственный голос. А вот появление гноя в полости среднего уха говорит о том, что острый отит перешел уже в следующую стадию. Гнойный отит у взрослых (лечение антибиотиками в этом случае просто необходимо, и начинать терапию нужно как можно быстрее) – явление не из приятных, и самолечением здесь не обойтись.

Но стоит помнить, что первые пару дней лечение не проводят, в это время чаще всего происходит разрыв барабанной перепонки, и гной выходит. Пациент чувствует облегчение, температура тела понижается и боль отступает. Кроме гноя, можно заметить кровяные и серозные выделения, но это даже к лучшему – это означает, что ухо очищается.
Следующая разновидность патологии – хронический отит. Лечение (антибиотики в том числе) необходимо. Недуг развивается, если начать терапию острой формы не вовремя или же не до конца пройти курс. Хроническая форма заболевания проявляется так же, как и острая: наблюдается повышение температуры, ухудшение общего состояния, зуд, дискомфорт в ухе, снижение слуха и др. Хронический отит бывает нескольких типов:
- туботимпанальный;
- эпимезотимпанит;
- эпитимпанит.
Кроме всех описанных выше форм отита, есть еще одна – двусторонний отит. Эта патология поражает оба уха. Если не начать лечение отита у взрослых антибиотиками, то данная форма может привести к прободению барабанной перепонки. Если гной скапливался достаточно долго, то увеличивается давление в отделе среднего уха, в итоге перепонка истончается, и возникает риск ее разрыва. В некоторых случаях врачи советуют провести хирургическое вмешательство, сделать прокол в барабанной перепонке, а не дожидаться, когда все случится само собой.
Воспаление внутреннего уха – это еще одна из форм патологии, которую врачи называют лабиринтитом. Это заболевание встречается намного реже, чем наружный и средний отит. Лечение (антибиотики жизненно необходимы) довольно тяжелое и затяжное, а сам недуг считается самым опасным, может угрожать даже жизни пациента. Гнойные процессы затрагивают костную ткань, что приводит к серьезным последствиям.
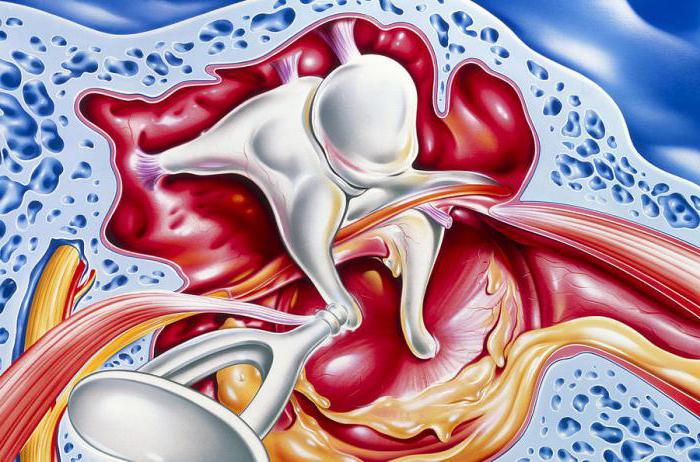
Какие могут быть осложнения после отита?
При малейшем подозрении на отит лечение (у взрослых антибиотики в этом случае – палочка-выручалочка, но их применение не всегда является необходимым) нужно начинать незамедлительно. Если время упущено, острая форма перерастет в хроническую, а далее в лабиринтит, что в итоге может закончиться плачевно, вплоть до летального исхода. Но это еще не все, бездействие может привести и к другим состояниям – внутривисочным осложнениям:
- нарушениям целостности барабанной перепонки;
- воспалению клеток костной ткани – мастоидиту;
- параличу лицевого нерва.
Кроме этого, могут иметь место и внутричерепные осложнения, в числе которых:
- воспалительный процесс в оболочке головного мозга – менингит;
- воспаление мозга – энцефалит;
- скопление жидкости в коре головного мозга – гидроцефалия.
Но даже все эти осложнения порой не так пугают людей, как антибиотикотерапия, и многие пациенты задают врачам вопрос: а нужно ли принимать такой большой список препаратов? Какие антибиотики при отите дают лучший результат, а какие можно просто исключить из перечня, рекомендованного доктором?
Нужно ли принимать антибиотики при отите?
Антибиотики очень важны практически при любом воспалительном процессе в организме. Но все же многие врачи считают, что, пока не произойдет самопроизвольная перфорация ушной мембраны и выход жидкости, нет необходимости принимать такие препараты. Острая стадия неосложненной формы недуга длится около 5 дней. Противомикробное лечение применяется только в том случае, если систематическая терапия не принесла желаемого облегчения: боль не проходит, слух еще больше ухудшился, заметны симптомы общей интоксикации организма.
После того как появляются первые признаки выхода гноя, сразу же берут анализ на содержание микрофлоры и определяют, к каким антибактериальным средствам она чувствительна. После этого подбирают соответствующие препараты и начинают лечение среднего отита взрослых. Антибиотики широкого спектра действия – это наилучший выбор, ведь не всегда удается взять экссудат для анализа.
После завершения терапии лучше перестраховаться и заниматься профилактикой рецидивов (об этом чуть ниже).
Какие антибиотики лучше применять при лечении отита?
Существует огромное количество препаратов, которые прекрасно справляются с любого рода воспалениями, помогают они и в лечении отита. Одним из самых популярных считается «Амоксициллин». Этот препарат обладает отличным противомикробным и антисептическим свойством. Но принимать его советуют только тем пациентам, у кого нет аллергической реакции на полусинтетические пенициллины. Кроме того, стоит помнить, что это лекарство противопоказано людям с нарушениями функций печени, беременным и кормящим женщинам.

Аминогликозид нетилмицин – это средство для проведения местных инъекций, но использовать его разрешается только первые две недели, не более. Благодаря ему можно эффективно и быстро провести лечение отита у взрослых. Препараты должны подбираться каждому пациенту индивидуально, но есть список тех лекарств, которые помогут каждому справиться с воспалением в ухе:
- «Левомицетин» (спиртовой раствор) – рекомендуется капать по 2 капли в ухо, если у пациента выявлена гнойная форма отита;
- «Амоксициллин» – принимать внутрь 3-3,5 грамма в день (за один прием или разделить на несколько);
- «Аугментин» – по 375 мг три раза в день;
- «Цефуроксим» – применяется в виде внутримышечных инъекций;
- «Цефтриаксон» – один раз в день внутримышечно;
- «Ампициллин» – внутримышечно.
Правила приема антибиотиков
У каждого антибиотика есть инструкция по применению, которую обязательно нужно прочесть, прежде чем приступить к терапии. Каждому пациенту с отитом лечение подбирается индивидуально с учетом формы и течения патологии. Доза подбирается в зависимости от возбудителя недуга, тяжести заболевания, массы тела пациента и возраста.
Ударная доза может быть применена только в первые трое суток. Если в течение этого времени облегчения не наступило, нужно сменить форму введения препаратов. Курс лечения определяется в зависимости от данных клинических исследований, сменить тактику терапии можно только в том случае, если наступила стойкая ремиссия.
В основном курс лечения составляет 7-10 дней. Но стоит помнить, что могут появиться побочные эффекты от приема антибиотиков, и о них нужно сказать лечащему доктору. Очень важно следить за работой почек и печени. Если в очередных лабораторных анализах выявлены серьезные изменения, тактику лечения нужно будет срочно сменить. Кроме того, что антибиотики для лечения уха выпускаются в форме раствора для инъекций или таблеток, так есть еще и капли, которые тоже помогают быстро справиться с симптомами недуга.
Капли от отита у взрослых
Благодаря огромному разнообразию ушных капель можно быстро избавиться от воспаления и тем самым вылечить эффективно отит. Симптомы и лечение у взрослых нередко идентичны, но все же подбор препаратов должен проводить доктор, ведь у каждого организма свои особенности, и одно и то же лекарство у двоих людей с одной формой патологии может вызвать разные реакции. Убрать воспаление в ухе можно такими каплями:
- гормональные – «Отипакс» или «Отинум»;
- антибактериальные – «Ципромед» или «Левомицетин»;
- комбинированные – «Анауран» или «Софрадекс».
Но стоит помнить, что если появился отек, зуд или сыпь после применения капель, то их нужно срочно отменить. Скорее всего, они просто не подходят, но, как показала практика, капли «Софрадекс» часто рекомендуют использовать для лечения взрослых и детей, так как у них почти нет противопоказаний и побочных эффектов, и они отлично справляются с воспалением.
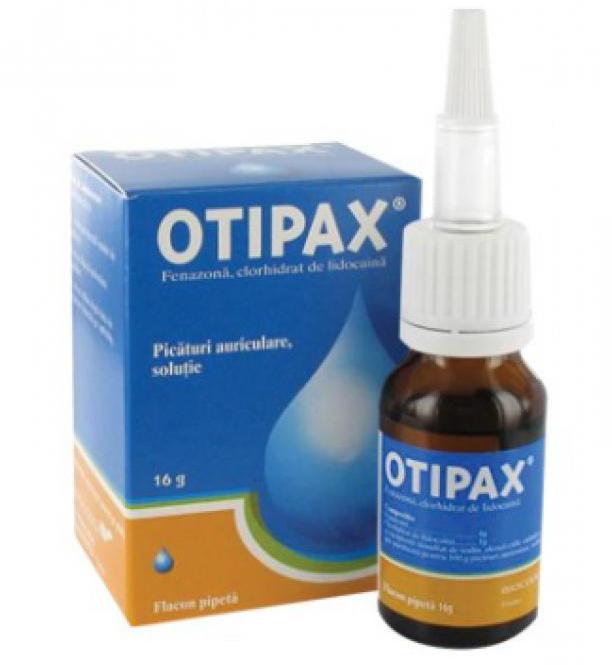
Общие методы лечения отита
Лечение отита должно быть комбинированным. Терапия должна быть направлена на то, чтобы убрать все симптомы в самые первые дни, а после удалить всю жидкость из уха и снять воспалительный процесс. Многие врачи используют специальную стратегию, которая включает в себя несколько основных пунктов:
- Уменьшение болевого синдрома. Чтобы снять боль, советуют в первый же день начать прием парацетамола по 1 г четыре раза в сутки. Также хорошо обезболивают капли «Отипакс» – по 4 капли до трех раз. Снять боль можно при помощи компресса по Цитовичу – смешать 3% борную кислоту и глицерин, сделать тампон, мокнуть в раствор и вставить в ухо, держать компресс не менее 3 часов.
- Убрать отек и улучшить отток гноя из среднего уха. Для этих целей советуют применять капли в нос – «Називин», «Тизин» или «Нафтизин» по 2 капли до трех раз в сутки.
- Убрать отек слизистой евстахиевой трубы. В этом случае советуют применять антигистаминные средства, такие как «Димедрол», «Супрастин» или «Тавегил». Эти препараты советуют применять в том случае, если отит вызван аллергией.
- Убрать воспаление уха. Лечение у взрослых антибиотики в этом случае включает в обязательном порядке. Подбираются препараты из того списка, что был представлен выше.
Если воспаление в ухе беспокоит очень часто, то в этом случае без профилактических мер никак не обойтись.
Профилактика отита
Чтобы снизить вероятность частого развития отита, нужно в первую очередь своевременно лечить насморк и другие патологии верхних дыхательных путей. В холодное время года носить головной убор, чтобы таким образом защитить органы слуха от ветра и мороза. Аккуратно проводить гигиену ушей, тогда не потребуется применять антибиотик для ушей.
Кроме этого, для того чтобы защитить себя от хронической формы воспалительного процесса в дыхательных путях и слизистых оболочках, которые и могут стать провоцирующим фактором развития патологии, следует отказаться от вредных привычек – злоупотребления алкогольными напитками и курения. Также нужно следить за своим здоровьем, и тогда лечение отита может не понадобиться.
Особенно важна профилактика недуга у людей со сниженным иммунитетом. У них простудные заболевания развиваются очень быстро, а, значит, велик риск развития отита.
Источник

