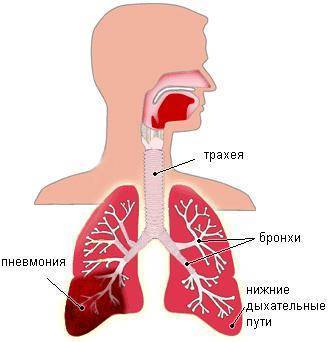
При пневмонии вызванной микоплазмой применяют

Микоплазменная пневмония – заболевание органов дыхательной системы, вызванное микроорганизмами не относящимся к бактериям, грибам и вирусам.
Болезнь характеризуется как атипичная инфекция. Симптоматика, патогенез и лечение не соответствуют данным.
Чтонужнознать о болезни
Атипичная микоплазменая пневмония – редкое заболевание. Микроорганизмы поражают слизистую оболочку легких и бронхов. В результате воздействия патогенных микробов развивается фарингит, трахеит.
Микоплазменный тип воспаления дыхательной системы диагностируется в 20% случаев. Страдают дети от 3 до 14 лет и молодые люди до 35-45 лет, каждые 5-8 лет наблюдаются эпидемии патологии. Предшествует болезни или сопровождает ее инфицирование организма вирусами гриппа, парагриппа, аденовирусами.
Развивается медленно, симптомы микоплазменной пневмонии мало выражены. Зафиксированы случаи острого течения болезни. Заболевшие редко обращаются за помощью, что приводит к осложнениям. Отсутствие терапии ведет к последствиям.
Признаки патологии
Инкубационный период болезни составляет от 1 до 6 недель. Человек может не знать о неполадках в организме, заражая остальных. Симптомы микоплазменной пневмонии у взрослых отличаются от признаков болезни у детей.
Сначала поражаются верхние дыхательные пути, поэтому появляется насморк или заложенность носа, першение в горле. Иногда взрослый человек замечает сухость слизистой носа: выделений нет. На фоне общего недомогания появляется раздражительность.
Наблюдается субфертильная температура тела, меняется голос, появляется хрипота. Пациента начинают мучить боли в подреберье, неприятные ощущения в мышцах и суставах.
Симптомами микоплазменной пневмонии у детей считается гипертермия, не превышающая отметки в 37,7 С и приступы кашля, которые не проходят в течение 2 недель при приеме медикаментов. Кашель малопродуктивный, иногда отхождение мокроты.
У ребенка наблюдается:
- повышенное потоотделение;
- головные боли;
- тахикардия;
- одышка;
- лихорадка;
- проблемы ЖКТ, особенно кишечника;
- появление сыпи на лице и шее;
- синюшность кожных покровов;
- бессонница;
- плаксивость.
При безграмотном лечении микоплазмы поражают центральную нервную систему и внутренние органы ребенка. Если течение острое, развиваются симптомы быстро, заболевший замечает признаки.
Причинызаболевания
Возбудитель инфекции Мycoplasma pneumoniae. Эти микроорганизмы не имеют клеточной стенки, поражают внутреннее пространство клеток слизистой дыхательных путей. Размножение происходит быстро, несмотря на выраженную симптоматику.
Заражение происходит воздушно-капельным и пылевым путем. При несоблюдении личной гигиены, длительном пребывании в сырых помещениях, перерабатывающих цехах микоплазмы легко попадают в дыхательные пути человека.
Возбудителей инфекции подразделяют по типам. Наиболее опасны организмы рода Уреалитикум, они вызывают острое течение пневмонии и других патологий дыхательной системы. Встречаются случаи вторичного заражения, когда микоплазмами человек заражается через оральный половой акт. Размножившиеся патогенные микроорганизмы через кровь попадают в органы дыхания.
Страдают заболеванием люди с хроническими патологиями органов дыхания, слабым иммунитетом и болезнями эндокринной системы.
Диагностика
Лечение микоплазменной пневмонии назначает пульмонолог после диагностики. Исследование начинается с осмотра, опроса и прослушивания пациента. Важно обозначить врачу симптоматику болезни, рассказать, когда начались плохие признаки.
Рентген при пневмонии не назначают. Наблюдается наличие воспаления, что не информативно: признак характерен для патологий дыхательных органов.
Эффективный метод диагностики – серотипирование, которое включает 3 типа:
- реакция связывания компонента (РСК);
- реакция иммунофлюоросценции. (РИФ);
- иммуноферментный анализ (ИФА).
Лабораторные исследования позволяют выявить антитела в крови к микроорганизмам. Обязателен общий анализ крови, который показывает уровень лейкоцитов и СОЭ. Сведения нужны для выявления поражения. Проводят ПЦР (Полимеразная цепная реакция), которая выявляет ДНК организмов.
Проводят обследование дыхательной функции, сердечно-сосудистой системы, чтобы выявить осложнения.
Лечение микоплазменнойпневмонии
Лечение микоплазменной пневмонии антибиотиками действенно. Важно подобрать препараты тетрациклиновой группы, иные типы антибактериальных средств не эффективны.
Средства вводят внутривенно каждые 7-10 дней, потом переходят на пероральный прием. В тяжелых случаях назначают глюкокортикостероиды.
Лечение микоплазменной пневмонии у взрослых происходит быстрее, противопоказаний к лекарственным средствам не так много как у детей.
Назначают лекарства, снимающие признаки:
- жаропонижающие;
- отхаркивающие;
- анальгетики;
- иммуномодуляторы.
Детям назначают антибиотики при микоплазменной пневмонии. Выбирают макролиды, они обладают малыми побочными действиями.
Пациентам показан постельный режим при высокой температуре и усилении иных симптомов. Обязательно питье и правильное питание. Важно составить рацион, богатый полезными микроэлементами. Надо назначить витаминные комплексы, витамин С, группа В, А, Е. Так организм быстро справится с недугом.
Проводят физиотерапию, а именно:
- магнитотерапию;
- ультразвук;
- электрофорез с обезболивающими;
- фонофорез;
- ингаляции с медикаментами.
Народная медицина применяется под строгим наблюдением врачей. Показаны растирки грудной клетки, аппликации и ингаляции с лечебными травами и эфирными маслами.
При спаде симптомов назначают ЛФК, влияющие на восстановление дыхательной системы. Массаж грудной клетки и спины позволяет восстановить кровообращение области, а значит ускорить метаболизм.
Прогноз болезни
Лечение микоплазменной пневмонии продуктивно. Начатая терапия позволяет забыть о недуге через 14-21 день. У пациентов, не имеющих в анамнезе хронических патологий, заболевание проходит в 99% без последствий.
Выздоровление зависит от:
- сопротивляемости организма к патогенным организмам;
- стойкости микоплазмы к медикаментам;
- возраста пациента;
- сопутствующих патологий;
- соблюдения назначений врача.
Лечение пациентов осложнено отсутствием препаратов, не вредящих организму, прогноз благоприятный. У детей до 3 лет риск летального исхода сохраняется вплоть до окончания лечения.
Прогноз выявлен у людей с хроническими заболеваниями и иммунодефицитом.
Патология приводит к последствиям:
- нарушение структуры ,функции органов дыхания;
- панкреатит;
- менингит;
- энцефалит;
- гепатит;
- моноартрит;
- аритмия.
Осложнения при несвоевременном лечении происходят в 65% случаев.
Профилактика пневмонии
Важно повышать и поддерживать достаточный уровень иммунной системы. Предотвратить заболевание легче, чем проводить терапию, медики рекомендуют:
- проводить закаливание;
- проветривания помещений;
- здоровый сон;
- прогулки на свежем воздухе;
- отказ от курения, употребления спиртных напитков;
- умеренные физические нагрузки;
- сбалансированное питание;
- прием витаминных комплексов;
- обращение за медицинской помощью.
Важно избегать переохлаждения и контакта с малознакомыми людьми в период эпидемий, он приходится на осень-зиму. В местах скопления людей отказаться от рукопожатий, носить маски.
При проявлении признаков недуга нельзя заниматься самолечением. Только грамотный специалист назначит адекватную терапию. Осложняется течение недуга тем, что признаки проявляются в момент серьезного распространения микоплазмы по слизистой дыхательной системы.
При несвоевременном обращении к медикам влечет необратимые последствия для организма.

Автор:
Лешенкова Евгения
Терапевт, пульмонолог
Источник
Микоплазменная пневмония – атипичная легочная инфекция, возбудителем которой является Мycoplasma pneumoniae. Заболевание сопровождается катаральными и респираторными проявлениями (заложенностью носа, першением в горле, приступами навязчивого малопродуктивного кашля), интоксикационным синдромом (субфебрилитетом, слабостью, головной болью, миалгией), явлениями диспепсии (дискомфортом в ЖКТ). Микоплазменная этиология пневмонии подтверждается данными рентгенографии и КТ легких, серологического и ПЦР исследований. При микоплазменной пневмонии показаны макролиды, фторхинолоны, бронходилататоры, отхаркивающие средства, иммуномодуляторы, физиолечение, массаж.
Общие сведения
Микоплазменная пневмония – заболевание из группы атипичных пневмоний, вызываемое патогенным агентом – микоплазмой (М. pneumoniae). В практике пульмонологии частота микоплазменных пневмоний варьирует, составляя от 5 до 50% случаев внебольничных воспалений легких или около трети пневмоний небактериального генеза. Заболевание регистрируется в виде спорадических случаев и эпидемических вспышек. Характерны сезонные колебания заболеваемости с пиком в осенне-зимний период. Микоплазменная пневмония наблюдается преимущественно у детей, подростков и молодых пациентов до 35 лет, намного реже – в среднем и зрелом возрасте. Легочная инфекция чаще встречается в организованных коллективах с тесными контактами (в дошкольных, школьных и студенческих группах, у военнослужащих и др.), возможны семейные случаи инфекции.
Микоплазменная пневмония
Причины
Микоплазменную пневмонию вызывают высоковирулентные штаммы анаэробных микроорганизмов рода Мycoplasma – M. pneumoniae. Возбудитель представлен мелкими (по размеру сравнимыми с вирусными частицами), не имеющими клеточной стенки (аналогично L-формам бактерий), прокариотическими организмами. Микоплазмы легко адсорбируются на поверхностных рецепторах клеток-мишеней (эпителиоцитов трахеи и бронхов, альвеолоцитов, эритроцитов и др.) и паразитируют на мембране или внутри клетки-хозяина. Интеграция микоплазмы в клеточную мембрану или ее проникновение внутрь клетки превращает последнюю в иммунологически инородную, что провоцирует развитие аутоиммунных реакций. Именно аутоантителообразование служит причиной нереспираторных проявлений микоплазменной инфекции.
Микоплазмы способны длительно персистировать в эпителиальных клетках и лимфоглоточном кольце; легко передаются воздушно-капельным путем от больных и бессимптомных носителей со слизью из носоглотки и респираторного тракта. Микоплазмы малоустойчивы во внешних условиях: чувствительны к перепаду pH, нагреванию и высушиванию, ультразвуку и УФО, не растут на недостаточно влажных питательных средах.
Кроме микоплазменной пневмонии, микроорганизмы также могут стать причиной острого воспаления верхних дыхательных путей (фарингита), бронхиальной астмы, обострений хронического обструктивного бронхита и развития нераспираторной патологии (перикардита, отита, энцефалита, менингита, гемолитической анемии) у практически здоровых людей.
Отсутствие клеточной оболочки обеспечивает микоплазмам резистентность к β-лактамным антибиотикам – пенициллинам, цефалоспоринам. При микоплазменной инфекции отмечается развитие локального воспаления с выраженной иммуноморфологической реакцией, местным антителогенезом (всех классов иммуноглобулинов — IgM, IgA, IgG), активацией клеточного иммунитета. Симптомы микоплазменной пневмонии обусловлены преимущественно агрессивной ответной воспалительной реакцией макроорганизма (постинфекционной гиперсенситивностью, опосредованной Т-лимфоцитами).
Симптомы микоплазменной пневмонии
Инкубационный период при микоплазменной пневмонии может длиться 1-4 недели (обычно 12-14 дней). Начало заболевания, как правило, постепенное, но может быть подострым или острым. Выделяют респираторные, нереспираторные и генерализованные проявления микоплазменной пневмонии.
В начальном периоде возникает поражение верхних дыхательных путей, которое протекает в виде катарального назофарингита, ларингита, реже острого трахеобронхита. Отмечается заложенность носа, сухость в носоглотке, першение в горле, осиплость голоса. Ухудшается общее состояние, постепенно нарастает температура до субфебрильных значений, появляется слабость, потливость. В острых случаях симптомы интоксикации возникают в первые сутки заболевания, при постепенном развитии — только на 7-12 день.
Характерен продолжительный (не менее 10-15 дней) малопродуктивный пароксизмальный кашель. Во время приступа кашель очень сильный, изнурительный с выделением незначительного количества вязкой слизистой мокроты. Кашель может приобретать хронический характер, сохраняясь на протяжении 4-6 недель из-за обструкции дыхательных путей и гиперреактивности бронхов. Спектр проявлений микоплазменной пневмонии может включать признаки острой интерстициальной пневмонии.
Из внелегочной симптоматики для микоплазменной пневмонии наиболее характерны высыпания на коже и барабанных перепонках (по типу острого мирингита), миалгия, дискомфорт в ЖКТ, нарушение сна, умеренная головная боль, парестезии. Присоединение нереспираторных проявлений утяжеляет течение микоплазменной пневмонии.
Может возникать умеренный фибринозный или экссудативный плеврит, иногда — плевритическая боль. При наличии сопутствующей хронической обструкции микоплазменная пневмония способствует обострению обструктивного синдрома. Для детей младше 3-летнего возраста характерно малосимптомное течение.
В неосложненных случаях симптомы микоплазменной пневмонии в течение 7-10 дней постепенно исчезают, заболевание разрешается самостоятельно. Имеется риск перехода в смешанную (микоплазменно-бактериальную) форму пневмонии вследствие присоединения вторичной инфекции (обычно, пневмококка). Осложнениями микоплазменной пневмонии выступают синдром Стивенса-Джонсона, синдром Гийена-Барре, миелит, энцефалит, менингит.
Диагностика
При постановке диагноза микоплазменной пневмонии учитываются данные клинической картины, рентгенографии и КТ легких, серологического и ПЦР-исследований. Установление этиологии на первой неделе заболевания затруднено из-за первоначальной невыраженности физикальных проявлений. Рано отмечается гиперемия задней стенки глотки, гипертрофия миндалин, постепенно может появиться очаговое ослабленное везикулярное дыхание, крепитация, редкие средне- и мелкопузырчатые хрипы, укорочение перкуторного звука. Для микоплазменной пневмонии типично присутствие внелегочной симптоматики.
На рентгенограмме легких заметно двустороннее усиление легочного рисунка с типичными для пневмонии неоднородными, нечеткими очаговыми инфильтратами в нижних сегментах, в 50% случаев – интерстициальные изменения, перибронхиальная и периваскулярная инфильтрация. Обширная лобарная инфильтрация отмечается редко.
Лабораторные сдвиги – лейкоцитоз и подъем СОЭ в периферической крови при микоплазменной пневмонии менее выражены, чем у больных бактериальным воспалением легких. Микробиологическое исследование с выделением культуры M.pneumoniae из мокроты, ткани легких и плевральной жидкости практически не используется, так как требует продолжительных сроков инкубации и высокоселективных сред. При обычной микроскопии мокроты микоплазмы не выявляются.
Для этиологической верификации микоплазменной пневмонии и установления активной и персистирующей форм инфекции проводится комплекс анализов, включающих серотипирование (ИФА, РСК, РНИФ) и молекулярно-биологическое исследование (ПЦР). Показательно 4-кратное повышение титров IgA и IgG в парных сыворотках (в острую стадию и в период реконвалесценции). Для микоплазменной пневмонии свойственно заметное угнетение Т-клеточного и фагоцитарного звеньев иммунитета, гуморальные сдвиги (повышение количества В-лимфоцитов, уровней IgM и ЦИК).
ЭКГ-изменения могут возникать у больных при появлении миокардита и перикардита. Необходимо дифференцировать микоплазменную пневмонию от ОРВИ, бактериальной пневмонии, орнитоза, легионеллеза, туберкулеза легких.
Лечение микоплазменной пневмонии
При острой микоплазменной пневмонии с выраженным респираторным синдромом лечение проводится в стационарных условиях. На время лихорадки рекомендован постельный режим с обеспечением хорошей аэрации палаты; диета, употребление слегка подкисленной воды, клюквенного морса, компотов и соков, настоя плодов шиповника.
В качестве основной эрадикационной терапии при микоплазменной пневмонии назначаются макролиды (азитромицин), фторхинолоны (офлоксацин, ципрофлоксацин) и тетрациклины. Предпочтительность макролидов обусловлена безопасностью для новорожденных, детей и беременных. Целесообразно проведение ступенчатой антибиотикотерапии – сначала (2-3 дня) внутривенное введение, затем — пероральный прием того же препарата или другого макролида.
Для профилактики рецидива микоплазменной пневмонии курс антибиотиков должен длиться не менее 14 дней (обычно 2–3 недели). Также показаны бронходилататоры, отхаркивающие препараты, анальгетики и антипиретики, иммуномодуляторы. В период реконвалесценции используется немедикаментозная терапия: ЛФК, дыхательная гимнастика, физиопроцедуры, массаж, водолечение, аэротерапия, санаторно-курортное лечение в условиях сухого и теплого климата.
Диспансерное наблюдение у пульмонолога в течение 6 месяцев показано часто болеющим пациентам с хроническими заболеваниями бронхолегочной системы. Прогноз микоплазменной пневмонии обычно благоприятный, летальность может достигать 1,4%.
Источник
Проявления микоплазменной пневмонии.
При микоплазменной пневмонии пациента беспокоят симптомы вирусного воспаления легких. Тем не менее, заболевание подобной формы является тяжелым, требует особой диагностики и лечения.
Важно обратить внимание на то, что медики, в качестве основной причины проявления болезни у современного человека выделяют снижение иммунитета в комплексе со стрессовыми ситуациями. Микоплазма не обладает высокими показателями патогенности, потому может прогрессировать лишь в ослабленном организме. Инфицирование происходит при контакте с зараженным человеком.
Как происходит заражение
Возбудитель распространяется воздушно-капельным путем.
Микоплазма представляет собой наиболее мелкую особь из представителей прокариотических микроорганизмов, имеющую возможность присутствовать в организме человека. Размножаются патогены в бесклеточной питательной среде.
Микоплазматическую пневмонию диагностируют не только у человека, но и у представителей крупного рогатого скота, других млекопитающих и домашних птиц. Инфицирование подобных представителей фауны приводит к серьезным отрицательным последствиям для сельского хозяйства.
Не все антибиотики способны победить микоплазму.
Важно! Антибиотики тетрациклинового ряда не используют для лечения недуга, потому что микроорганизм обладает устойчивостью к компоненту.
Среди характерных свойств, присущих всем микоплазмам выделяют:
развиваются и размножаются в плотной, питательной среде;
рост микроорганизма ускоряется на фоне контакта с углекислым газом;
оптимальная температура для активности микоплазмы – 37 градусов;
срок создания полноценной колонии – 7 суток.
Проводя анализ на микоплазму, следует использовать метод Романовского-Гимзе. Мелкие формы патогена можно обнаружить ли при помощи электронной микроскопии.
Лабораторные методы обнаружения микоплазмы.
Внимание! Зачастую подобрать препарат для борьбы с микоплазменной пневмонией достаточно сложно. Связано это с тем, что микроорганизм обладает устойчивостью к пенициллинам, ампициллинам и метициллинам.
Видео в этой статье ознакомит читателя с особенностями распространения и активностью микоплазмы в организме человека.
Как передается и развивается микоплазма
Микоплазма выступает распространенной причиной развития пневмонии не бактериального характера. Патология протекает в острой или подострой форме. Отличительной особенностью заболевания является продолжительность инкубационного периода – более 4 недель.
Микоплазма.
Заражение здорового человека происходит воздушно-капельным путем в момент чихания или кашля зараженного. Микоплазма присутствует в мокроте и слюне.
Факт! Дети болеют микоплазменной пневмонией в несколько раз чаще, чем взрослые, специалисты связывают это с несоблюдением норм гигиены.
Дети более подвержены развитию недуга.
В современной медицине выделяют следующие типы микоплазменной пневмонии:
респираторная;
не респираторная;
генерализованная.
Симптомы недуга
Поскольку для заболевания характерно острое начало, на ранней стадии его развития могут проявляться выраженные симптомы.
При пневмонии проявляется характерная бледность кожи.
Чаще всего пациенты на раннем этапе развития недуга жалуются на следующие проявления:
боль и чувство жжения в горле;
ринит (заложенность носа);
осиплость горла (может сопровождаться афонией).
Максимальное ухудшение самочувствия наблюдается спустя 2 недели. Пациента могут беспокоить следующие проявления:
изнурительный кашель, сопровождающийся усиленным выделением мокроты;
обструкция легких;
побледнение кожных покровов;
ощущение тяжести в мышцах;
суставные боли;
проявление отдышки.
В некоторых случаях проявляется и другая симптоматика:
проявление характерной сыпи на кожных покровах;
головная боль;
расстройство пищеварения;
бессонница;
жжение кожных покровов.
Если терапевтические меры предприняты своевременно и недуг протекает без осложнений, процесс выздоровления занимает 10-14 дней.
Выздоровление – процесс взаимодействия врача и пациента.
Опасность патологии состоит в ее симптоматическом сходстве с ОРВИ, гриппом и бронхитов. В таком случае пациент пытается самостоятельно оказать себе помощь с использованием подручных средств.
Медикаменты, как правило, не проявляют эффективности и микоплазменная пневмония начинает прогрессировать. Своевременное обращение к специалисту и ранняя диагностика существенно повышают шансы пациента на полное выздоровление.
Пациент должен помнить о том, что воспаление легких может стать причиной следующих серьезных осложнений:
менингит;
энцефалит;
миелит.
Если лечение микоплазменной пневмонии было неоконченным, патология может проявиться вновь.
Диагностика
Для выявления микоплазменной пневмонии стандартных методов обследования пациентов с воспалением легких недостаточно. Безусловно, пациенты проходят рентгенографию для оценки очагов воспаления, но это лишь вспомогательный метод, позволяющий уточнить диагноз.
Какие методы используются для выявления недуга.
Основные диагностические мероприятия, используемые для постановки и подтверждения диагноза, рассмотрены в таблице:
Допустимые методы диагностикиМетодОписаниеМикробиологическое исследованиеПодразумевает выполнение смывов носоглотки и бактериологического посева мокроты на специальные питательные среды.СеродиагностикаВыполняется реакция связывания комплемента (РСК).Радиоиммунный анализНаиболее чувствительный метод диагностики, позволяет обнаружить микоплазму, если она присутствует в биоматериале в небольших количествах.Метод ДНК и РНК — зондовМетоды полимерной цепной реакции позволяющие выявить возбудителя в случае, когда другие способы неэффективны.Непрямая иммунофлюоресценцияИспользуется для выявления антигенов в биосубстрате.
Антитела к микоплазме позволяют установить или опровергнуть факт ранее перенесенного заболевания.
Лечение
Если недуг протекает в острой форме, лечение проводят исключительно в условиях стационара.
Внимание! Госпитализация происходит добровольно, и пациент может отказаться от помещения в стационар, но он должен перед этим здраво оценить все риски.
Микоплазменная пневмония у детей должна лечиться в условиях стационара.
Пациенту рекомендован постельный режим, подразумевающий отказ от любого рода нагрузок. Показано обильное питье: морс, соки, отвар трав, вода. Важно проводить регулярное проветривание и влажную уборку помещение. Если присутствует возможность можно использовать кварцевую лампу для обеззараживания помещения.
В лечебных целях используют антибактериальные препараты следующих групп:
макролиды;
фторхинолы;
тетрациклины.
Чаще всего медики назначают своим пациентам при микоплазменной пневмонии именно препараты группы макролидов.
Внимание! Если недуг протекает в острой форме или присутствуют осложнения, врач назначает антибиотик внутривенно. Популярным препаратом лекарственной группы является Сумамед (на фото).
Только специалист сможет грамотно рассчитать необходимую дозу лекарственного состава. Инструкция к медикаментам регламентирует средние дозировки и не является руководством к использованию.
Родители должны помнить о том, что дозы для детей рассчитываются с учетом многих факторов. Проводить лечение микоплазменной пневмонии у малышей в домашних условиях – запрещено, цена – здоровье ребенка.
Препараты для лечения пневмонии подбираются в индивидуальном порядке.
Поскольку заболевание требует комплексной терапии, могут применяться следующие средства:
анальгетики;
иммуномодуляторы;
отхаркивающие препараты;
поливитаминные комплексы.
После отступления патологии используют следующие методики физиотерапии:
дыхательная гимнастика;
озонотерапия;
УВЧ;
массаж;
ЛФК.
Пациент должен помнить о том, что микоплазма достаточно быстро и активно размножается в организме человека, потому осложнения пневмонии могут быть достаточно тяжелыми. Важно уделять должное внимание процессу диагностики и лечению недуга. С особенным вниманием следует относиться к проявлению недуга у детей.
Читать далее…
Источник