Профилактика и уход при пролежнях

Дата публикации: 16 ноября 2018.
Врач-анестезиолог-реаниматолог отделения анестезиологии и реанимации №1
Гапеенко И.А.
Пролежни (гангрена мягких тканей — кожи, подкожной клетчатки и др.) образуются в результате нервно-трофических изменений или нарушений кровообращения у ослабленных и тяжелых больных на тех участках тела, которые подвержены длительному сдавливанию чаще всего из – за вынужденного длительного неподвижного нахождения больного в постели.
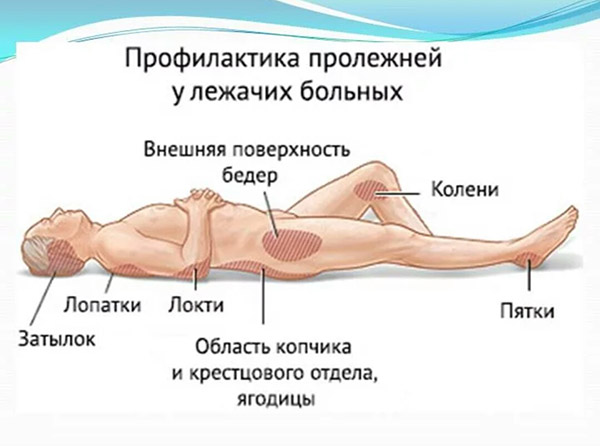
При длительном положении больного на спине, в первую очередь сдавливаются мягкие ткани в области крестца, пяток, затылка, где чаще всего и образуются пролежни. Нередко пролежни появляются и в других местах, где костные выступы расположены непосредственно под кожей (лопатки, большие вертелы бедренных костей и др).
Другими предрасполагающими факторами развития пролежней являются: ожирение или истощение больного; диспротеинемия; анемия; сухость кожи с образованием трещин; повышенная потливость; недержание кала и мочи; любые факторы, вызывающие повышенную влажность постели; любые формы нарушения периферического кровообращения.
Помимо всего прочего пролежни опасны тем, что являются входными воротами для инфекции, что может привести к развитию раневой инфекции и сепсиса.
Классификация по Торрансу
В клинической практике принято классифицировать степени пролежней по 5-ступенчатой разбивке.
- 1 этап. Реактивная гиперемия и покраснение имеет обратимый тип. При надавливании на поражённое место возникает покраснение, которое моментально исчезает. Это говорит о том, что микроциркуляция кровяных сосудов происходит без изменений.
- 2 этап. После надавливания сохраняется эритема (покраснение кожи). Это означает, что участок кожи имеет микрососудистые травмы, воспаление или тканевую отёчность. На кожном покрове формируются явные признаки повреждения (волдыри и так далее). Именно на этом этапе пролежни , начинают приносить пациенту первые болевые ощущения.
- 3 этап. Полное повреждение кожного покрова, доходящее в глубину до границы основной ткани. Края ран имеют чёткие контурные границы. Наблюдается отёчность и эритема. Дно раны заполнено грануляционной тканью, красного или жёлтого цвета распадающихся тканей.
- 4 этап. Как выглядят пролежни на этом уровне заболевания? Повреждены подкожные ткани. Жировой некроз вызван воспалением и тромбозом мелких сосудов. Зона пролежней, как правило, имеет хорошо разграниченные очертания. Дно раны может быть покрыто чёрным некрозом (омертвление тканей).
- 5 этап. Расширенный некроз, с распространением на фасции (плотная оболочка, покрывающая мышцы) и мышечные ткани. Повреждаются суставы и кости, образуя глубокие свищи чёрного цвета.
Различные стадии пролежней имеют определённые методы лечения. На начальном этапе (1, 2 и 3 уровень), достаточным является консервативный метод лечения, основанный на антисептических повязках. При 4 и 5 уровне, исправить положение, можно только при помощи хирургических манипуляций. Надлежащий уход за пролежнями поможет избежать радикальных мер воздействия. Легче болезнь предупредить, чем её лечить, тем более что это очень сложный и трудоёмкий процесс.
Профилактика пролежней. Алгоритм действий
Медицинская сестра должна ежедневно осматривать больного, при выявлении малейших признаков формирования пролежней сообщить врачу. Во многих клиниках широкое распространение получили одноразовые предметы ухода за больными и средства ухода за кожей. Хорошо обезжиривают кожу, разбавленная 1:1 смесь 40% этилового спирта с шампунем. При обтирании обращают внимание на складки кожи, особенно у тучных людей. Больных с нарушением функций органов малого таза, а также длительное время находящимся на постельном режиме следует подмывать не реже двух раз в день. Наиболее известной является система одноразовой санитарной гигиены EURON, включающая различные прокладки с поглощающими слоями разной степени впитываемости; целлюлозные простыни, не образующие складок; влажные бактерицидные салфетки и др.

С целью профилактики пролежней необходимо:
- исключить наличие на постели крошек, складок; длительный контакт кожи с мокрым бельем;
- постельное белье должно быть без рубцов, заплаток, пуговиц;
- область спины, крестца 1-2 раза в день следует протирать камфорным или салициловым спиртом;
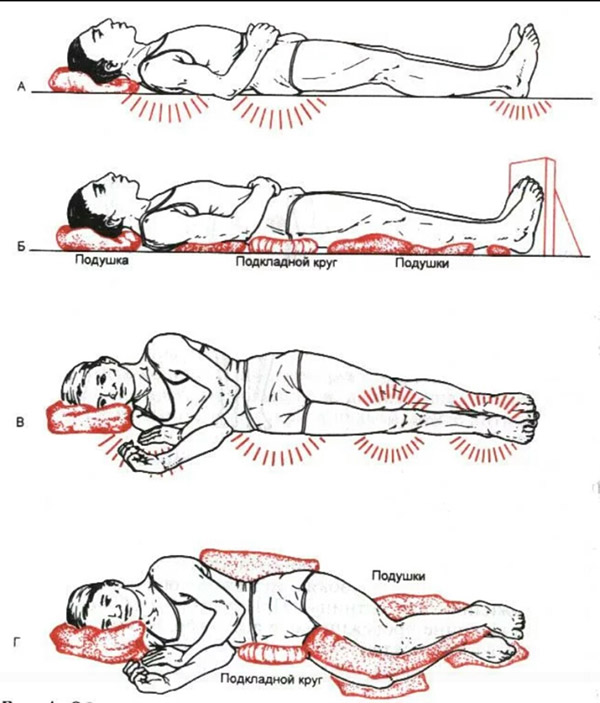
- необходимо подкладывать под костные выступы резиновые круги, обернутые негрубой тканью, ватно-марлевые и поролоновые подушки, валики и др. При длительном нахождении больного в кресле-каталке или инвалидной коляске поролоновые или другие прокладки подкладывают под ягодицы, спину и стопы больного. Лучше всего использовать функциональные кровати, и специальные поролоновые или противопролежневые матрацы, наполненные водой, воздухом или гелием;
- несколько раз в день (желательно каждые 2 часа) необходимо переворачивать больного, менять положение тела (на одном, другом боку, положение ФАУЛЕРА с упором для ног и др.); для перемены положения тела больного нельзя сдвигать – только приподнимать, перекатывать и т. д.;
- при поворотах больного кожные покровы в местах возможного формирования пролежней нетравматично массируют, при мытье кожи исключают трение кусковым мылом; используют только жидкое мыло; если кожа сухая ее смазывают защитными кремами или мазями (например, мазью «ПАНТЕТОЛ»); при избыточно влажной коже последнюю протирают мягкой салфеткой, обрабатывают препаратами типа «БЕПАНТЕН», «ВАЗА-ПЕНА»;
- при недержании мочи и кала использовать эффективные моче- и калоприемники, впитывающие прокладки, простыни, памперсы и др.;
- обучать родственников правилам ухода за больным, обучать пациента технике изменения положения тела, в том числе с использованием технических приемов и специальных вспомогательных средств.
При первых признаках пролежней: 1-2 раза в день смазывать места покраснения камфорным спиртом, разрезанным пополам лимоном, спиртовым раствором бриллиантового зеленого, 5-10% раствором марганцовокислого калия, проводить кварцевание.
При развитии пролежня – его обрабатывают 0,5% раствором калия перманганата. При присоединении инфекции рану обрабатывают антисептическими препаратами, в том числе мазевыми; ферментами; веществами, стимулирующими репаративные процессы (СОЛКОСЕРИЛ, АЦЕРБИН, ИРУКСОЛ, АРГОСУЛЬФАН, БЕПАНТЕН ПЛЮС, БАКТРОБАН и др.). Хорошо зарекомендовало себя использование раствора или геля цинка гиалуроната (куриозин). Препарат обладает обезболивающим, антибактериальным эффектами, стимулирует процессы заживления, предотвращает присыхание перевязочного материала и травмирование грануляций. При выраженном компоненте показана хирургическая некрэктомия. При наличии обильного гнойного отделяемого и снижении репаративных процессов могут быть использованы углеродные сорбционные повязки (КАРБОНИКУС С» и др.). При грамотно проведенных лечебных мероприятиях пролежень заживает.
Берегите своих близких, и будьте всегда здоровы!
Источник
- Главная
- Профилактика органов
- Профилактика кожи
- Уход за кожей и профилактика пролежней
Правильный уход за кожей и профилактика пролежней – неотъемлемая составляющая лечения и реабилитации пациентов, вынужденных по причине тяжелого заболевания постоянно находиться в одном положении. Поэтому каждый человек, ухаживающий за недееспособными больными, должен знать, как не допустить некроза мягких тканей в условиях ограниченной подвижности.
Что нужно знать о пролежнях
Пролежнем называют отмирание кожи и мышц. К появлению некроза приводит постоянное давление, расстройство циркуляции крови и нарушение нервной трофики в определенных участках тела. Чаще пролежни формируются в зоне ребер, крестца, стоп, лопаток, пальцев ног, седалищной кости, местах сгибов конечностей. Реже сдавливание тканей происходит в области ушей, головы, пальцев рук.
Различают поверхностные (поражение верхних слоев кожи) и внутренние (происходит омертвение мышц и подкожной клетчатки) пролежни. Причины их появления:
- Ограничение подвижности, вызванное тяжелыми заболеваниями, приводящими к потере дееспособности.
- Дефицит белка в рационе.
- Повреждения кожи и травмы.
- Анемия.
- Ожирение или малый вес.
- Недержание кала, мочи.
- Сахарный диабет, склероз.
- Опрелость или пересыхание кожи.
- Болезни, при которых ухудшается питание тканей.
- Ненадлежащий уход за больным.

Выделяют четыре стадии некроза мягких тканей:
- Для первой степени характерна гиперемия кожи, которая не проходит даже после устранения факторов ее появления.
- На втором этапе образования пролежня нарушается поверхностная целостность верхних слоев эпидермиса. Помимо гиперемии, происходит отслоение кожицы.
- На третьей стадии некроз достигает мышечного слоя. Внешне пролежень выглядит как рана, из которой сочатся жидкие выделения.
- Четвертая степень характеризуется образованием полости, показывающей нижние слои кожи, сухожилия и кости.
Опасные осложнения некроза тканей – остеомиелит, гангрена, рак кожи, сепсис, расстройство кровообращения. Поэтому своевременный уход за кожей и профилактика пролежней – это ключевые мероприятия, позволяющие избежать хирургического вмешательства и развития последствий, опасных для жизни.
Лечение пролежней
Терапия пролежней зависит от стадии развития. На начальном этапе проводится комплекс профилактических мер, подразумевающий правильный уход за больным, диетотерапию, применение иммуностимуляторов и мазей, улучшающих кровообращение.
На второй стадии развития некроза тканей применяются антисептические средства и препараты, активизирующие кровообращение. Не будет лишним использование гидрогелевых повязок, поддерживающих необходимый уровень влажности в ране.
На третьей стадии возникновения пролежней применяются медикаментозные средства, оказывающие ряд лечебных действий:
- некролитическое;
- противовоспалительное;
- регенерирующее;
- антикоагулянтное и агрегатное.

При пролежнях 3-4 степени иногда проводится хирургическая терапия, подразумевающая удаление отмерших тканей. Лечение дополняется физиотерапевтическими процедурами – фонофорез, УВЧ-терапия, электрофорез, лазерное воздействие.
Обработка кожи
Обработку кожи для профилактики пролежней производят с целью предупреждения нарушения кровообращения, образования ран и отмирания тканей. Процедура должна выполняться согласно правилам.
Гигиенический уход за кожей и профилактика пролежней – последовательность проведения обработки кожи:
- Сначала человеку, который будет ухаживать за больным, следует вымыть руки и надеть на них перчатки.
- Предварительно подготавливается раствор нашатыря (0.5%) или камфары (10%), вата, марлевые тампоны, полотенце, поролоновые губки.
- Пациента переворачивают на бок и обрабатывают спину, ягодицы и конечности, уделяя пристальное внимание кожным складкам.
- Вымытые участки кожи промачивают мягким сухим полотенцем.
- После обмывания спины и левого бока пациенту обрабатывают правую сторону тела, пах и подмышки.
- Чтобы предупредить возникновение опрелостей, на чистую кожу наносят специальную мазь, масло и присыпки.

Уход за кожей больного
Алгоритм обработки кожи при наличии пролежней аналогичный профилактическим мероприятиям. Но параллельно поражённые ткани обрабатывают раствором калия перманганата или зеленкой. Затем на некрозированные участки накладывают антисептическую повязку с Сиктомицином или Стрептоцидом.
К области отмершей кожи трижды в день прикладывают салфетку, смоченную в растворе марганцовки. Далее на рану наносят заживляющие мази.
Для профилактики пролежней кожу обрабатывают лекарственными средствами.
Крема, предупреждающие некроз мягких тканей
- Антибактериальные – Левосин, Аргосульфан, Левомеколь.
- Антисептические – Циндол, Дермазин, цинковая мазь.
- Подсушивающие и противовоспалительные – Тиотриазолин, Бетадин, Ируксол.
- Регенерирующие – Бепантен, Куриозин, Солкосерил.
Мази тонким слоем наносят на сухие и чистые пораженные участки. Частота и время применения средств определяется лечащим врачом.
Уход за кожей и профилактика пролежней подразумевают применение гидроколлоидных повязок. Компрессы состоят из геля, нанесенного на клейкую поверхность. Компоненты помещены на полиуретановую основу. Гидроколлоидные капсулы сохраняют в ране влажную среду, что ускоряет заживление.
Повязки для лечения пролежней
- Комфил плюс – применяется для быстрой регенирации неинфицированных ран без выделений.
- Протеокс-ТМ – используется для лечения пролежней 3-4 степени. Очищает раны от гноя, отмерших тканей, устраняет воспаление.
- Мультиферм – применяется при лечении пролежней 1 и 2 степени с выделениями и без.
Курс терапии – до 10 повязок. Частота смены компрессов – раз в день.
Народные рецепты для лечения и профилактики пролежней
Уход за кожей, профилактика и лечение пролежней часто проводятся с помощью рецептов народной медицины. Но стоит помнить, что нетрадиционные методы врачи рекомендуют использовать, как дополнение к медикаментозной терапии.
Заживление ран ускоряет свежевыжатый сок из алоэ, медуницы. Листья растений разрезают вдоль и прикладывают к пораженным участкам кожи.

Также соки этих растений, включая чистотел, смешивают с медом в одинаковом соотношении. Лечебной смесью смазывают пролежни дважды в день.
Другие народные способы профилактики и лечения пролежней:
- Рыбий жир наносят на чистую салфетку, которую прикладывают к отмершим мягким тканям на ночь.
- Крахмал картофельный посыпают на участки кожи с повышенным риском образования пролежней.
- Листки бузины ошпаривают молоком и прикладывают к пролежню 2 раза в день.
- Эфирный экстракт облепихи и чайного дерева 1 раз в день наносят на пораженную кожу.
- Цветки ноготков (измельченные) смешивают с вазелином и наносят на раны 2 раза в день.
Профилактика
Чтобы предупредить появление пролежней, с первого дня заболевания за пациентом надо правильно и тщательно ухаживать. Ведь если процесс некроза тканей уже запущен, то его прогрессирование будет непросто остановить.

Массаж
Уход за кожей и профилактика пролежней заключаются в регулярном выполнении массажа Процедуру желательно проводить в утреннее и вечернее время с применением кремов и масел.
Поврежденные области кожи и раны разминать нельзя. Массаж делают только на начальных этапах формирования пролежней.
Техника проведения процедуры:
- Пациент ложится на живот.
- Вначале проводится поглаживание ног, направляясь вверх от стоп к ягодицам
- Затем плавными движениями разминаются руки – от кистей к шее.
- Далее массируется поясница, крестец и остывшаяся область спины.
- В конце делается массаж головы, в частности затылка.
Средняя продолжительность сеанса – 20 минут. Процедуру начинают с легких движений, которые постепенно делают интенсивными.
Диета
Правильное питание имеет ведущее значение в профилактике развития пролежней. Ведь частая причина некроза тканей – дефицит белка в организме. Поэтому назначается щадящая, но обогащенная полезными веществами и белками диета.
Рекомендуемые продукты и блюда:
- каши;
- рыба;
- фрукты;
- куриный бульон;
- нежирные кисломолочные продукты;
- овощи.

Из рациона больного исключают копчености, жирную, перченую, жаренную и соленую пищу. Не менее важно соблюдение питьевого режима. В день пациенту нужно выпивать 1.5-2 л чистой воды.
Особенности выбора постельных принадлежностей и приспособлений
Один из ключевых моментов профилактики появления пролежней – это правильный выбор матраса. Желательно, чтобы изделие было изготовленного из цельного ровного, мягкого и толстого куска поролона, имеющего гладкую поверхность.
Но лучше приобрести специальные противопролежневые матрасы:
- Ячеистые – подходят для больных, которые не встают с постели. Изделия с ячейками предупреждают развитие некроза кожи и мышц.
- Статические – предназначены для пациентов с неполным ограничением движений.
- Баллонные – используют при уходе за парализованными больными и людьми с большим весом (от 120 кг).

Сверху матрас застилают материалом, впитывающим влагу. Лучше, чтобы простынь была на резинках, что предупредит образование складок, вызывающих развитие пролежней.
Не менее важно оснастить кровать пациента подкладками и опорными подушками. Под колени и локти рекомендуется подкладывать валики, под обездвиженные руки и ноги – тканевые мешки, наполненные гранулами, под нижнюю часть спины – резиновый круг.
Рекомендации по профилактике пролежней
- С целью предупреждения появления пролежней постельное белье меняют 1 раз в день.
- Не менее важно каждые 1-2 часа переворачивать пациента на спину, с бока на бок.
- Одежда больного должна быть свободной, комфортной, изготовленной из натурального материала и соответствовать температуре помещения. Это поспособствует нормальному выделению пота, предупредит раздражение кожи.
- Комнату больного нужно ежедневно проветривать, проводить в ней влажную уборку.
- Периодически пациента надо раскрывать, чтобы тело проветривалось и не запревало.
- Пациент должен как можно больше двигаться, по возможности выполнять гимнастику.
- При гиперемии кожи покровы рекомендуется кварцевать и растирать сухим полотенцем.

Так, профилактика формирования пролежней – это комплекс мероприятий, включающий правильную обработку кожи пациента, диетотерапию, применение лекарственных и народных средств. Не менее важно подобрать правильный матрас и прочие постельные принадлежности. Также следует периодически переворачивать больного и делать ему массаж.
4036
Татьяна Курицкая
26.03.2018
Источник
Профилактика пролежней в домашних условиях
Состояние
кожи наглядно показывает, насколько
тщательный и правильный уход получает
больной. «Недосмотры» родных могут
привести к появлению раздражения,
опрелости и пролежней. Раздражение кожи
характеризуется зудом, жжением, ощущением
стянутости, шелушением и легким
покраснением.
Источником
раздражения может быть повышенная
влажность (контакт с мочой, калом), плохой
доступ воздуха, постоянное трение о швы
и складки одежды или белья, сдавливание,
длительное пребывание в одной позе.
Если вовремя не устранить источник
раздражения, разрушение кожных покровов
продолжится в двух направлениях: появится
опрелость и/или пролежень.
Опрелость
представляет собой воспалительное
поражение кожных складок (паховая
область, подмышечная впадина, область
под молочными железами).
Пролежень — это омертвление ткани, которое
возникает вследствие длительного
сдавливания и плохого кровоснабжения
кожных покровов. При отсутствии лечения
пролежень поражает все слои кожи, а в
особо тяжелых случаях распространяется
на кость. Внешние проявления пролежней
зависят от глубины поражения тканей.
Степени
пролежней
Степень | Проявления |
I | Легкое |
II | Небледнеющее |
III | Глубокое |
IV | Поражение |
Зоны
риска
- Если
больной лежит на спине, пролежни чаще
всего образуются на затылке, лопатках,
крестце, ягодицах, пятках, локтях. - Если
больной лежит на животе, пролежни чаще
всего образуются в области подвздошных
костей и коленей. - Если
больной лежит на боку, пролежни чаще
всего образуются в области подвздошных
костей и лодыжек.
Факторы
риска
- обездвиженность
- неполноценное
питание и недостаточное количество
жидкости - истощение
или избыточный вес - сердечно-сосудистые
заболевания - сахарный
диабет - недержание
мочи, кала - повышенное
потоотделение - грязная
кожа, грязное и/или влажное постельное
белье - аллергия
на средства по уходу - крошки
и мелкие предметы в постели, складки
простыней, швы, пуговицы на одежде
Лечение
пролежней — это длительный, тяжелый и
болезненный процесс, поэтому задача
ухаживающих состоит в том, чтобы не
допустить их появление. Затраты на
лечение пролежней (моральные, материальные
и физические) всегда больше, чем на их
профилактику!
Профилактика
пролежней должна быть комплексной и
непрерывной. Для того чтобы предотвратить
появление пролежней, необходимо:
- Исключить
факторы риска - Использовать
противопролежневые приспособления - Тщательно
ухаживать за кожей больного - Стимулировать
больного к движению (насколько это
возможно) - Позаботиться
о диете больного
Исключение
факторов риска
- Нужно
каждый день тщательно осматривать тело
пациента, обращая особое внимание на
все зоны риска и места костных выступов.
- Для
того чтобы кожа не подвергалась
сдавливанию и излишнему трению, а мягкие
ткани не смещались, необходимо каждые
2-3 часа (в том числе и ночью) менять
положение тела пациента. Чтобы перевернуть
больного на правый бок, скрестите ему
руки на груди и положите левую ногу на
правую. Подойдите к нему слева, подложите
одну руку под бедро, а вторую — на плечо.
Затем одним движением переверните
больного на бок и положите ему между
ног подушку.
- Переворачивать
больного нужно максимально осторожно,
не допуская растяжение кожи. Лучше, если
пациент будет находиться на медицинской
кровати — это облегчит смену положения.
Кровать больного должна стоять таким
образом, чтобы к ней был доступ со всех
сторон.
- Температура
в комнате не должна быть слишком высокой,
чтобы не провоцировать потение и
образование опрелостей.
- Застилать
постель больного можно только мягким
постельным бельем из натуральных тканей.
Сверху лучше постелить впитывающую
простынь, которая не образует складок
и остается всегда сухой. Нежелательно
стелить клеенки — для защиты матраса
можно использовать влагонепроницаемый
наматрасник.
- Одежда
пациента должна быть комфортной и по
возможности бесшовной, без пуговиц и
застежек. Использование синтетики
недопустимо.
- Нужно
своевременно менять постельное белье
(оно не должно быть влажным или мокрым)
и использовать соответствующие средства
гигиены: урологические прокладки и
памперсы (особенно в ночное время).
Однако нельзя надевать на больного
памперсы на весь день — коже нужны
воздушные ванны.
- Ногти
больного следует стричь очень коротко,
чтобы он не расчесывал кожу, которая
при длительном лежании часто зудит.
Использование
противопролежневых приспособлений
На
данный момент самым современным и
эффективным противопролежневым
приспособлением является противопролежневый
(надувной) матрас. Противопролежневый
матрас (далее ПП-матрас) устраняет
главную причину появления пролежней —
сдавливание отдельных участков тела.
ПП-матрасы состоят из воздушных ячеек
или баллонов, соединенных трубками с
компрессором, который автоматически
через 5-8 минут подкачивает и сдувает
разные области матраса. В результате
достигается эффект постоянного массажа,
благодаря чему давление распределяется
равномерно по всей поверхности тела.
Постоянный массаж кожи, подкожной
клетчатки и мышц («эффект волны»)
нормализует кровообращение, питание и
дыхание тканей.
ПП-матрас
может быть ячеистым и баллонным.
 Ячеистый
Ячеистый
ПП-матрас представляет собой специальное
покрывало со множеством воздушных ячеек
по типу пчелиных сот, соединенных с
блоком управления. ПП-матрасы такого
типа рекомендованы лежачим пациентам
с массой тела не больше 90 кг в период
ранней реабилитации после операции,
ожогов, травм, а также при заболеваниях
ЦНС, полиомиелите и т.д.
Баллонный
ПП-матрас состоит из поперечных воздушных
баллонов (трубчатых секций), соединенных
с блоком управления. Они рекомендуются
прикованным к постели пациентам с массой
тела от 100 кг и выше. Баллонные ПП-матрасы
являются более ортопедичными и
долговечными. При необходимости отдельные
баллоны отсоединяются (например, под
головой), а поврежденный баллон —
заменяется (в комплекте с матрасом идет
2 запасных баллона).
Предпочтительно
приобретать модели ПП-матрасов с обдувом
(лазерной перфорацией), когда под тяжестью
тела пациента через микроскопические
отверстия на баллонах/ячейках матраса
постоянно проходит воздух. Непрерывная
вентиляция снижает потливость, сохраняет
кожу сухой и свежей.
ПП-матрас
кладется на кровать поверх обычного
матраса и застилается простыней. При
этом воздушные ячейки должны быть
направлены вверх. Если матрас ячеистый,
то свободные концы заправляются под
обычный матрас. Нельзя оставлять ячеистый
матрас незакрепленным, так как он может
образовать складки.
Для
эффективной работы ПП-матраса важно
установить оптимальный уровень давления
в воздушных секциях. Для проверки
правильности заданного уровня давления
нужно провести двумя пальцами между
обычным матрасом и спущенной секцией
противопролежневого матраса в области
ягодиц пациента. Пальцы должны проходить
свободно. Если пальцы не входят или
входят с трудом, нужно увеличить уровень
давления, если пальцы входят слишком
свободно — уменьшить.
Следует
помнить о том, что ПП-матрас значительно
облегчает уход за лежачим больным, но
он не является панацеей от пролежней.
Если не подходить к профилактике
пролежней комплексно, то и у пациента,
лежащего на ПП-матрасе, могут появиться
пролежни. Всегда будьте бдительны!
Если
пациент в состоянии передвигаться в
инвалидном кресле или вы возите его в
кресле-каталке, риск появления пролежней
сохраняется. Под ударом оказываются
области, на которые приходится основное
давление при сидении: лопатки, седалищные
бугры, копчик, крестец. Чтобы избежать
пролежней, на сиденье необходимо
подкладывать противопролежневую подушку
(ПП-подушку).
ПП-подушки
изготавливают из поролона, латекса,
упругой пены с эффектом памяти или
материала с силиконовым наполнителем.
Очень эффективными являются надувные
ячеистые подушки Roho, которые работают
по принципу свободного перетекания
воздуха между ячейками. Перетекание
воздуха снижает давление и нормализует
кровоток, предупреждая образование
пролежней. Кроме того, можно подкладывать
на коляску круглую ортопедическую
подушку с противопролежневым эффектом
(например, Trelax П-06, Топ-208).
Если
нет возможности приобрести ПП-матрас,
можно использовать надувной резиновый
круг, который подкладывается непосредственно
под участок кожи, подвергающийся давлению
(чаще всего крестец). Круг помогает
несколько снизить давление костных
выступов на кожу и предупредить появление
пролежней. Подкладывать круг следует
под простынь таким образом, чтобы
проблемный участок оказался над
отверстием круга.
Для
улучшения кровотока и поддержания
мышечного тонуса нужно каждый день
слегка массировать зоны риска на теле
больного. Поскольку не все владеют
навыками массажа, лучше использовать
для этого ручные вибромассажеры с
различными насадками. Головка такого
массажера устанавливается под любым
углом к рукоятке, что позволяет провести
массаж любого участка тела. Вибромассажер
может оказывать дополнительное
прогревающее или магнитное воздействие,
ускоряющее кровоток и укрепляющее
иммунитет. Интенсивность вибрации и
прогрева регулируется.
Положительный
подсушивающий эффект оказывают на кожу
кварцевые облучатели открытого типа
(Солнышко ОУФК, Кристалл). Облучатели
открытого типа обеззараживают воздух
в помещении, что немаловажно при
ослабленном иммунитете больного,
нейтрализуют неприятный запах, позволяют
лечить кожные заболевания, в том числе
пролежни.
Уход
за кожей больного
- Кожа
больного должна быть чистой и сухой.
Это основное правило, от соблюдения
которого зависит эффективность
противопролежневой терапии.
- От
постоянного пребывания в горизонтальном
положении кожа теряет упругость и
эластичность, поэтому гигиену кожных
покровов нужно проводить очень деликатно
и с применением специальных щадящих
моющих средств и средств госпитальной
гигиены.
- Использование
спиртосодержащих и сильнопахнущих
косметических средств нежелательно,
т.к. они могут вызвать раздражение кожи
и аллергическую реакцию.
- Если
пациент вспотел, нужно вытереть его
махровым полотенцем и по возможности
изменить температурный режим в комнате.
- После
каждого мочеиспускания и дефекации
необходимо осуществлять гигиену интимных
зон и обязательно наносить защитный
крем на кожу в области гениталий.
- Любые
естественные выделения (мочу, кал, пот,
раневой экссудат) нужно удалять с кожи
как можно быстрее.
- Последовательность
мытья тела должна быть следующей: лицо,
шея, уши, плечи, торс, руки, ноги, гениталии.
- После
мытья больной должен быть совершенно
сухим. Не забудьте вытереть насухо
пространство между пальцами (на руках
и ногах) и все естественные складки
кожи.
- При
замене простыней (особенно мокрых)
нельзя их вытягивать и выдергивать
из-под больного, так как это может
повредить кожу.
Стимулирование
больного к движению
Если
больной не парализован полностью и
сохраняет хотя бы минимальную активность,
нужно поощрять его двигаться, даже если
движения сводятся к шевелению пальцами
и сгибанию рук в локте. Зачастую лежачие
больные впадают в глубокую депрессию,
теряют надежду и перестают делать даже
то, что могут. Задача ухаживающих — не
допустить этого!
При
активности рук обязательным атрибутом
кроватного пространства больного должна
быть терапевтическая дуга или ремень
для подтягивания, а также различные
массажеры для кистей.
Если
состояние больного позволяет, то после
консультации с врачом можно поощрять
его использовать реабилитационные
педальные тренажеры.
Диета
Питание
пациента должно быть сбалансированным
и умеренным. Поскольку активность
человека при постельном режиме сводится
к минимуму, ему требуется меньше калорий,
но больше витаминов и минеральных
веществ. Особенно важно присутствие в
рационе витамина С, цинка и железа.
Примерная
суточная норма потребления калорий при
постельном режиме — 1500. В рацион больного
должны входить злаки, мясо, рыба, сыры,
молочные продукты, фрукты, овощи, орехи.
Потребление животных жиров, мучных
изделий, сладостей и газированных
напитков лучше ограничить — вес больного
должен оставаться в норме.
Лечение пролежней
Если
профилактические меры были недостаточно
эффективными и пролежни все же появились,
необходимо немедленно начать курс
лечения. Курс лечение пролежней состоит
из трех основных этапов:
- Восстановить
кровообращение в месте повреждения
кожи. - Очистить
рану от раневого экссудата, гноя,
некротических масс. - Способствовать
скорейшему заживлению очищенной раны.
Для
восстановления кровообращения используют
противопролежневые матрасы, частое
изменение положения тела больного,
массаж. Для очищения и заживления ран
применяют специальные противопролежневые
повязки. Тип повязки зависит от того,
на какой стадии развития находится
пролежень.
Также
при лечении пролежней можно подсушивать
раны кварцевыми лампами открытого типа.
Для улучшения общего состояния кожных
покровов важно насыщать кровь кислородом,
поэтому всем больным (даже при очень
строгом постельном режиме) необходимо
регулярно выполнять дыхательные
упражнения