Профилактика пневмонии бронхиальной астмы у детей
Бронхиальная астма относится к числу так называемых аллергических заболеваний. Современная медицина под этим термином понимает состояние повышенной чувствительности организма к тому или иному веществу. Для одних такими раздражителями (аллергенами) могут стать некоторые пищевые продукты, для других — шерсть домашних животных, для третьих — какие-либо химические соединения, красители и даже медикаменты. Известно, что есть люди, очень чувствительные к запахам цветов, духов. Чем чаще действуют на человека эти вещества, тем острее становится чувствительность к ним.
Бронхиальная астма часто возникает у детей в результате повторных бронхитов, пневмоний или хронических воспалительных процессов в носоглотке. Хронический воспалительный очаг становится источником аллергенов.
Сложные реакции, происходящие под воздействием аллергенов, приводят к тем или иным нарушениям здоровья. При астме это — сужение просвета бронхов и связанное с ним ощущение тяжелого удушья. У взрослых проходимость бронхов обычно нарушается из-за спазма, а у маленьких детей — из-за набухания слизистой оболочки и заполнения просвета бронхов слизью.
Иногда приступу предшествуют предвестники — крапивница, зуд, плохой сон, снижение аппетита.
Нередко приступ у детей начинается с рвоты. Это происходит потому, что ребенок не умеет как следует откашляться, выделить мокроту.
Развивается приступ постепенно: нарастает одышка, возникает кислородное голодание. У взрослых больных все это сопровождается замедлением дыхания, у детей, напротив, — учащением.
Болеют астмой совсем маленькие ребятишки, чаще — двух-трех лет. В более раннем возрасте заболевание протекает в виде астматического бронхита. Иногда приступы напоминают по характеру круп — ребенок задыхается, у него появляется лающий кашель.
У детей пяти-семи лет астма принимает свою типичную форму.
Как же предотвращать подобные приступы?
Конечно, очень важно знать, что именно является для ребенка аллергеном, раздражителем. Родители, работники детских учреждений должны присматриваться, какие перемены в обстановке, пище, окружении ребенка предшествуют приступу.
Мать, воспитательница подмечают, например, что приступ появляется всякий раз, когда ребенку обвязывают шею шерстяным шарфом или надевают пальто с меховым воротником. Смена одежды оказывается в таких случаях лучшим лекарством. Иногда приступы прекращаются после удаления из дома кошки или собаки.
Но предупредим заранее: установить аллерген не всегда просто. Дело в том, что их может быть не один, а несколько, и подчас даже самая наблюдательная мать и самый опытный врач не могут раскрыть загадку внезапных приступов.
Тем не менее в происхождении астмы существуют вполне очевидные закономерности. Обследуя ребенка, врач обычно спрашивает, здоровы ли родители и другие члены семьи. Очень часто оказывается, что у кого-либо из них тоже отмечены аллергические или обменные заболевания — подагра, мигрень, экзема.
Астма более присуща детям, страдающим экссудативным диатезом, частыми бронхитами, катарами верхних дыхательных путей.
Нередко первый приступ появляется после инфекционного заболевания, так как связанное с инфекцией поражение слизистых оболочек повышает чувствительность организма.
Эти наблюдения подсказывают пути борьбы с бронхиальной астмой. Надо внимательно относиться к ее ранним проявлениям, настойчиво и терпеливо лечить заболевания, которые могут оказаться предшественниками астмы.
Необходимо прежде всего ликвидировать очаги хронической инфекции. Где они могут таится? В больных миндалинах, кариозных зубах, желчном пузыре при его воспалении.
Бывает, что ни лекарство, ни смена климата, ни бесконечные вариации диеты не помогают ребенку. А стоит удалить воспаленные миндалины или разрушенный зуб — и болезнь, что называется, как рукой снимет.
Огромное значение имеет профилактика катаров верхних дыхательных путей, бронхитов, гриппа. Чем больше изнеживают, кутают ребенка, тем слабее становятся его естественные защитные силы, тем хуже приспосабливается он к колебаниям температуры, к ветру, сырости. Значит, надо стать на другой путь — закалять малыша, повышать его выносливость. Конечно, дети должны как можно больше гулять. А воздух в комнате должен быть всегда свежим и чистым. Надо всячески бороться с пылью, стараться не загромождать квартиру лишними вещами, тяжелыми портьерами, коврами. Само собой разумеется, что в комнате, где живет ребенок, а тем более больной, совершенно непозволительно курить.
В повышении защитных сил важная роль принадлежит режиму питания. Нередко матери жалуются на плохой аппетит ребенка, говорят, что он только пьет. В беседе выясняется, что ребенок выпивает до литра молока. Вполне понятно, что, насытившись молоком, ребенок не хочет есть. А между тем молоко далеко не удовлетворяет всех потребностей растущего организма.
Не следует также перекармливать ребенка сладостями, кашами. Обязательны в его рационе овощи, мясо. Что касается яиц, то для некоторых детей именно они являются аллергеном, и здесь требуется индивидуальный совет врача.
За последние годы в арсенал средств борьбы с астмой все шире входит лечебная физкультура. Нередко благоприятное влияние оказывает и климатическое лечение — на берегу реки, моря, в горной местности; следует отдавать предпочтение безветренным местам.
Что касается лекарственных средств, то их существует много, и действуют они очень индивидуально. Подобрать наиболее подходящие для ребенка медикаменты — дело врача.
Во время приступа подкожное введение адреналина прекращает удушье, но действие лекарства недлительное и нестойкое. Нередко более эффективным оказывается атропин. Хорошее противоастматическое средство — эфедрин; он удобен тем, что применяется внутрь, хорошо всасывается в кишечнике. Следует, однако, учитывать, что эфедрин действует не сразу, иногда только через 40-60 минут. Близки к эфидрину по своему составу теофедрин и антастман.
С целью десенсибилизации, то есть снижения повышенной чувствительности организма, по рекомендации врача применяют различные гормональные препараты.
Нередко родители больного ребенка тратят много усилий на поиски все новых лекарств, а раздобыв их, испытывают лишь новое разочарования.
Магического средства, которое бы само по себе и во всех случаях излечивало астму, пока нет. Успех в предупреждении и лечении этого заболевания приносит терпеливое, настойчивое применение комплекса мер, в котором важнейшее место принадлежит правильному режиму, систематическому закаливанию, понижению чрезмерной чувствительности организма.
Источник

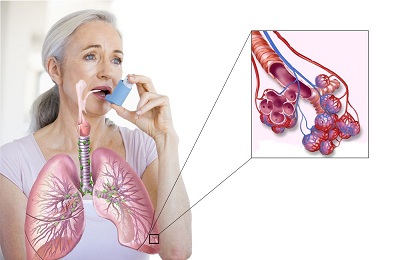
Бронхиальная астма у детей – это хроническое аллергическое заболевание дыхательных путей, сопровождающееся воспалением и изменением реактивности бронхов, а также возникающей на этом фоне бронхиальной обструкцией. Бронхиальная астма у детей протекает с явлениями экспираторной одышки, свистящими хрипами, приступообразным кашлем, эпизодами удушья. Диагноз бронхиальной астмы у детей устанавливается с учетом аллергологического анамнеза; проведения спирометрии, пикфлоуметрии, рентгенографии органов грудной клетки, кожных аллергопроб; определения IgE, газового состава крови, исследования мокроты. Лечение бронхиальной астмы у детей предполагает элиминацию аллергенов, использование аэрозольных бронхолитиков и противовоспалительных препаратов, антигистаминных средств, проведение специфической иммунотерапии.
Общие сведения
Бронхиальная астма у детей – хронический аллергический (инфекционно-аллергический) воспалительный процесс в бронхах, приводящий к обратимому нарушению бронхиальной проходимости. Бронхиальная астма встречается у детей разных географических регионов в 5-10% случаев. Бронхиальная астма у детей чаще развивается в дошкольном возрасте (80%); нередко первые приступы возникают уже на первом году жизни. Изучение особенностей возникновения, течения, диагностики и лечения бронхиальной астмы у детей требует междисциплинарного взаимодействия педиатрии, детской пульмонологии и аллергологии-иммунологии.
Бронхиальная астма у детей
Причины
Бронхиальная астма у ребенка возникает при участии генетической предрасположенности и факторов окружающей среды. У большинства детей с бронхиальной астмой имеется отягощенная наследственность по аллергическим заболеваниям — поллинозу, атопическому дерматиту, пищевой аллергии и др.
Сенсибилизирующими факторами окружающей среды могут выступать ингаляционные и пищевые аллергены, бактериальные и вирусные инфекции, химические и лекарственные вещества. Ингаляционными аллергенами, провоцирующими бронхиальную астму у детей, чаще выступают домашняя и книжная пыль, шерсть животных, продукты жизнедеятельности домашних клещей, плесневые грибки, сухой корм для животных или рыб, пыльца цветущих деревьев и трав.
Пищевая аллергия служит причиной бронхиальной астмы у детей в 4-6% случаев. Чаще всего этому способствует ранний перевод на искусственное вскармливание, непереносимость животного белка, продуктов растительного происхождения, искусственных красителей и др. Пищевая аллергия у детей часто развивается на фоне заболеваний ЖКТ: гастрита, энтероколита, панкреатита, дисбактериоза кишечника.
Триггерами бронхиальной астмы у детей могут являться вирусы – возбудители гриппа, парагриппа, ОРВИ, а также бактериальная инфекция (стрептококк, стафилококк, пневмококк, клебсиелла, нейссерия), хламидии, микоплазмы и другие микроорганизмы, колонизирующие слизистую бронхов. У некоторых детей с бронхиальной астмой сенсибилизация может вызываться промышленными аллергенами, приемом лекарственных средств (антибиотиков, сульфаниламидов, витаминов и др.).
Факторами обострения бронхиальной астмы у детей, провоцирующими развитие бронхоспазма, могут выступать инфекции, холодный воздух, метеочувствительность, табачный дым, физические нагрузки, эмоциональный стресс.
Патогенез
В патогенезе бронхиальной астмы у детей выделяют: иммунологическую, иммунохимическую, патофизиологическую и условно-рефлекторную фазы. В иммунологической стадии под влиянием аллергена продуцируются антитела класса IgE, которые фиксируются на клетках-мишенях (главным образом, тучных клетках слизистой бронхов). В иммунохимическую стадию повторный контакт с аллергеном сопровождается его связыванием с IgE на поверхности клеток-мишеней. Этот процесс протекает с дегрануляцией тучных клеток, активацией эозинофилов и выделением медиаторов, обладающих вазоактивным и бронхоспастическим эффектом. В патофизиологическую стадию бронхиальной астмы у детей под влиянием медиаторов возникает отек слизистой оболочки бронхов, бронхоспазм, воспаление и гиперсекреция слизи. В дальнейшем приступы бронхиальной астмы у детей возникают по условно-рефлекторному механизму.
Симптомы
Течение бронхиальной астмы у детей имеет циклический характер, в котором выделяют периоды предвестников, приступов удушья, послеприступный и межприступный периоды. Во время периода предвестников у детей с бронхиальной астмой может отмечаться беспокойство, нарушение сна, головная боль, зуд кожи и глаз, заложенность носа, сухой кашель. Продолжительность периода предвестников – от нескольких минут до нескольких суток.
Собственно приступ удушья сопровождается ощущением сдавления в груди и нехватки воздуха, одышкой экспираторного типа. Дыхание становится свистящим, с участием вспомогательной мускулатуры; на расстоянии слышны хрипы. Во время приступа бронхиальной астмы ребенок испуган, принимает положение ортопноэ, не может разговаривать, ловит воздух ртом. Кожа лица становится бледной с выраженным цианозом носогубного треугольника и ушных раковин, покрывается холодным потом. Во время приступа бронхиальной астмы у детей отмечается малопродуктивный кашель с трудноотделяемой густой, вязкой мокротой.
При аускультации определяется жесткое или ослабленное дыхание с большим количеством сухих свистящих хрипов; при перкуссии — коробочный звук. Со стороны сердечно-сосудистой системы выявляется тахикардия, повышение АД, приглушение сердечных тонов. При длительности приступа бронхиальной астмы от 6 часов и более, говорят о развитии у детей астматического статуса.
Приступ бронхиальной астмы у детей завершается отхождением густой мокроты, что приводит к облегчению дыхания. Сразу после приступа ребенок ощущает сонливость, общую слабость; он заторможен и вял. Тахикардия сменяется брадикардией, повышенное АД – артериальной гипотонией.
Во время межприступных периодов дети с бронхиальной астмой могут чувствовать себя практически нормально. По тяжести клинического течения различают 3 степени бронхиальной астмы у детей (на основании частоты приступов и показателей ФВД). При легкой степени бронхиальной астмы у детей приступы удушья редкие (реже 1 раза в месяц) и быстро купируются. В межприступные периоды общее самочувствие не нарушено, показатели спирометрии соответствуют возрастной норме.
Среднетяжелая степень бронхиальной астмы у детей протекает с частотой обострений 3-4 раза в месяц; скоростные показатели спирометрии составляют 80-60% от нормы. При тяжелой степени бронхиальной астмы приступы удушья у детей возникают 3-4 раза в месяц; показатели ФВД составляют менее 60% от возрастной нормы.
Диагностика
При постановке диагноза бронхиальной астмы у детей учитывают данные семейного и аллергологического анамнеза, физикального, инструментального и лабораторного обследования. Диагностика бронхиальной астмы у детей требует участия различных специалистов: педиатра, детского пульмонолога, детского аллерголога-иммунолога.
В комплекс инструментального обследования входит проведение спирометрии (детям старше 5 лет), тестов с бронхолитиками и физической нагрузкой (велоэргометрией), пикфлоуметрии, рентгенографии легких и органов грудной клетки.
Лабораторные исследования при подозрении на бронхиальную астму у детей включают клинический анализ крови и мочи, общий анализ мокроты, определение общего и специфических IgE, исследование газового состава крови. Важным звеном диагностики бронхиальной астмы у детей служит постановка кожных аллергических проб.
В процессе диагностики требуется исключение других заболеваний у детей, протекающих с бронхообструкцией: инородных тел бронхов, трахео- и бронхомаляции, муковисцидоза, облитерирующего бронхиолита, обструктивного бронхита, бронхогенных кист и др.
Лечение бронхиальной астмы у детей
К основным направлениям лечения бронхиальной астмы у детей относятся: выявление и элиминация аллергенов, рациональная медикаментозная терапия, направленная на снижение количества обострений и купирование приступов удушья, немедикаментозная восстановительная терапия.
При выявлении бронхиальной астмы у детей, прежде всего, необходимо исключить контакт с факторами, провоцирующими обострение заболевания. С этой целью может рекомендоваться гипоаллергенная диета, организация гипоаллергенного быта, отмена лекарственных препаратов, расставание с домашними питомцами, смена места жительства и др. Показан длительный профилактический прием антигистаминных средств. При невозможности избавиться от потенциальных аллергенов проводится специфическая иммунотерапия, предполагающая гипосенсибилизацию организма путем введении (сублингвального, перорального или парентерального) постепенно возрастающих доз причинно значимого аллергена.
Основу лекарственной терапии бронхиальной астмы у детей составляют ингаляции стабилизаторов мембран тучных клеток (недокромила, кромоглициевой кислоты), глюкокортикоидов (беклометазона, флутиказона, флунизолида, будезонида и др.), бронхолитиков (сальбутамола, фенотерола), комбинированных препаратов. Подбор схемы лечения, сочетания препаратов и дозировки осуществляет врач. Показателем эффективности терапии бронхиальной астмы у детей служит длительная ремиссия и отсутствие прогрессирования заболевания.
При развитии приступа бронхиальной астмы у детей проводятся повторные ингаляции бронхолитиков, кислородотерапия, небулайзерная терапия, парентеральное введение глюкокортикоидов.
В межприступный период детям с бронхиальной астмой назначаются курсы физиотерапии (аэроионотерапии, индуктотермии, ДМВ-терапии, магнитотерапии, электрофореза, ультрафонофореза), водолечения, массажа грудной клетки, точечного массажа, дыхательной гимнастики, спелеотерапии и др. Гомеопатическая терапия в ряде случаев позволяет предупредить рецидивы заболевания и снизить дозу гормональных препаратов. Подбор и назначение препаратов осуществляется детским гомеопатом.
Прогноз и профилактика
Проявления бронхиальной астмы у детей могут уменьшиться, исчезнуть или усилиться после полового созревания. У 60-80% детей бронхиальная астма остается на всю жизнь. Тяжелое течение бронхиальной астмы у детей приводит к гормональной зависимости и инвалидизации. На течение и прогноз бронхиальной астмы влияют сроки начала и систематичность лечения.
Профилактика бронхиальной астмы у детей включает своевременное выявление и исключение причинно значимых аллергенов, специфическую и неспецифическую иммунопрофилактику, лечение аллергозов. Необходимо обучение родителей и детей методам регулярного контроля состояния бронхиальной проходимости при помощи пикфлоуметрии.
Источник
Бронхиальная астма является достаточно тяжелым заболеванием. Ежегодно количество пациентов с данной патологией только увеличивается. Лечение этого заболевания требует значительных усилий и средств. Именно поэтому особое значение имеет профилактика бронхиальной астмы у детей и взрослых.
О группе риска и первичной профилактике
После проведенных исследований медикам удалось точно выявить категории лиц, которые имеют повышенный риск заболеваний бронхиальной астмой. Основными среди них являются:
- лица с хроническими заболеваниями дыхательной системы, особенно, если их обострение сопровождается бронхообструктивным синдромом,
- курильщики,
-
 люди с наследственной предрасположенностью (бронхиальная астма была выявлена у отца, матери, бабушки, дедушки, брата или сестры),
люди с наследственной предрасположенностью (бронхиальная астма была выявлена у отца, матери, бабушки, дедушки, брата или сестры), - лица с частыми аллергическими реакциями,
- лица, периодически страдающие или перенесшие ранее атопический дерматит,
- люди, которым по роду своей профессиональной деятельности приходится постоянно вдыхать воздух с пылью, а также с различными активными химическими веществами (асбест, парфюмерия и прочие).
Предупредить астму у таких людей, к сожалению, удается не всегда, однако проведение профилактики значительно снижает риск развития этого опасного заболевания.
Что касается курения, то здесь опасность развития серьезного недуга существует не только для самого человека, пристрастного к табаку, но также и всех, кто вдыхает его дым (пассивные курильщики). Нередко курящие родители сталкиваются с тем, что развивается бронхиальная астма у детей. Профилактика в данном случае требует отказа от курения всех лиц, проживающих в одном доме. В противном случае проблемы могут возникнуть у всей семьи.
 На наследственную предрасположенность влиять практически невозможно. Таким людям просто стоит прилагать больше усилий для профилактики развития астмы. Лицам с частыми аллергическими реакциями, прежде всего, следует избегать контактов с опасными для них веществами. Лицам с атопическим дерматитом или же перенесшим эту болезнь необходимо также уделить больше внимания профилактическим мероприятиям.
На наследственную предрасположенность влиять практически невозможно. Таким людям просто стоит прилагать больше усилий для профилактики развития астмы. Лицам с частыми аллергическими реакциями, прежде всего, следует избегать контактов с опасными для них веществами. Лицам с атопическим дерматитом или же перенесшим эту болезнь необходимо также уделить больше внимания профилактическим мероприятиям.
У лиц, которые по роду своей профессиональной деятельности вынуждены долго вдыхать воздух с активными химическими веществами или пылью, часто развивается бронхиальная астма, профилактика же состоит в использовании всех необходимых средств защиты или же смена рода деятельности.
В настоящее время выделяют сразу несколько этапов проведения защитных мероприятий. Те из них, которые направлены на предотвращение развития заболевания, включены в понятие «первичная профилактика бронхиальной астмы».
 Начинать проведение подобных мероприятий необходимо еще до того, как человек появится на свет. Матери следует соблюдать все рекомендации врача,гинеколога для того, чтобы избежать преждевременных родов. Дело в том, что дыхательная система окончательно формируется только к 32 недели внутриутробного развития. У лиц, родившихся до этого срока, в дальнейшем патология бронхов и легких обычно встречается чаще.
Начинать проведение подобных мероприятий необходимо еще до того, как человек появится на свет. Матери следует соблюдать все рекомендации врача,гинеколога для того, чтобы избежать преждевременных родов. Дело в том, что дыхательная система окончательно формируется только к 32 недели внутриутробного развития. У лиц, родившихся до этого срока, в дальнейшем патология бронхов и легких обычно встречается чаще.
После рождения ребенка его родителям следует как можно чаще (лучше ежедневно) проводить влажную уборку комнаты, в которой он находится. Также необходимо несколько раз в сутки проветривать помещение.
Очень важно для профилактики астмы у ребенка первые 1-1,5 года его жизни для кормления использовать преимущественно грудное молоко. Оно является идеальной пищей для развивающегося ребенка и способствует формированию иммунитета. Также его потребление благоприятно влияет на формирование необходимой микрофлоры кишечника.
Меры профилактики данного заболевания у взрослых несколько отличается от тех, что используются для защиты от этой патологии у взрослых. Основными моментами здесь являются следующие:
-
 Необходимо полноценно лечить острый и хронический бронхит, другие заболевания дыхательной системы (особенно, если к их течению присоединяется астматический компонент).
Необходимо полноценно лечить острый и хронический бронхит, другие заболевания дыхательной системы (особенно, если к их течению присоединяется астматический компонент). - Отказаться от курения.
- Использовать все необходимые средства защиты на работе, если их применение предусмотрено правилами безопасности.
- Человеку следует избегать контакта с веществами, которые вызывают у него развитие аллергических реакций.
Подобные мероприятия профилактики бронхиальной астмы достоверно снижают шанс формирования этого заболевания.
Вторичная профилактика
Вторичная профилактика бронхиальной астмы подразумевает целый комплекс мероприятий, который помогает предупредить развитие осложнений данного заболевания и обеспечивает снижение частоты его обострений у пациентов с уже установленным диагнозом.
Этот недуг является хроническим, поэтому избавиться от него на все 100% невозможно. При этом, если применять определенные меры, то вполне можно избежать обострений астмы.
Основными среди них являются следующие:
- Профилактический прием лекарственных средств, назначенных врачом.
- Полноценное лечение острых заболеваний дыхательной системы, в особенности тех, которые сопровождаются астматическими симптомами.
- Частая влажная уборка помещения для сна, а также отказ от вещей (особенно ковров, перьевых подушек и одеял), способных собирать большое количество пыли.
-
 Исключение длительного нахождения на воздухе во время весенне-осеннего периода или же смена места жительства на то, где контакт с аллергеном невозможен априори, если у пациента имеется поллиноз или непереносимость определенного климата.
Исключение длительного нахождения на воздухе во время весенне-осеннего периода или же смена места жительства на то, где контакт с аллергеном невозможен априори, если у пациента имеется поллиноз или непереносимость определенного климата. - Исключение из рациона высокоаллергенных продуктов (экзотические фрукты, морские продукты).
- Ежедневная дыхательная гимнастика.
- Проведение лечебного массажа, а также различных методов физиотерапии (иглоукалывание, грязелечение).
- Санаторно-курортное лечение с посещением солевых пещер.
Следует отметить, что у каждого такого метода есть не только благоприятный эффект на течение бронхиальной астмы, но также и свои противопоказания. Поэтому перед их применением следует проконсультироваться у врача-пульмонолога. По поводу правил гипоаллергенного питания необходимо обратиться к врачу-аллергологу. Данный специалист расскажет, какие именно продукты следует полностью исключить из рациона питания.
 Помимо первичной и вторичной, выделяют еще и третичную профилактику бронхиальной астмы. Она включает в себя все те мероприятия, которые призваны предупреждать утяжеление течения данного заболевания. Обеспечивают их проведение не сами пациенты, а врачи-пульмонологи, врачи-терапевты участковые доктора, а также, в крайних случаях, врачи-реаниматологи.
Помимо первичной и вторичной, выделяют еще и третичную профилактику бронхиальной астмы. Она включает в себя все те мероприятия, которые призваны предупреждать утяжеление течения данного заболевания. Обеспечивают их проведение не сами пациенты, а врачи-пульмонологи, врачи-терапевты участковые доктора, а также, в крайних случаях, врачи-реаниматологи.
В настоящее время врачи назначают специальные препараты, которые позволяют снизить вероятность развития астматического приступа. Их предупреждающий эффект действует примерно 12 часов, поэтому применяют их 2 раза в сутки.
В настоящее время существует сразу несколько лекарств, применяемых при бронхиальной астме. Профилактика в данном случае осуществляется при помощи таких препаратов, как:
- Хромогликат натрия,
- Недокромил,
- Зафирлукаст,
- Задитен.
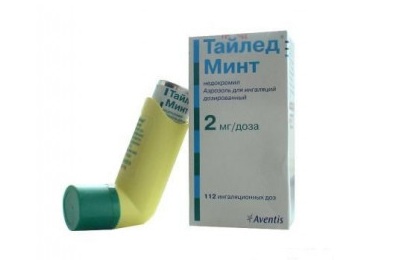 Первый из них используется наиболее часто. В том случае, если такое лекарство оказывается малоэффективным, то назначают другие препараты. Если и они не приносят ожидаемого эффекта, то такое средство отменяют, и пульмонолог может принять решение о назначении пациенту гормональных препаратов. В этом случае в качестве профилактики бронхиальной астмы ему будет проведено специфическое лечение с использованием Преднизолона или Дексаметазона. После этого зачастую увеличивается эффект от приема негормональных препаратов для лечения и профилактики астмы (например, Эуфиллина).
Первый из них используется наиболее часто. В том случае, если такое лекарство оказывается малоэффективным, то назначают другие препараты. Если и они не приносят ожидаемого эффекта, то такое средство отменяют, и пульмонолог может принять решение о назначении пациенту гормональных препаратов. В этом случае в качестве профилактики бронхиальной астмы ему будет проведено специфическое лечение с использованием Преднизолона или Дексаметазона. После этого зачастую увеличивается эффект от приема негормональных препаратов для лечения и профилактики астмы (например, Эуфиллина).
Для того чтобы купировать приступ и предотвратить бронхиальную астму у детей, существуют специальные детские ингаляторы, которые помогают получить ребенку необходимую дозу лекарственного средства.
Дело в том, что детям не подходят стандартные ингаляторы, так как в результате их использования ребенок получает слишком большую дозу препарата.
Кроме этого, ребенку подходят далеко не все препараты, используемые для профилактики бронхиальной астмы у взрослых. Поэтому назначать их должен только врач. Если проводить профилактику бронхиальной астмы в соответствии с описанными правилами, то это значительно снизит вероятность заболевания данным недугом или уменьшит интенсивность проявлений уже имеющейся патологии.
Загрузка…
Источник