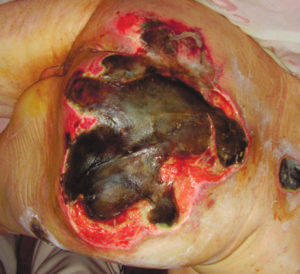
Пролежни 3 и 4 степени


Пролежень – что это?
Пролежни возникают обычно у тяжелобольных пациентов, которые длительное время прикованы к постели или находятся в инвалидном кресле. Если ткани длительное время сдавлены, то кровоснабжение ухудшается, следовательно, и трофика. Обычно тяжелое заболевание сопровождается снижением всех функций организма, особенно регенеративной, а трение и давление на эпидермис приводит к поражениям кожных покровов, порой необратимым, если не принимать меры при начальной стадии пролежней.
Пролежень может образоваться в различных местах тела больного, но особенно часто возникает над костными выступами, так если наибольшее давление испытывает область спины, то поражается затылок, лопатки, поясница, ягодицы, пятки.

Если сдавливанию подвергается боковая поверхность, то пролежни возникают на плечах, локтях, боковых поверхностях бедер и таза.
Факторы, влияющие на образование пролежней
Пролежни очень опасное осложнение у уже тяжелобольного пациента, которое ухудшает процесс лечения основного заболевания и требует отдельного длительного лечения, особенно на последних стадиях.
Для профилактики возникновения пролежней необходимо учитывать факторы, которые приводят к их появлению:
- недостаточное питание с дефицитом белка в рационе;
- отсутствие должного ухода – мокрое постельное белье, жесткий матрац, складки и пуговицы на белье, крошки в постели, недостаточная гигиена;
- аллергические реакции на средства по уходу за кожей;
- смена поз лежачего больного осуществляется недостаточное количество раз или вообще отсутствует;
- диабет;
- нарушение мочеиспускания;
- нарушение физиологических процессов очищения организма от кала и мочи, по причине бессознательного состояния.
Классификация по степени повреждения тканей
Европейская консультативная группа по пролежням выделяет 4 стадии развития пролежней и еще две дополнительные категории, в зависимости от степени поражения эпидермиса и тканей. При отсутствии лечения степени пролежней быстро переходят от начальной стадии к последней. Остановимся на каждой подробнее:
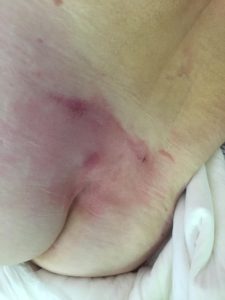
| Первая стадия пролежней – начальное повреждение кожи, на поверхности появляется устойчивое покраснение (эритема), которое не проходит даже при исключении давления. Цвет пораженной кожи отличается от нормальной, может присутствовать небольшая припухлость. |
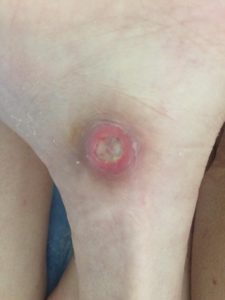
| Вторая стадия пролежней – повреждение затрагивает не только эпидермис, но и дерму. На кожных покровах образуется открытая рана, эрозия, с красным или розоватым дном. Может сопровождаться струпьями (корочкой) или фибринозным налетом. |
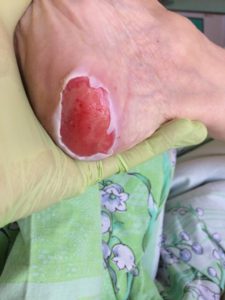
| Третья стадия пролежней – повреждаются все слои кожи, происходят некротические изменения тканей. Подкожно-жировая клетчатка видна на дне повреждений, возможно образование карманов, с гнойным содержимым и свищевые ходы. |
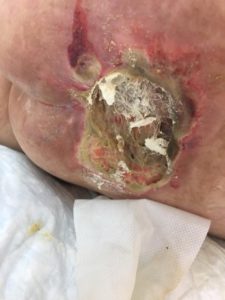
| Четвертая стадия пролежней – повреждены не только все слои кожи и подкожно-жировой клетчатки, но и глубокие структуры тканей – мышечная, костная, сухожилия. Поверхность пролежня частично или полностью покрывают некротические ткани почти черного цвета. Кровоснабжение пораженного участка полностью нарушено. Гнойный экссудат наполняет глубокие свищевые ходы. На этой стадии возможна сильная интоксикация и сепсис. Так, как поражены, кости, то может развиться остеомиелит (нагноение и отторжение костных тканей). |
- Категория I – не классифицируемый пролежень – это омертвение (некроз) тканей, распространяющийся на большую глубину. Дно раны покрывает налет. Цвет налета может меняться от светло-желтого до черного, а также по краям раны возможно образование струпьев. До удаления некротических образований или налета невозможно установить степень поражения тканей.
- Категория II – подозрение на глубокое поражение тканей – очаг поврежденных тканей локализован, имеет четкие границы, цвет обычно темно-бордовый, сильно отличается от обычной кожи. Может быть кровоподтек (гематома) по причине смешения или сдавливания мягких тканей.
Лечение пролежней различных стадий
Терапия проводится в зависимости от стадии развития пролежней, схемы лечения представлены в виде таблицы:
Стадия пролежня | Схема и методы лечения |
I стадия | Лечение пролежней на начальной стадии включает в себя, проведение мероприятий, которые будут препятствовать развитию пролежневого поражения кожи дальше, это:· защита тканей от давления, с использованием специальных матрацев, подушек, поролоновых вкладышей;· постоянный контроль состояния пораженных участков, смена позы больного каждые два часа;· применение препаратов стимулирующих кровообращение и иммуностимуляторов;· местная обработка тканей производится трижды в день, с применением 2%-го камфорного спирта, 1%-го салицилового спирта, 0,5% нашатырем, теплой водой. На воспаленные места наносятся мази Солкосерил, Ксероформ, оправдано применение препаратов, содержащих Декспантенол в составе, а также облепихового масла.Можно применять средства домашней аптеки – шампунь и водка в равных долях, болтушка (спирт и шампунь), настои трав, |
II стадия | Вторая стадия пролежней считается переходной, производят обработку уже образовавшейся раны, изъязвления. Возникает необходимость в хирургической консультации. На 2 стадии образования пролежней для больного организуется ежедневный перевязочный процесс. Применяются препараты с содержанием антибиотиков (Левомеколь, Левосин), антибактериальные средства (мазь Вишневского, Хлоргикседин). После санации раны накладываются мази способствующие регенерации кожи (Винилин, Актовегин, Мультиферм). Главное не допустить появления гноя, пролежень должен оставаться чистым, тогда произойдет купирование процесса, и наступит выздоровление. |
III стадия | Третья, в отличие от второй стадии пролежней, требует уже хирургического лечения для иссечения омертвевших тканей. Применяются средства комбинированной терапии – противовоспалительные препараты, обезболивающие, средства стимулирующие местный иммунитет и регенерацию тканей (Биосептин). Ферментные лечебные мази – Трипсин, Ируксол, Химотрипсин, способствующие очищению раневой поверхности. На этой стадии требуется длительное лечение и постоянный врачебный контроль. |
IV стадия | При лечении пролежней 4 степени применяется полноценное хирургическое вмешательство. Вначале для глубокой санации пролежня, очищения от гнойного содержимого, затем для привлечения к перевязочному процессу, требующему специальных навыков. Важно понимать, что глубокое очищение требует применение анестезирующих средств и может вызвать кровотечения. После хирургического удаления некротической ткани и гноя, основная задача – это уход, с учетом всех особенностей течения заболевания, создание влажной стерильной среды для предотвращения инфицирования. Больного укладывают не на постель, а на сооружение в виде гамака или растяжки, чтобы исключить даже минимальное давление или трение пораженного участка. Пролежни 4 стадии опасны тем, что могут привести к заражению крови и смертельному исходу.Если рана не затягивается длительное время, то можно реконструировать отсутствующие участки, путем проведения пластической операции, с использованием собственной кожи и тканей. Для ускорения регенерации тканей можно применять инновационные методики, такие как вакуум-терапия, лазерное лечение. Применение гидрогелиевых и гидроактивных повязок (ГидроКлин Плюс, Сорбалгон) дает хороший лечебный эффект. Современные средства для лечения пролежней более эффективны, чем их традиционные аналоги и приносят быстрое облегчение пациентам. Хирургическое лечение может привести к серьезным осложнениям, особенно у пациентов пожилого возраста, об этом необходимо помнить и правильно соизмерять объем оперативного вмешательства. |
Осложнения, возникающие от пролежней
При неправильной диагностике и установлении степени пролежней, а соответственно и назначении неэффективной терапии могут возникнуть тяжелые осложнения, которые потребуют отдельного лечения. Ниже дано краткое описание каждого осложнения.
Рожа
Рожистое воспаление кожи поражает, в основном лежачих больных пожилого возраста. Стрептококк проникает через поврежденную кожу и вызывает инфекционное заражение. Лечение осуществляют с применением антибиотиков пенициллиновой группы, сульфаниламидов, и нитрофуранов. Это осложнение может проявляться на 2 стадии пролежней.

Флегмона
Острое воспаление клеточного пространства сопровождается гнойным содержимым, лечение затруднено из-за нечеткой границы воспалительного процесса. Возбудитель – стафилококк, кишечная палочка. Основные признаки – боль, отечность, краснота, высокая температура. Лечение проводится вскрытием очага и применением антибиотиков широкого спектра действия.

Гангрена
Это осложнение сопровождается быстрым некрозом тканей. При пальпации слышен специфический хруст, цвет эпидермиса преимущественно темный, от раны исходит гнилостный запах. Внутримышечные инъекции пенициллина дают хороший результат, но в основном, во избежание поражения соседних тканей. Пораженная часть тела, обычно, конечность, подлежит ампутации. Это осложнение сопровождает, при недостаточном или неэффективном лечении, пролежни на 4 стадии развития.

Сепсис
Борьба с этим осложнением эффективна лишь на ранних стадиях. Так как это системный воспалительный процесс, который поражает вес организм в целом, то дальнейшее развитие инфекции приводит к летальному исходу. Проводиться дезинтоксикация организма, противовоспалительное лечение с применением глюкокортикоидов. Септическое заражение организма может сопровождать лечение на 3 и 4 степени пролежней.

Профилактические мероприятия
- Проанализировать анамнез и обеспечить максимальное исключение причин, приводящих к образованию пролежня.
- Применять функциональную кровать для иммобильных пациентов, с противопролежневым матрацем и постельным бельем из натуральных тканей – это достаточно действенный способ недопущения развития пролежней.
- Активизация больного – проведение дыхательных упражнений, лечебная физкультура с учетом физических возможностей пациента, массаж.
- Постоянная и правильная гигиена кожи, особенно в местах трения и давления, с применением средств не вызывающих аллергическую реакцию.
- Организация распорядка дня и режима питания, с учетом состояния больного.
- Рацион должен быть оптимально сбалансирован по витаминно-минеральному составу, чтобы максимально обеспечить правильное функционирование органов и систем, без переедания. Это особенно важно для лежачего больного, лишний вес мешает полноценному процессу реабилитации.
- Регулярный осмотр и консультации специалистов.
Пролежни, как и любое другое заболевание легче предотвратить, чем лечить. Тем более, что длительное лечение требует затрат, как материальных, так и моральных, особенно, при домашнем уходе за лежачими больными.
Видео
010
Источник
Пролежни образуются при длительном давлении твердых поверхностей с одной стороны, а костей скелета с другой стороны на мягкие ткани (кожу, мышцы) у тяжелобольных людей со сниженной активностью. Патологическое состояние мягких тканей может развиться у инвалидов, передвигающихся с помощью коляски, людей после тяжелой травмы, находящихся в коме, пожилых людей с тяжелыми заболеваниями, больных, длительно находящихся на постельном режиме. В стационаре Юсуповской больницы такой категории пациентов уделяется повышенное внимание.
Для предотвращения развития глубоких пролежней у лежачих больных выполняются определенные правила ухода:
- регулярная смена постельного белья, замена белья больного;
- содержание кожи больного в чистоте, отсутствие повышенной влажности;
- изменение позы больного каждые два часа для предотвращения нарушения кровообращения;
- полноценное питание, содержащее полный комплекс витаминов и минералов;
- лечение пролежней на начальной стадии развития.
Пролежни у больных имеют несколько стадий развития:
- появление покраснения кожи, небольшая отечность – первая степень развития пролежня, легко поддается лечению;
- появление нарушения кожного покрова, отечность, покраснение – вторая степень развития пролежня, требует наблюдения и лечения;
- нарушение кожного покрова, распространение процесса в глубину мягких тканей, выделения из раны, отечность, покраснения вокруг раны – третья степень развития пролежня, может присоединиться гнойная инфекция;
- поражение мышц, вовлечение в процесс костей, гнойные выделения из раны, изменение цвета мягких тканей, некроз тканей – четвертая степень развития пролежня. Может привести к различным осложнениям, сепсису.
Нередко 4 стадия пролежня развивается у пожилых людей во время тяжелой болезни, после перелома костей. Течение заболевания осложняется «букетом» болезней, которые нередко встречаются в пожилом возрасте.
Черные пролежни
Черные пролежни – это ткани, пораженные некрозом, требующие удаления. Глубокие пролежни очень трудно поддаются лечению, требуют выполнения комплекса мероприятий для улучшения состояния больного.
Пролежни 4 стадии: лечение
Пролежни 4 степени лечат хирургическим методом, удаляют омертвевшие ткани, очищают рану. Хирург удаляет мертвые ткани, которые уже не кровоточат, проводит обработку раны специальными средствами, предотвращающими развитие воспалительного процесса, использует препараты, создающие покрытие раневой поверхности с дренирующим слоем для облегчения выхода гнойно-некротических масс. Такие ферментативные препараты применяются как первичная обработка раны при глубоком пролежне, для быстрого лечения пролежня, сопровождающегося гнойным процессом. С помощью специальных покрытий создается защитная пленка, предохраняющая рану от инфицирования. Для лечения глубоких пролежней применяются специальные круглые прокладки, заполняющие глубокую рану пролежня с сухим некрозом.
В зависимости от состояния глубокого пролежня (сухой некроз, чистая рана, пролежень с развитием гнойного процесса), используются различные средства лечения. При сухой глубокой ране применяют гель, который заполняет пролежень и помогает быстрому заживлению. Пролежни 4 степени требуют внимания врачей и специального ухода. Развитие глубокого пролежня ухудшает состояние больного, осложняет течение основного заболевания. Факторами риска, которые способствуют развитию глубокого пролежня, являются следующие состояния:
- сахарный диабет;
- заболевания сердечно-сосудистой системы;
- пожилой возраст;
- излишний вес;
- истощение;
- нарушение белкового обмена;
- состояние, при котором больной не может контролировать мочеиспускание, дефекацию.
Методы лечения пролежней до костей
Вовлечение в процесс костной ткани приводит к развитию контактного остеомиелита, гнойного артрита – это сильно осложняет лечение пролежня. Лечение таких пролежней зависит от причины, вызвавшей их появление. Пролежни бывают эндогенными и экзогенными. Эндогенный пролежень развивается под влиянием нарушений нервной системы, обменных процессов в организме больного, экзогенный пролежень развивается под влиянием внешних факторов. Решение о методах лечения принимает врач после полного обследования больного.
Комплекс мер: использование специальной кровати, постельного белья из натурального хлопка, специальных подушек и матрасов, повышение активности больного, полноценное питание, правильный уход за больным, своевременная обработка пораженных поверхностей кожного покрова, лечение сопутствующих заболеваний, выполнение рекомендаций врача поможет эффективно бороться с заболеванием.
В Юсуповской больнице проводится профилактика, лечение и реабилитация лежачих больных с пролежнями. Больница предоставляет услуги сиделки, которая ухаживает за лежачим больным, своевременно заменяет белье, регулярно изменяет позу больного, кормит пациента, медицинским персоналом ежедневно проводится обработка раны. В стационаре клиники пациент находится в комфортабельных палатах, под присмотром внимательного персонала больницы. Записаться на консультацию к врачу можно по телефону Юсуповской больницы.
Автор

Врач лечебной физкультуры, врач первой категории
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Бадалян Л. О. Невропатология. — М.: Просвещение, 1982. — С.307—308.
- Боголюбов, Медицинская реабилитация (руководство, в 3 томах). // Москва — Пермь. — 1998.
- Попов С. Н. Физическая реабилитация. 2005. — С.608.
Наши специалисты

Невролог, кандидат медицинских наук

Невролог, кандидат медицинских наук

Заведующий отделением восстановительной медицины, врач по лечебной физкультуре, врач-невролог, врач-рефлексотерапевт

Физиотерапевт, кандидат медицинских наук

Инструктор-методист по лечебной физкультуре, кинезитерапевт

Инструктор-методист по лечебной физкультуре
Цены на услуги *
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
Источник
Содержание
Опрелости и пролежни: в чем разница
Как распознать, на какой стадии повреждения кожи
Причины появления
Профилактика пролежней и опрелостей
Подгузники, крема и другие средства
Лечение пролежней на разных стадиях
Пролежни нетипичной локализации
Опрелости: как лечить в зависимости от степени
Опрелости и пролежни
У тяжелобольных людей, особенно лежачих, со временем изменяется состояние кожного покрова, уменьшается уровень выработки коллагена и жиров, что приводит к повышению чувствительности, истончению и сухости. При этом кожа легко травмируется и долго заживает, а отсутствие должного ухода и воздушных ванн провоцирует появление раздражения и присоединение инфекций. Чаще всего в этих условиях у пациента и появляются опрелости и пролежни. Качественный уход за пациентами снижает вероятность развития кожных осложнений на 70%.
Опрелости отличаются от пролежней основными симптомами проявлений, механизмом развития и преимущественной локализацией:
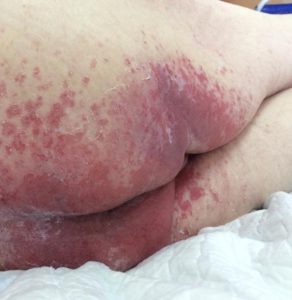
- пролежни: изменение цвета кожи с чёткими границами, припухлость, мокнущие раны с быстрым поражением подлежащих тканей (при отсутствии своевременных мер по уходу и лечению); образуются в результате постоянного сдавливания мягких тканей и чаще всего локализуются на пятках, коленях, локтях, копчике, ягодицах и т.д. (локализация зависит от преимущественного положения пациента);
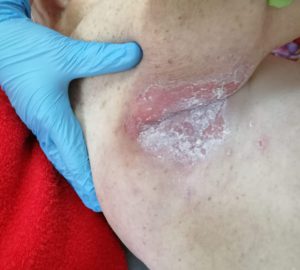
- опрелости: зудящее раздражение, жжение, болезненные ощущения, изменение цвета кожных покровов с размытыми границами, неприятный запах; чаще всего образуются в местах постоянного трения кожи, повышенной влажности и отсутствия воздухообмена: на шее, в подмышечных впадинах, под грудью (у женщин), в складках живота, в паховых складках, между пальцами.
Как распознать, на какой стадии повреждение кожи
Опрелости — воспалительный процесс, образующийся в результате постоянного контакта кожного покрова с сальным секретом, отсутствия гигиены, повышенной влажности и трения кожного покрова. В случае инфицирования и отсутствия ухода опрелости становятся хроническим заболеванием.
Опрелости в ягодичной области. Фото: ЦПП |
Опрелости в подмышечной впадине. Фото: ЦПП |
Выделяют 3 степени развития опрелостей:
1 степень — начальная: покраснение и зуд без видимых повреждений кожного покрова.
2 степень — поражения средней тяжести: кожные покровы повреждены (язвы), что сопровождается зудом и жжением.
3 степень — тяжелые поражения: глубокие незаживающие трещины, неприятный запах и увеличение площади поражения в сочетании с жжением и болевыми ощущениями.
Пролежни — это участки ишемии и некроза тканей, возникающие в результате сдавливания, сдвига или смещения их между скелетом человека и поверхностью постели.
Выделяют 4 стадии развития пролежней:
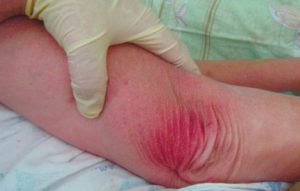
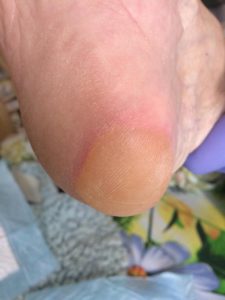
1 стадия — бледнеющее покраснение: бледный участок кожи или устойчивая гиперемия, не проходящая после прекращения давления; кожные покровы не повреждены; давление пальцем в центре зоны покраснения вызывает побледнение кожи, — это явление доказывает, что микрокровообращение не нарушено.
Пролежень 1 стадии на спине. Фото: ЦПП |
Пролежень 1 стадии. Фото: Центр ЕЦДО |
2 стадия — небледнеющее покраснение: цвет кожи — синюшно-красный, с чёткими краями; поверхностное нарушение целостности кожных покровов (потёртости, пузыри или плоский кратер) с распространением на подкожную клетчатку; обычно сопровождается болью.
Пролежень 2 стадии. Фото: ЦПП |
Пролежень 2 стадии. Фото: ЦПП |
3 стадия — повреждение кожи до мышечного слоя или с проникновением в мышцы: края раны хорошо отграничены, окружены отеком и покраснением; дно раны может быть заполнено жёлтым некрозом или красной грануляцией; могут быть жидкие выделения и болевые ощущения.
Пролежень 2 стадии. Фото: ЦПП |
Пролежень 3 стадии. Фото: ЦПП |
4 стадия — повреждение всех мягких тканей, видны сухожилия и кости: образуется много ям, которые могут соединяться; дно раны часто заполняется чёрным некрозом и черно-коричневыми массами распадающихся тканей.
Пролежень 4 стадии. Фото: ЦПП |
Пролежень последней стадии, некроз тканей. Фото: Центр ЕЦДО |
Причины появления
Опрелости и пролежни — первый признак того, что нужно внимательнее следить за больным, что уход за ним недостаточный.
Основные причины появления опрелостей:
Внутренние:
- избыточная масса тела;
- повышенное потоотделение, недержание мочи;
- нарушение кровообращения;
- аллергические реакции;
- изменение уровня сахара в крови, нарушение обменных процессов в организме.
Внешние:
- недостаточный уход;
Видео: Перемещение больного в постелиКак правильно подтянуть человека в постели и переместить его с одного края кровати на другой
- неблагоприятные условия окружающей среды: жаркая погода, плохо вентилируемая комната, где находится пациент;
- неудобная и тесная одежда, неправильно подобранное постельное и одноразовое белье.
Среди основных причин и факторов риска развития пролежней есть как обратимые (состояния и условия, которые поддаются коррекции), так и необратимые.
Уход за тяжелобольным человеком – это не просто сидетьЧто такое патронажный уход за тяжелобольным человеком, какие перемены происходят в доме и почему важно сохранять навыки
Обратимые:
- Внутренние: истощение/ожирение, ограничение подвижности, анемия, обезвоживание, сердечная недостаточность, гипотензия, недержание мочи и кала, боль.
- Внешние: плохой уход, неправильно подобранные средства и методы ухода, нарушение правил расположения больного в кровати или на кресле, несоблюдение техники перемещения, недостаток белка и аскорбиновой кислоты в питании (снижение или отсутствие аппетита), приём лекарственных препаратов (цитостатики, НПВС, гормоны), изменение микроклимата кожи (перегрев, переохлаждение, избыточное увлажнение, сухость).
Необратимые:
- Внутренние: старческий возраст, терминальное состояние, неврологические нарушения (чувствительные, двигательные), изменение сознания (спутанность или выключение сознания).
- Внешние: предшествующее обширное хирургическое вмешательство продолжительностью более 2 часов, травмы.
Профилактика пролежней и опрелостей
Профилактика пролежней осуществляется в соответствии с ГОСТ 56819 — 2015 (утвержден и введён в действие Приказом Федерального агентства по техническому регулированию и метрологии 30.11.2015, номер 2089-ст, дата последних изменений 01.11.2017) по следующим направлениям:
Уход за теломКак правильно мыть человека в кровати, как оборудовать ванную комнату и за чем следить во время гигиенических процедур
- своевременная оценка риска развития пролежней (факторы риска образования пролежней см. выше) проводится с помощью специальных шкал: шкала Нортона (в гериатрических отделениях), шкала Ватерлоу (применима ко всем категориям больных), шкала Брейден (обоснована для прогнозирования возникновения пролежней у пациентов в отделениях неврологии, хирургии, учреждениях сестринского ухода), шкала Меддлей (в отделениях неврологии). Единственное условие: в одном отделении и медицинском учреждении должна использоваться одна и та же шкала для исключения неправильной интерпретации результатов;
- своевременное проведение необходимых мероприятий: изменение положения пациентов в постели каждые 2 часа, уход за кожей и поддержание её чистой и увлажненной (но не мокрой), избежание загрязнения мочой и калом, обращение внимания на состояние кожи в местах, наиболее подверженных возникновению пролежней, поддержание постели в должном состоянии (следить за отсутствием складок на простыне, не допускать присутствия крошек в постели, своевременно менять постельное и нательное белье);
- адекватная техника выполнения медицинских услуг, в том числе по уходу, особенно — соблюдение правил перемещения.
Профилактика опрелостей проводится в соответствии с теми же принципами. При этом особое внимание уделяется:
- очищению кожи и поддержанию её в сухом состоянии, особенно в местах, подверженных трению и опрелости;
- правильному подбору белья (оно не должно быть тесным), своевременной замене одноразового;
- использованию защитных средств;
- рациону питания, из которого должны быть исключены продукты, вызывающие аллергию и провоцирующие потоотделение;
- поддержанию оптимальных микроклиматических условий в комнате, где находится пациент.
Для систематизации действий медицинского персонала целесообразно иметь в истории болезни карту ухода, где отмечаются основные мероприятия.
Подгузники, крема и другие средства
Для качественного ухода желательно иметь следующие приспособления и средства:
- Удобная кровать (функциональная, с регулировкой по высоте): с механическим или электроприводом, с количеством секций и функций от 2 до 5;
- Противопролежневый матрас: ячеистого (для профилактики и лечения пролежней I и II стадий) или баллонного (для профилактики и лечения пролежней всех стадий) типа; матрасы работают по принципу нагнетания и сдувания воздуха в камерах, вследствие чего точки давления на тело постоянно меняются. Возможно также использование и ортопедических матрасов, преимущественно в домашних условиях;
- Приспособления для правильной техники перемещения и мобилизации пациентов (скользящие простыни и рукава, веревочная лестница и т. д.).
Специальные