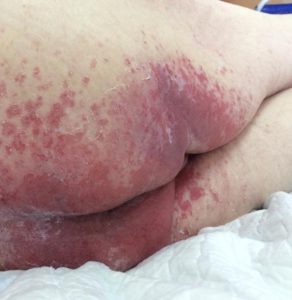
Пролежни степени риска развития пролежней
Пролежни – это язвы, возникающие в местах соприкосновения костных выступов с твердой поверхностью. Некротические изменения кожи происходят вследствие нарушения циркуляции крови и лимфы. Пролежням наиболее всего подвержены люди, которые по причине своей болезни прикованы к постели в статичной позе.
Медицинский персонал Юсуповской больницы внимательно относится к своим пациентам, контролируя любые изменения в их состоянии. Забота и индивидуальный подход к каждому пациенту являются основными принципами нашей работы.

Факторы риска развития пролежней
Пролежни, как правило, возникают вследствие некачественного и нерегулярного ухода за лежачими пациентами. Антисанитарные условия, а также индивидуальные факторы могут оказывать негативное влияние на развитие пролежней в определенной области кожных покровов. К основным внешним факторам риска возникновения пролежневых язв относят:
- микроклимат кожных покровов;
- трение и скольжение;
- меру давления;
- смещение мягких тканей;
- отсутствие ежедневных гигиенических процедур;
- длительное нахождение в одной позе.
Под воздействием всех или определенных факторов происходят необратимые изменения в эпидермисе, дерме, а также соединительной, жировой, и мышечной тканях. Нарушение микроциркуляции происходит вследствие давления массы тела на поверхность. Трение и скольжение, наряду со смещением тканей, создают дополнительные механические повреждения кожи, влияющие на ее целостность. Образование пролежней также может стать следствием нерегулярных уходовых мероприятий, а также редкой смены положения больного. Достаточно 2-5 часов для того чтобы начала формироваться новая язва, особенно когда пролежни уже были у пациента в анамнезе.
Реакция организма на внешние факторы всецело зависит от состояния здоровья пациента. Внутренними факторами риска появления пролежневых ран являются:
- возраст пациента. Пожилые люди более подвержены риску развития пролежневых язв. Кожа с возрастом теряет упругость и способность к быстрой регенерации, ухудшается состояние сосудов, и возникают нарушения функции циркуляции крови. Сам кожный покров истончается, позволяя оказывать большее давление на костные выступы и мягкие ткани;
- ограниченная подвижность. Давление на уязвимые ткани оказывается в большей степени из-за статичного положения лежачих больных. В случае, если человек передвигается на инвалидном кресле, пролежни развиваются в иной локализации;
- несбалансированное питание и недостаточное употребление жидкости. Микроэлементы, белки и жиры в разной степени оказывают влияние на обменные процессы в нашем организме. В случаях недостаточного потребления белка или полезных жиров происходит нарушение обмена веществ с вытекающими последствиями в виде пролежней;
- чрезмерная влажность кожи. Влажность кожи может быть обусловлена недержанием мочи и кала, а также повышенным потоотделением пациента;
- наличие хронических заболеваний. Повлиять на образование пролежневых язв также могут сахарный диабет, заболевания дыхательных путей и спинного мозга;
- нарушенная болевая чувствительность кожных покровов. Оценка риска развития пролежней также происходит исходя из субъективных ощущений пациента. Если человек не чувствует определенный участок кожи, заведомо подверженный появлению пролежней, проведение оценки и диагностики может проходить затруднительно;
- прием стероидных препаратов;
- пролежни в анамнезе. Прочность мягких тканей на местах заживших пролежневых ран снижается более чем на 70%, что существенно увеличивает возможность их рецидива;
- нестабильная функция сердечно-сосудистой системы, нарушенное периферическое кровоснабжение и оксигенизация.
Ежедневный осмотр больного и надлежащий уход убережет лежачего пациента от появления пролежневых язв. Уход за лежачими больными в Юсуповской больнице осуществляется квалифицированным медицинским персоналом. Укомплектованность нашей клиники позволяет сделать пребывание в стационаре максимально комфортным и безопасным для наших пациентов.
Оценка степени риска развития пролежней: категории
В современной медицине существует шкала пролежней, по которой возможно оценить состояние больного и риски появления пролежней в будущем. Оценка пролежней по шкале Ватерлоу позволяет любому человеку сопоставить имеющиеся симптомы и особенности организма с очевидными рисками, и на основании этого определить необходимость в лечении. Риск развития пролежней по шкале Ватерлоо определяется факторами как внешними, так и внутренними, включая общее состояние здоровья больного, рацион питания, вес и его возраст. Традиционно пролежни принято классифицировать не по стадиям и степеням, а по категориям, поскольку именно такое наименование не внушает ложных мыслей о неизбежном прогрессировании заболевания. Также категория пролежневой раны в анамнезе пациента не понижается даже в случае ее полного заживления, поскольку это позволяет более корректно отслеживать и документировать течение болезни. Существует четыре общепринятые категории пролежней:
- 1 категория. На поврежденном участке кожи возникает стойкая венозная эритема, приобретающая со временем сине-фиолетовый оттенок. Пациент жалуется на повышенную чувствительность участка кожи в этом месте, либо же на его онемение. Возникает гнойный пузырь. У некоторых людей наблюдается повышенная температура тела;
- 2 категория. На коже образуется неглубокая язва с розовым или желтоватым (в случае присутствия воспалительного процесса) ложем. Обнажается слой дермы;
- 3 стадия. Некроз достигает подкожной жировой клетчатки, возникают свищевые ходы. Края раны приобретают желтовато-серый, зеленоватый оттенки, в ране присутствует струп;
- 4 категория. Процесс омертвения тканей достигает мышц, сухожилий и костей. Ложе язвы покрыто струпом или некротическими массами.
Оценка степени риска развития пролежней в Юсуповской больнице
Оценка степени риска развития пролежней в Юсуповской больнице осуществляется опытными врачами, чей профессионализм неоднократно подтвержден мировыми сертификатами и отзывами благодарных пациентов. План лечения пролежневых язв в Юсуповской больнице разрабатывается на основе анамнеза пациента, его индивидуальных непереносимостей и особенностей организма. Во врачебной практике наши доктора используют исключительно сертифицированные и эффективные медикаменты, утвержденные государственными органами здравоохранения.
Для записи на прием следует позвонить по телефону Юсуповской больницы. Врач-координатор ответит на все ваши вопросы.
Автор

Инструктор-методист по лечебной физкультуре
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Бадалян Л. О. Невропатология. — М.: Просвещение, 1982. — С.307—308.
- Боголюбов, Медицинская реабилитация (руководство, в 3 томах). // Москва — Пермь. — 1998.
- Попов С. Н. Физическая реабилитация. 2005. — С.608.
Наши специалисты

Заведующий отделением восстановительной медицины, врач по лечебной физкультуре, невролог, рефлексотерапевт

Инструктор-методист по лечебной физкультуре, кинезитерапевт

Инструктор-методист по лечебной физкультуре

Логопед-дефектолог

Невролог, кандидат медицинских наук

Невролог, кандидат медицинских наук
Цены на услуги *
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
Источник
Пролежни – это частый спутник больных, прикованных к постели по самым разным причинам. Омертвение мягких тканей в результате длительного давления имеет свой механизм и степень развития, при отсутствии лечения стремительно прогрессирует. Стадии пролежней у лежачих больных могут переходить одна в другую, вплоть до 4-ой, которая характеризуется самым тяжелым течением.
Что такое пролежни?
В основе некротических изменений лежит нарушение кровоснабжения в тканях. В анамнезе у лежачих больных присутствует целый ряд условий, которые способствуют ухудшению трофики:
- замедление регенеративных процессов;
- атеросклеротические изменения сосудов;
- ухудшение обмена веществ и усвояемости питательных компонентов пищи;
- снижение детоксикационной способности печени и почек.
Во время перманентного давления веса тела на кожные покровы и их соприкосновения с горизонтальной поверхностью кровати происходит повреждение целостности эпидермиса. Позже патологический процесс проникает глубже и поражает все новые структуры. Среди самых распространенных локализаций присутствуют следующие:
- крестцовая область;
- лопатки;
- затылок;
- пятки;
- ягодицы.
В отдельных случаях, когда лежачие больные вынуждены долгое время проводить на боку, поражаются плечи и локти, а также бедра и таз со стороны боковых поверхностей.
Классификация
Виды пролежней классифицируют согласно целому ряду признаков. Это необходимо для более четкого понимания, какой терапевтической тактики следует придерживаться в той или иной ситуации. Уход за пролежнями различной степени и стадии у лежачих больных специфичен и требует индивидуального подхода в каждом конкретном случае. Ниже представлены классификации, актуальные на текущем этапе развития медицины.
По механизму развития
Определяющим моментом, которым представлена первая классификация пролежней, является роль факторов, провоцирующих недуг, и последующий механизм развития. Подробная информация изложена в таблице ниже.
Наименование | Причина | Механизм развития |
Экзогенные | Дословно – воздействие факторов, которые порождают заболевание извне | В качестве дополнительных причин могут выступать скольжение, трение, повышенная влажность поверхности |
|
| Длительное и тесное соприкосновение ткани или изделия с площадями кожи приводит к сдавлению и ухудшению кровоснабжения этих участков |
| Длительное взаимодействие с катетерами | Пролежень образуется в области полостей организма лежачего больного – сосудов, мочевого пузыря, мочевыводящего канала вследствие того же фактора давления |
Эндогенные | Патология центральной нервной системы вследствие травмы, возникновения новообразования, инсульта | Сбой в регуляции обмена веществ мягких тканей, расстройство тонуса сосудистой стенки после нарушения управления со стороны нервной системы. Ухудшение трофики клеток кожных покровов и мышечных волокон приводит возникновению нейротрофических язв |
Смешанные | На фоне тяжелой патологии, приводящей к возникновению в организме благоприятной ситуации для образования пролежней, присутствует фактор наружного давления | Комбинация экзогенных и эндогенных механизмов |
Согласно типу некроза
Учитывая, что даже в начале формирования пролежня у лежачего больного начинаются некротические процессы в поверхностных слоях кожи, тип некроза является одним из ключевых факторов для классификации. Омертвение тканей может идти согласно двум вариантам развития – сухому и влажному. Первый также называется мумификацией. Его характеризуют следующие признаки:
- поврежденные ткани ссыхаются;
- очаг отгорожен от здоровой поверхности четкой границей – демаркационной линией;
- отсутствуют какие-либо выделения из зоны поражения;
- инфицирование раны нехарактерно.
Второй вариант течения – пролежневая гангрена. Он считается более неблагоприятным для лежачих больных. Пролежень склонен к присоединению инфекции и, как следствие, появлению неприятного запаха, гноя. Если при наличии сухого некроза общее состояние лежачего больного удовлетворительно, то в случае развития влажного типа – степень тяжести пролежней может приводить к потере сознания, рвоте и последующему развитию сепсиса.
Важно! Пролежневая гангрена – опасна для жизни лежачего больного. Если увеличивается температура тела, учащается сердцебиение, присоединяются неадекватные реакции (бред, галлюцинации), необходимо обращаться за скорой медицинской помощью.
По размерам
Пролежни, как ожоги и другие повреждения кожных покровов, классифицируют согласно размерам, что наглядно представлено в таблице ниже.
Наименование пролежня, согласно размеру | Размер, см |
Небольшой | <5 |
Средний | 5-10 |
Большой | 10-15 |
Гигантский | >15 |
Тяжесть состояния не всегда коррелирует с площадью пораженной ткани. Более важную роль здесь играет присоединение инфекционного процесса и глубина распространения повреждения.
Стадии пролежневого процесса
Классификацию, в основе которой лежат стадии пролежневого процесса, предложил отечественный ученый профессор Дибиров М. Д. Он разделил течение патологии у лежачего больного на следующие этапы:
- Начальная стадия пролежней характеризуется ухудшением функционирования местного кровотока. Нарушается снабжение тканей кислородом и питательными веществами, а также отток венозной крови. Внешне стадия проявляется лишь покраснением с постепенным появлением синеватого оттенка.
- Вторая – это начало некроза и присоединения инфекции. Омертвению подвергаются как поверхностные слои кожи, так и мышцы, подкожная жировая клетчатка, в отдельных случаях – костные структуры. Имеет внешний вид язвы или раны с тенденцией распространению процесса.
- На третьей стадии развития пролежней наблюдается регенерация тканей. В зависимости от тяжести течения может происходить полное восстановление целостности кожи или же образование соединительнотканного рубца.
Данное разделение не слишком распространено и упоминается чаще в научной литературе, чем клинической практике.
Стадии пролежней
Отдельно следует выделить классификацию, имеющую непосредственное практическое значение для лежачего больного. В официальном протоколе, где указаны нормативы диагностики и лечения заболевания, стадии образования пролежней представлены следующим образом:
- На первом этапе происходит поражение кожных покровов, выглядят пролежни в начальной стадии в виде очагового покраснения – эритемы. Она не исчезает при устранении соприкосновения с поверхностью.
- После развития второй стадии в патологический процесс вовлекается помимо эпидеримиса и подлежащий слой – дерма. На этом этапе уже происходит формирование раневой поверхности. Дно – розоватое, возможно образование струпа или налета из фибрина.
- Третья стадия характеризуется еще более глубокими повреждениями на протяжении всей кожи вплоть до подкожно-жировой клетчатки. Последняя обнажается на дне раны. При нагноении повреждения часто формируется свищ.
- При развитии пролежни последняя стадия в патологический процесс вовлекаются мышцы, кости, сухожилия. Раневая поверхность чернеет. Если развитие пролежня дошло до этого этапа, возникает риск развития сепсиса и летального исхода.
Неблагоприятное течение приводит к возникновению остеомиелита.
Рекомендации по определению текущего состояния пролежня
При оценке степени пролежней следует опираться на ряд рекомендаций. Перед началом взаимодействия с лежачим больным следует тщательно вымыть руки. После чего приступить к выполнению следующего алгоритма:
- помочь лежачему больному перевернуться на живот или бок;
- обратить внимание наличие отека, экссудата (отделяемого), гноя;
- после определения места локализации пролежня важна оценка степени развития пролежней по его цвету, размерам, глубине внедрения патологического процесса;
- оценить содержимое дна раны.
В последнем случае следует учитывать, что красная поверхность на дне свидетельствует о незначительной глубине поражения и соответствует второй стадии развития пролежней. С желтым оттенком рыхлой консистенции – о распространении процесса до подкожной жировой клетчатки (3 стадия). На четвертой стадии в ране могут определяться костные образования и сухожилия. Последние выглядят как белые прочные тяжи. Начальная стадия выглядит как стойкое покраснение кожных покровов без нарушения их целостности.
Несмотря на возможность самостоятельно осмотреть поврежденную поверхность кожи лежачего больного, окончательно сопоставить объективные данные с табличными может лишь опытный врач. Не следует заниматься самодиагностикой.
Особенности лечения каждой стадии
После получения данных о том, на какой стадии находится пролежень у конкретного лежачего больного, назначается соответствующее лечение. Уход за пролежнями различной степени тяжести и их терапия наглядно представлены в таблице ниже.
Стадия | Особенности лечения |
Первая | Направлено на предупреждение прогрессирования заболевания. Устранение факторов развития – трения, давления с помощью специальных мягких матрацев и других приспособлений. Основная задача – восстановить адекватный кровоток. Как правило, терапия проводится местно. Обработка производится камфорным, салициловым, нашатырным спиртом слабой концентрации. Возможно применение противовоспалительных мазей |
Вторая | При появлении раневого дефекта самостоятельное лечение противопоказана. Необходима консультация врача хирургического профиля. Лежачему больному назначаются регулярные перевязки с целью санации раны и недопущения присоединения инфекционного процесса. Используются мази с антибактериальным компонентом, и те, что стимулируют скорейшее заживление |
Третья | Показано оперативное вмешательство с целью иссечения нежизнеспособных тканей. Операция сопровождается медикаментозной терапией анальгетиками, мазями снимающими воспаление и стимулирующими регенеративные процессы |
Четвертая | Для проведения удаления омертвевших тканей требуется высококвалифицированный хирург. Работа с костными тканями требует дополнительных навыков. Необходимо введение высоких доз обезболивающего, антибактериальная и противовоспалительная терапия. В отдельных случаях требуется назначение кровеостанавливающих средств и проведение реконструктивного хирургического вмешательства – из области пластической хирургии. Реабилитация весьма продолжительна и требует тщательного ухода на всем ее протяжении. В раннем послеоперационном периоде лежачему больному необходим специальный «гамак» для максимального исключения фактора давления. Используются такие методики как вакуум-терапия, гидрогелевые повязки и применение лазера. |
Если пациент сильно ослаблен, необходимо все стадии пролежней лечить, используя щадящую терапевтическую тактику. Сестринский уход за пролежнями различной степени тяжести играет ключевую роль в выздоровлении лежачего больного.
Важно! Любое оперативное вмешательство – это вероятность развития серьезных последствий и даже летального исхода. Для минимизации рисков следует удостовериться в высокой квалификации медицинского персонала.
Оценка риска образования пролежней
Среди причин развития пролежней всех стадий присутствуют следующие факторы:
- наличие у лежачего больного лишних жировых отложений;
- недостаток белка в рационе;
- дефицит в питании витаминов A, B и C;
- несоблюдение правил личной гигиены по уходу за кожей;
- контакт с синтетическими материалами в одежде и постельном белье;
- неправильный температурный режим, приводящий к чрезмерному выделению пота;
- снижение ряда функций организма (защитной, регенеративной, трофической), в связи естественным старением.
Эти причины можно отследить и корректировать в домашних условиях. Точная оценка степени риска пролежней медицинским персоналом производится с помощью специальных методик. Широкое распространение получили две шкалы – разработанные Нортоном и Ватерлоу. В обоих методах учитываются такие показатели как общее психическое и физическое состояние пациента, его способность самостоятельно совершать движения, наличие недержания кала или мочи. Ватерлоу уделяет отдельное внимание полу, весу, возрасту лежачего больного, его сопутствующим заболеваниям, аппетиту. На формирование пролежней может влиять и проводимая терапия. Гормональные и негормональные противовоспалительные средства, цитостатики – это препараты, которые также повышают риски.
Возможные осложнения
Следить за состоянием лежачего больного с пролежнями необходимо в динамике. В противном случае можно пропустить развитие осложнений. Последние принято классифицировать согласно видовому признаку. Разделяют их следующим образом:
- флегмона, воспаление, не имеющее четких границ, наиболее частый возбудитель – стафилококк;
- рожистое воспаление кожи – появляется на 2 стадии вследствие инфицирования стрептококком;
- абсцесс – формируется отграниченная полость с гнойным содержимым;
- артрит с наличием гноя;
- остеомиелит – гнойно-некротический процесс в костной ткани;
- кровотечение вследствие инфицирования и повреждения сосудистой стенки;
- сепсис – распространение интоксикации по всему организму.
Редкое и грозное осложнение – развитие гангрены у лежачего больного. Происходит при присоединении анаэробной флоры, микроорганизмов, размножающихся в бескислородных условиях. Возникает, как правило, на последней стадии пролежневого процесса. Поврежденную часть тела, в большинстве случаев, приходится ампутировать.
Важно! Для успешного лечения пролежней первостепенное значение имеет раннее начало терапии. Даже когда обнаружена начальная стадия пролежни у лежачих больных необходимо безотлагательно принимать меры.
Пролежень развивается в динамике. Переход одной стадии в другую не обязателен. При соблюдении рациональной тактики предотвращение прогрессирования процесса наблюдается в большинстве случаев. Профилактика пролежней разных стадий – надежная защита от развития у лежачего больного как самого заболевания, так и его грозных осложнений.
Видео
010
Источник