Пролежни у больных с повреждением спинного мозга
Пациенты с поражением спинного мозга требуют особого внимания: у многих из них наблюдается тяжелый нейродистрофический процесс, затрагивающий практически все ткани и органы. Конечно, степень тяжести такого процесса определяется прежде всего характером и степенью повреждения спинного мозга. Особенно сильно ткани и органы страдают при травматических повреждениях спинного мозга.
У больных с грубым повреждением спинного мозга риск развития язв мягких тканей и пролежней, по сравнению с другими группами больных, самый высокий, а потому имеет смысл говорить об особенностях профилактики пролежней у таких сложных пациентов.
Основные причины, повышающие риск развития пролежней у больных с травмами или заболеваниями спинного мозга:
- нарушение или полное отсутствие чувствительности ниже уровня поражения;
- вынужденное положение лежа или сидя, отсутствие не только движений, но и незначительных перемещений тела;
- нарушение нормальной реакции тканей на сдавление;
- утрата контроля функционирования тазовых органов;
- тяжелая сопутствующая патология внутренних органов;
- опасность быстрого распространения гнойных процессов по всему организму;
- отсутствие у нас в стране определенных руководств по профилактике пролежней у больных данной категории: как правило, пациент получает консервативное лечение малоэффективными антибактериальными препаратами.
Стоит отметить, что в зарубежных странах профилактике пролежней уделяется немало внимания: существует обязательный протокол обследования пациентов с поражениями спинного мозга, в клинической практике широко применяют противопролежневые системы и устройства, средства гигиены и ухода, которые подбираются в зависимости от особенностей и нужд пациента. Проведенные исследования показывают, что выявление степени тяжести факторов риска, заполнение протокола обследования больного позволяют сделать профилактику пролежней у больных с неврологическими проблемами на 15% эффективнее.
Профилактика пролежней у больных с поражением спинного мозга особенно важна в следующие периоды:
- 0-6 месяцев после травмы (ранний посттравматический период) — период развития посттравматического шока,
- 5 и более лет после травмы (поздний посттравматический период) — период развития нейродистрофического процесса.
Риск образования пролежней 3 и 4 степени у больных с повреждениями спинного мозга в зависимости от посттравматического периода:
- 0-6 месяцев после получения травмы — пролежни в области крестца (чаще всего они поверхностны ) составляют до 70% всех пролежней этого периода;
- 0,5-1,5 года после травмирования — пролежни в области большого вертела бедренной кости (нередко имеют подлежащие полости и могут сопровождаться остеомиелитом ) — до 40%;
- 1,5-5 лет после травмы — пролежни в области седалищного бугра (нередко имеют подлежащие полости, затеки и могут сопровождаться остеомиелитом ) — до 50%;
- более 5 лет после травмы — пролежни в области седалищного бугра — до 60%.
Принципы профилактики пролежней у больных с повреждениями спинного мозга:
- из-за неврологических расстройств больной не замечает нарушение кровотока или излишнее давление на ткани, а потому ухаживающему необходимо особенно тщательно следить за питанием кожи и мягких тканей, осматривать места костных выступов;
- больному необходимы частые смены положения тела, а также незначительные перемещения;
- избегайте сползания вниз по постели или в кресле, чтобы не было сдвига тканей;
- кожа больного должна быть чистой, не пересушенной и не слишком влажной;
- следите за функционированием мочевого пузыря и кишечника, подберите правильное питание;
- не пренебрегайте противопролежневыми системами и устройствами.
О некоторых способах профилактики образования пролежней расскажем более подробно.
Кроме регулярных переворачиваний, больному необходимы незначительные перемещения — простой способ избежать излишнего обескровливания тканей: лежа приподнять одну ногу, затем другую, подложить подушку под ягодицу или плечо и т.д. Больные могут совершать незначительные перемещения и самостоятельно (например, сидя в кресле, облокачиваться попеременно на правую или левую руку).
Для профилактики пролежней очень важно обеспечить больному правильное положение в кровати или кресле, он ни в коем случае не должен сползать. В том случае, если головной конец кровати приподнят, сползание можно предотвратить матрасом: уложите его так, чтобы колени пациента были согнуты, а бедра имели упор. Этого же можно добиться, подложив под больного в нужных местах подушки. Для правильного положения в кресле слегка отклоните спинку назад, а ступням обеспечьте упор.
Передвигая пациента, не допускайте сдвига тканей, не тяните и не толкайте его. Для перемещения больного его следует слегка приподнять.
Обратите внимание, что мягкие, облегающие поверхности куда лучше борются с давлением на костные выступы, нежели твердые, жесткие поверхности. Это объясняется тем, что на мягком покрытии масса тела распределяется на бОльшую поверхность. Однако во всем нужно знать меру и не выбирать излишне мягкие матрасы и подушки.
Изучите доступные противопролежневые средства (матрасы, подушки, валики, круги, салфетки, прокладки и пр.), обсудите особенности их применения с опытным врачом, подберите то, что поможет бороться с пролежнями в конкретном случае. Не пренебрегайте специальными растворами и мазями, но и не считайте их спасением от всех бед.
Кроме того, появляются новые антибактериальные формы для местного применения — мази на гидрофильной основе, которые обеспечивают хорошую санацию и лечение гнойных ран, а также подготавливают их к оперативному вмешательству.
Пролежни 1, 2, а зачастую и 3 степени лечатся консервативно.
Оперативный способ лечения пролежней применяется в тех случаях, когда консервативная терапия не дает улучшения. На результат операции влияют как общее состояние пациента, так и место расположения пролежня, время его существования, состояние подлежащей кости, тщательность подготовки раны к операции.
Другие статьи о профилактике и лечении пролежней у больных:
Профилактика пролежней
Лечение пролежней. Держатель пятки противопролежневый
Почему появляются пролежни?
Как сделать уход за пролежнями эффективным. Круг от пролежней
Важность противопролежневых средств при профилактике пролежней
Профилактика пролежней на пятках
Пролежни у больного. Стоит ли этого бояться?
Пролежни у лежачих больных. Что это такое?
Профилактика пролежней согласно протоколу ведения больных
Возможно, Вас также заинтересует…
Источник
7. Whipple A. Surgical treatment of carcinoma of the ampullary region and head of the pancreas // Amer. J. of Surg. — 1938. — V.40. — P. 260 — 283.
8. Whipple A. Excision of the head of the pancreas //Lancet. — 1996. — V. 2. — P. 6421 — 6430.
М. D. Zhumakaev, K. Zh. Musulmanbekov IMMEDIATE RESULTS OF SURGICAL TREATMENT OF PANCREATIC HEAD CANCER
In the present work were given the results of surgical treatment of pancreatic head cancer in 29 patients. To reduce the rate of postoperative complications, especially such severe complication as postoperative lethality, a new method of pancreatoduodenal invaginational anastomosis was worked out by the authors, which leaded to reducing of postoperative lethality till 3,4%.
M. fl. WyMa^aeB, K- №. MycbmMaH6eKOB
¥HKbl EE3I EACblHblK PArbIHA WACAnFAH XHPyPrHflflblK EMHIK TIKEnEM H6TMWECI
By^ wyMbCTa vfiKbi 6e3i 6acbHbK KaTep™ iciriHe waca^FaH 29 опepaцмflHblк TiKe^en HSTMweciHe Ta^gay waca^FaH. By^ опepaцмflflaн KeniH acKbiHy waHe e^iM KepceTKiwTepiHiK Heri3ri ce6e6i 6o^aTbiH yMKb6e3 -ambimeK wa^FaybiHbiK KeMwmiriH a3afrry MaKcaTbHga aBTop^ap wa^a мнвaгмнaцмfl^bк yMKb6e3i — ambimeK wa^FaybiH KO^gaHy apKbmbi опepaцмflflaн KeniHri TiKe^en e^iM KepceTKimiH 3,4% TeMeHgeTKeH.
9. White T. T. Postoperative pancreatitis /T. T. White, A. Morgan, D. Hopton //Ann. J. Surg. — 1970. — V. 120. — Р. 132 — 133.
Поступила 12.02.08
Н. И. Турсынов, В. В. Балковой, Ж. С. Каппасов, О. А. Мустафин, Ж. Х. Какимжанов
ЛЕЧЕНИЕ ПРОЛЕЖНЕЙ ОБЛАСТИ КРЕСТЦА У БОЛЬНЫХ С ПОВРЕЖДЕНИЕМ ПОЗВОНОЧНИКА И СПИННОГО МОЗГА
Доцентский курс травматологии с нейрохирургией Карагандинской государственной медицинской академии, КГКП Жезказганская городская больница
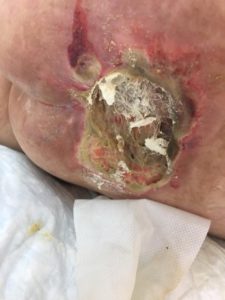
Пролежни — одно из частых осложнений, возникающих у больных с травмами позвоночника, которые сопровождаются повреждениями спинного мозга. По различным данным, они встречаются у 40-90% больных с травмами позвоночника и спинного мозга. Довольно часто течение глубоких и обширных пролежней в некротически-воспалительной стадии сопровождается выраженной интоксикацией, септическим состоянием и в 20% заканчивается смертельным исходом.
В литературе имеется значительное количество работ, в которых подробно освещены вопросы патогенеза пролежней в различных областях, предложены классификации, методы профилактики и многочисленные методики консервативного и хирургического лечения пролежней различной локализации. Однако вопросам лечения и профилактики возникновения пролежней области крестца у больных с повреждениями спинного мозга уделено недостаточно внимания.
Пролежни в области крестца по частоте занимают I место (до 70%) и обычно появляются в начальном периоде травматической болезни спинного мозга, что препятствует ранним реабилитационным мероприятиям и в ряде случаев не позволяет своевременно осуществить рекон-
структивные вмешательства на позвоночнике и спинном мозге.
С 2003 по 2007 г. в нейрохирургическом отделении ОМЦ г. Караганды, являющимся базой кафедры травматологии, ортопедии и нейрохирургии Карагандинской государственной медицинской академии, находились на лечении 54 больных с повреждениями позвоночника и спинного мозга на различных уровнях. Течение травмы осложнилось появлением пролежней в различных областях у 38 больных, 24 (62%) из них были оперированы. У многих из них при поступлении в стационар уже имелись пролежни с различной степенью глубины некроза тканей.
В ходе настоящей работы материалом для исследования послужил анализ лечения пролежней области крестца у 12 больных.
При оценке состояния пролежней мы придерживались классификации, предложенной А. В. Гаркави (1991), в которой выделены 6 стадий: 1) первичная реакция; 2) некротическая; 3) некротически-воспалительная; 4) воспалительно-регенераторная; 5) регенераторно-рубцовая; 6) стадия трофических язв.
В стадии первичной реакции профилактику перехода пролежней в более глубокие стадии проводили у 3 (25%) больных, консервативное лечение у 4 (33,3%). Свободную кожную пластику дерматомным лоскутом выполнили при 2 (16,7%) пролежнях; пластику глубоких пролеж-невых дефектов полнослойными кожно-мышечными лоскутами при 3 (25%).
Клинически пролежни в стадии первичной реакции (обратимая стадия) характеризовались ограниченной эритемой кожи, образованием пузырей в области крестца. В этой стадии проводили вскрытие пузырей, наложение асептических мазевых повязок, а также осуществляли профилактику перехода пролежневого процесса в следующую стадию — снятие давления путем смены
положения больного через каждые 1-1,5 ч, обучение ухаживающих за больным лиц его правильному приподниманию и перемещению, а также использованию специальных приспособлений, уменьшающих давление (резиновый круг, кольца из поролона, подушки, наполненные гелем, противопролежневые матрацы и др.), санитарно-гигиеническим мероприятиям ухода за функцией тазовых органов и др. Благодаря выполнению этих требований пролежни в стадии первичной реакции зажили — наступила их эпите-лизация у 2 из 3 больных.
У 1 больного мокнущие поверхности обрабатывали растворами перманганата калия, бриллиантового зеленого, но, несмотря на частое перекладывание, наступил переход в некротическую стадию. 4 больным с поверхностными пролежнями в области крестца (в пределах кожи, подкожной клетчатки и частично фасции) в некротической и некротически-воспалительной стадиях проводили этапные некрэктомии с целью быстрейшего очищения пролежневой раны. Кроме того, применяли перевязки с ферментами, антисептиками, альгинатными покрытиями (альгимаф) на фоне антибиотикотерапии, восстановления водно-электролитного баланса организма и детоксикации. Соблюдалось преимущественное положение в кровати на животе с периодическими поворотами на полубок, что способствовало восстановлению нарушенного кровообращения в области пролежня крестца.
Очищение пролежней от остатков некротических масс происходило через 10-12 сут. В 3 наблюдениях с появлением грануляций в ране отмечалось начало краевой эпителизации. Заживление наступило в сроки от 1,5 до 2,5 мес. в зависимости от площади дефекта. У 1 пациента краевая эпителизация была крайне замедленной, отмечалось появление участков некроза грануляций. В последующем, с восстановлением сочных розовых грануляций, больным была проведена свободная кожная пластика дерматомным лоскутом. Ближайшие результаты у всех 4 наблюдавшихся больных этой группы были удовлетворительными. В отдаленный период у 2 больных при очередном обострении пиелонефрита возник рецидив пролежня в области рубцовой ткани. У 1 из них пролежень рубца произошел вокруг пересаженных лоскутов, сохранивших жизнеспособность (рис. 1).
У 2 пациентов пролежни были поверхностными (в пределах кожи, подкожной клетчатки и частично фасции), но с большой (свыше 100 см2) площадью дефекта. Пациентам этой группы после очищения пролежней от некротических тканей, заполнения дефекта сочными розовыми грануляциями и появления краевой эпителизации с целью скорейшего закрытия раневого дефекта была выполнена свободная кожная пластика дерматом-ным лоскутом. Лоскут брали из задненаружной поверхности бедра, боковых поверхностей грудной клетки или спины, поскольку в послеопераци-
Рис. 1. Рецидив пролежня крестца через 2 мес. после свободной пересадки кожи: в центре видны жизнеспособные пересаженные лоскуты, а по периферии рубцовой ткани имеются пузырьки, заполненные геморрагической жидкостью
онный период больные преимущественно находились в положении на спине. Лоскут состоял не только из эпидермиса, но и из сосочкового слоя кожи. С целью обеспечения оттока скопившейся крови и лимфы лоскут укладывали на гранулирующую поверхность, предварительно сделав на нем насечки, по краям накладывали швы. Поверх лоскута накладывали повязку с антисептическими растворами и вазелиновым маслом на 3-5 сут. Полное приживление лоскутов у данных больных наступило на 8-10 сут после операции (рис. 2).
Рис. 2. Отдаленный удовлетворительный результат лечения пролежня через 1,5 г. после операции свободной пересадки кожи
При лечении 3 обширных и глубоких пролежней, доходящих до костей, применили методику иссечения пролежня «единым блоком» вместе с карманами и рубцово-измененными окружающими тканями с последующей пластикой полно-слойными кожно-мышечными лоскутами. В период предоперационной подготовки осуществляли некрэктомию и применяли консервативные методы лечения с использованием альгинатных покрытий (альгимаф). Очищение пролежневых ран происходило через 10-12 сут. При ведении таких больных с использованием консервативных методов лечения заживления ран полноценными грануляциями не происходило. Это было связано с постоянной травматизацией растущих грануля-
ций. При выкраивании лоскутов в качестве мышечной основы использовали большую ягодичную мышцу. При остеомиелитических поражениях пролежень иссекали вместе с пораженными участками подлежащих костей. Лоскуты формировали в бассейне кровоснабжения задней ветви верхней ягодичной артерии — в верхневнутреннем квадранте ягодичной области. Использование этих лоскутов позволило добиться заживления во всех случаях: в 2 — первичным натяжением.
Заживление вторичным натяжением у 1 пациента было связано с ранней нагрузкой на лоскут еще до снятия швов. Появившиеся участки свежего краевого некроза на вершине лоскута зажили после некрэктомии и применения мазевых повязок в течение 3 нед.
iНе можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Приведем клинический пример лечения пролежня крестца:
БольнойП., 45лет, находилсяв1нейрохи-рургическом отделении ОМЦ с 3.03 по 22.04.2004 г. Поступил с жалобами на высокую температуру, недомогание, слабость, нижнюю параплегию, недержание кала и мочи и наличие пролежней в области крестца. Из анамнеза известно, что в 1985 г. в результате автомобильной катастрофы/ получил тяжелую травму позвоночника с повреждением спинного мозга на уровне С6-С7 позвонков. Сразу после травмы/ развилась нижняя параплегия с нарушением функции тазовых органов, образовались пролежни обоих вертелов, которые зажили после консервативного лечения. В дальнейшем у больного образовались параар-тикулярные гетеротопические оссификаты в области тазобедренных суставов, которые справа сдавливали бедренную артерию и в итоге привели к гангрене правой нижней конечности. По этому поводу в 1990 г. осуществлена ее ампутация на уровне верхней трети бедра.
За 5 нед. до поступления образовался глубокий пролежень крестца. После безуспешного консервативного амбулаторного лечения и ухудшения общего состояния больной госпитализирован. При поступлении в стационар — пролежень крестца площадью около 200 см2 с рубцово-измененными подрытыми краями и воспаленными окружающими мягкими тканями. Пролежень достигал крестцовой кости, диагностировалось гнойно-некротическое поражение подкожной клетчатки, фасциииподлежащихмышц (рис. 3а).
В стационаре проводили детоксикацион-ную и интенсивную инфузионно-трансфузионную терапию белковыми препаратами. Одновременно вели подготовку к оперативному лечению пролежня (повязки с протеолитическими ферментами и антисептическими препаратами) путем частичной некрэктомии. Улучшение общего состояния и очищение пролежня от некротических тканей осуществлялось в течение 2 нед. Предпринято удаление пролежня «единым блоком» вместе с рубцово-измененными окружающими тканями. Резецированы! пораженные участки крестцовых позвонков. Затем слева от рань/ в левой ягодич-
Рис. 3. Пролежень крестца у больного П., 45 лет: а — некротически-воспалительная стадия; поражены
все слои ткани; б — 10 сут после пластики ротационным кожно-мышечным лоскутом, под лоскут введен микрокатетер для постоянного отсасывания жидкости; в — на 15 сут после операции заживление по типу первичного натяжения, швы сняты
ной области выкроен кожно-мышечный лоскут, который ротирован на дефект тканей области крестца. Рана послойно ушита наглухо с оставлением хлорвинилового дренажа под лоскутом для активной аспирации накапливаемой жидкости в послеоперационный период. Донорская рана ушита край в край без особого натяжения (рис. 3б). Заживление первичным натяжением. Дренаж удален на 5 сут, швы сняты на 15 сут после операции (рис. 3в). При наблюдении в течение 1,5летрецидива пролежня не отметили.
Профилактические мероприятия до и в стадии первичной реакции (снятие давления путем смены положения больного через каждые 11,5 ч, обучение ухаживающих за больным лиц его правильному приподниманию и перемещению, использованию специальных приспособлений, уменьшающих давление: резинового круга, колец из поролона, наполненных гелем подушек,
противопролежневых матрацев и др.) препятствуют возникновению пролежневого процесса. Применение дубящих средств (растворов перман-ганата калия, бриллиантового зеленого) способствует поражению сосочкового слоя кожи, развитию глубокого некроза и переходу к более тяжелым стадиям поражения.
Традиционно применяющиеся ватно-марлевые, поролоновые кольца и подушечки для предупреждения образования пролежней не препятствуют их возникновению, напротив, снятие давление кольца может способствовать образованию пролежней. Возрастающее давление в местах соприкосновения с внутренним краем кольца нарушает микроциркуляцию, а следовательно, и трофику в тканях над отверстием.
Консервативное лечение целесообразно проводить при небольших поверхностных пролежнях. Глубокие пролежни, как правило, зажи-
вают с образованием рубцовой ткани и легко подвергаются мацерации, а также склонны к изъязвлению. Свободная пересадка кожи является методом выбора при больших поверхностных пролежнях. При глубоких, доходящих до кости пролежнях целесообразно осуществлять пластику дефекта кожно-подкожно-мышечными лоскутами.
Таким образом, лечение пролежней в области крестца должно проводиться с учетом их глубины и размеров. Дифференцированное проведение профилактических мероприятий, применение консервативных средств и оперативных вмешательств позволяют в большинстве случаев добиться положительных результатов. Среди оперативных методов лечения пролежней наиболее эффективны методы пластики полнослойны-ми кожно-мышечными лоскутами на питающей ножке.
Поступила 26.02.08
N. I. Tursynov, V. V. Balkovoi, Zh. S. Kappasov, O. A. Mustafin, Zh. Kh. Kakivzhanov TREATMENT OF SACRAL BEDSORES IN PATIENTS WITH SPINAL IMPAIRMENTS
The paper describes the results of various treatments of sacral bedsores in 84 patients with spinal impairment. Prevention of the bedsores transformation into deeper stages was conducted in 23 (27,4%) patients at the stage of primary reaction. 24 (28,5%) of patients received conservative treatment. Free skin plastic repair with dermatome graft was made in 15 (17,9%) surface and extended bedsores. Plastic repair of very deep (reaching the bones) defects with full-thickness dermal-muscular grafts was made in 22 (26,2%) patients. Differential application of preventive measures, conservative therapy and surgical interventions in management of sacral bedsores in spinal patients brings about positive results in most of the patients.
Н. И. Турсынов, В. В. Балковой, Ж. С. Каппасов, О. А. Мустафин, Ж. Х. Кэюмжанов ОМЫРТКАСЫ Ж6НЕ Ж¥ЛЫНЫ ЗАКЫМДАЛРАН НАУКАСТАРДЫЦ СЕГ1ЗК6З1НДЕГ1 ЖАТАТЫН ЖЕР1Н ЕМДЕУ
Омырткасы жэне жулыны закымдалран 100 пациентпч жату процесшщ арымын жэне ткань дефектюыч теречдИн ескере отырып, олардыч сегiзквзiндегi жататын жерiн емдеудiч эртYрлi тэстдер^ч нэтижелерi усынылран. Алрашкы реакция дечгешндеп 23 (27,4%) наукаска жататын жерш теречiрек дечгейге ауыстыру пpофилактикасы колданылды. 24 (28,5%) пациентке консервативт ем жасалынды. 15 (17,9%) сырткы жэне кеч квлемдегi жататын жер жардайында дерматомды лоскутпен еркiн терi пластикасы орындалды; тереч (сYЙекке дейш жететiн) жататын жер эффектiлерiн толык кабатты тер^бул-шык лоскуттарымен пластикалау — 22 (26,2%) жардайында. Пpофилактикалык iс-шараларды, консеpватив-тiк куралдарды жэне опеpативтiк араласуды тепе-теч мвлшерде колдану жулын жаракатына ушырран наукастардыч сепзквзшдеп жататын жерiн емдеу барысында квп жардайларда оч нэтижелерге жетуге мYмкiндiк бередi.
А. Ф. Шакирова, В. Б. Сирота, А. А. Кнауб, О. В.Гребенева
РЕЗУЛЬТАТЫ ЛЕЧЕНИЯ БОЛЬНЫХ РАКОМ ТЕЛА МАТКИ
Кафедра онкологии с курсом лучевой диагностики и лучевой терапии Карагандинской государственной медицинской академии, КГКП «Областной онкологический диспансер», Национальный центр гигиены труда и профзаболеваний МЗ РК (Караганда)
Уровень заболеваемости раком тела матки (РТМ) среди населения всех стран и народов неодинаков. Уже сейчас в ряде стран (США, Швей-
цария) РТМ занимает первое место в структуре онкогинекологической заболеваемости и смертности [5, 6].
На фоне тенденции снижения заболеваемости раком шейки матки неуклонно растает частота встречаемости опухолей яичников и особенно тела матки. В результате РТМ среди опухолей женской половой сферы на отдельных территориях переместился с 3 на 1 ранговое место при существенном омоложении контингента женщин, страдающих этим заболеванием [5, 6].
В Республике Казахстан за период с 1979 по 2006 г. доля РТМ в общей структуре злокачественных опухолей увеличилась в 2,3 раза, он занимает 5 место по распространенности и 17 место среди причин смерти от злокачественных
Источник