Рекомендации для лечения нозокомиальной пневмонии

Научно-практический журнал «Пульмонология»
Научно-практический журнал «Пульмонология» основан в 1990 г. Министерством здравоохранения РСФСР и Всероссийским научным обществом пульмонологов. Издание зарегистрировано Министерством печати и массовой информации РСФСР 14 сентября 1990 г. (свидетельство о регистрации № 75). Международный стандартный серийный номер ISSN: 0869-0189 (Print), 2541-9617 (Online); 0135-5449 (Приложение).
Журнал является ведущим специализированным русскоязычным изданием, посвященным вопросам диагностики и лечения заболеваний органов дыхания. Является официальным печатным органом Российского респираторного общества (РРО), имеет многочисленные награды РРО за многолетний вклад в развитие отечественной пульмонологии.
Журнал «Пульмонология» выходит 6 раз в год. Объем издания составляет 128 страниц. Журнал распространяется по всей территории Российской Федерации и стран ближнего зарубежья. С 1996 г. журнал внесен в реестр подписных изданий. Подписной индекс в объединенном каталоге «Пресса России» для физических лиц – 73 322, для юридических лиц – 80 642.
График выхода журнала «Пульмонология»
Номер | Месяц |
1 | Апрель |
2 | Июнь |
3 | Август |
4 | Октябрь |
5 | Декабрь |
6 | Февраль |
Интернет-сайт журнала «Пульмонология» начал свою работу в 1996 г. В настоящее время он предоставляет свое доменное имя для доступа к информации РРО и Московского научно-клинического образовательного Центра респираторной медицины.
В состав международной редакционной коллегии журнала входят 31 ведущий специалист в области заболеваний органов дыхания, среди них: 5 международных экспертов, 1 действительный член и 3 члена-корреспондента Российской академии наук (РАН), 30 докторов медицинских наук. Главным редактором издания с самого его основания является академик РАН, председатель правления МОО «Российское Респираторное Общество», профессор, д. м. н. Александр Григорьевич Чучалин. Международный редакционный совет представлен 13 ведущими экспертами, в том числе 2 иностранными профессорами, 1 действительным членом и 1 членом-корреспондентом РАН.
Целью журнала является развитие российской пульмонологии и последипломное образование врачей респираторной медицины путем распространения современных научных достижений в области диагностики и лечения заболеваний органов дыхания, публикации международных и национальных рекомендаций по диагностике и лечению заболеваний органов дыхания, оригинальных статей, обзоров, лекций, новостей РРО, материалов в рамках Школы молодого пульмонолога, статей по истории отечественной пульмонологии. Все публикуемые в журнале статьи проходят обязательное двойное слепое рецензирование. В журнале также публикуются работы зарубежных специалистов. Авторами примерно 30 % публикаций являются молодые ученые. Традиционные разделы журнала: передовые статьи, клинические рекомендации, оригинальные исследования, лекции, обзоры, ретроспективы, заметки из практики.
С 2001 г. журнал «Пульмонология» входит в «Перечень российских рецензируемых научных журналов, в которых должны быть опубликованы основные научные результаты диссертаций на соискание ученых степеней доктора и кандидата наук» Высшей Аттестационной Комиссии при Министерстве науки и высшего образования Российской Федерации.
C 1996 г. журнал «Пульмонология» входит в международную базу Ulrich’s Periodicals Directory, с 2008 г. – в Российскую Научную электронную библиотеку (eLIBRARY.ru). Журнал индексируется в международных реферативных базах данных SCOPUS, Embase, EBSCO, NLM Catalog, OCLC WorldCat, The British Library, CrossRef, Google Scholar, NLM LokatorPlus и др.
Cогласно данным анализа публикационной активности Российского индекса научного цитирования (РИНЦ), по состоянию на 01.06.2020 двухлетний импакт-фактор для журнала «Пульмонология» за 2018 г. составил 0.957, пятилетний – 0.926. По рейтингу Science Index за 2018 г. журнал «Пульмонология» занимает 19-е место среди отечественных журналов по профилю «Медицина и здравоохранение» (подробная информация – на сайте: www.elibrary.ru).
Журнал регулярно представлен на крупнейших национальных Конгрессах и симпозиумах по болезням органов дыхания. Ежегодно в рамках Национального конгресса по болезням органов дыхания проводятся читательские конференции.
Текущий выпуск
Открытый доступ
Доступ платный или только для Подписчиков
ПЕРЕДОВАЯ СТАТЬЯ
ОРИГИНАЛЬНЫЕ ИССЛЕДОВАНИЯ
ОБЗОРЫ
КЛИНИЧЕСКАЯ ФАРМАКОЛОГИЯ
ЮБИЛЕИ
Источник
Внутрибольничными пневмониями называются воспалительные заболевания легких с поражением альвеол, которые возникают спустя двое и более суток после госпитализации больного. При этом главную роль в установлении этого диагноза играет исключение инфицирования вне стационара и отсутствие признаков инкубационного периода на момент поступления в лечебное учреждение. Таким образом, нозокомиальная пневмония – воспаление легких, приобретенное в период нахождения больного в пределах лечебного учреждения.
Согласно данным медицинской статистики, внутрибольничная пневмония возникает у 1% стационарных больных, при этом около 40% из них – пациенты отделений реанимации и интенсивной терапии.
Причины внутрибольничной пневмонии
Эта разновидность пневмонии является трудно излечимой, поскольку внутрибольничная инфекция чрезвычайно устойчива к стандартной антибиотикотерапии. Госпитальная пневмония протекает со своими особенностями и требует специфического лечения.
Этиология (причина) внутрибольничных пневмоний специфична и часто зависит от отделения, в которое был госпитализирован больной:
- В реанимационных отделениях (особенно при применении аппарата искусственной вентиляции легких) – стрептококки, энтеробактерии, гемофильная палочка, золотистый стафилококк, синегнойная палочка,
-
 В пульмонологических отделениях – синегнойная палочка, энтерококки, клебсиелла,
В пульмонологических отделениях – синегнойная палочка, энтерококки, клебсиелла, - В урологических стационарах – кишечная палочка, протей, энтерококки,
- В отделениях хирургии – золотистый стафилококк, кишечная палочка, протей, синегнойная палочка,
- В гематологии – кишечная палочка, клебсиелла, синегнойная палочка,
- В дерматовенерологических стационарах – золотистый стафилококк, кишечная палочка, синегнойная палочка, золотистый стафилококк.
Наиболее частыми этиологическими факторами возникновения нозокомиальной пневмонии являются синегнойная палочка (Pseudomonas aeruginosa) и золотистый стафилококк (Staphylococcus aureus).
К факторам, способствующим развитию внутригоспитальной пневмонии, относятся:
- аспирация (вдыхание) содержимого желудка (в бессознательном состоянии или коме),
- наличие хронического очага инфекции в организме больного,
- сердечная недостаточность, которая приводит к застою крови в малом круге кровообращения,
- хронические обструктивные заболевания органов дыхания (хронические обструктивные бронхиты, эмфизема, бронхиальная астма),
-
 работа во вредных условиях (профессиональные вредности),
работа во вредных условиях (профессиональные вредности), - неблагоприятная экологическая ситуация (проживание в крупных промышленных центрах, вблизи рудных и угольных шахт),
- курение,
- злоупотребление алкоголем,
- хронические заболевания носоглотки и околоносовых пазух,
- аномалии развития дыхательной системы,
- состояния иммунодефицита (врожденного или приобретенного),
- истощение,
- послеоперационный период,
- длительный постельный режим (вследствие инвалидности, после травм, операций),
- пожилой возраст.
Вероятность заболевания внутрибольничной пневмонией возрастает после лечения антибиотиками в течение последних трех месяцев перед госпитализацией.
Антибиотикотерапия ослабляет иммунную систему организма, поскольку, борясь с возбудителями инфекционных болезней, антибактериальные препараты подавляют и те бактерии, которые являются для человеческого организма нормальной микрофлорой.
 При поступлении в лечебное учреждение кожные покровы и слизистые пациента на фоне ослабленного местного и общего иммунитета мгновенно заселяются внутрибольничной инфекцией, устойчивой к наиболее употребляемым антибиотикам и дезинфицирующим средствам.
При поступлении в лечебное учреждение кожные покровы и слизистые пациента на фоне ослабленного местного и общего иммунитета мгновенно заселяются внутрибольничной инфекцией, устойчивой к наиболее употребляемым антибиотикам и дезинфицирующим средствам.
Чаще всего возникает больничная пневмония, вызванная комбинацией разнообразных возбудителей.
Виды патологии и особенности клинической картины недуга
В зависимости от времени, которое прошло с момента госпитализации пациента, различают раннюю и позднюю пневмонии, которые отличаются клиническим течением и, соответственно, тактикой лечения:
- Ранняя нозокомиальная пневмония. Возникает она в течение первых пяти дней после госпитализации больного. Это более легкая форма воспаления легких, которая вызывается, как правило, возбудителями, чувствительными к агрессивным антибиотикам: золотистым стафилококком, стрептококком, энтеробактериями, гемофильной палочкой.
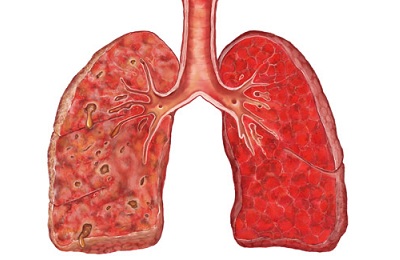 Поздняя нозокомиальная пневмония, которая развивается спустя 5 дней после находжения пациента на стационарном лечении. Возбудителями такой формы пневмонии являются антибиотикоустойчивые штаммы микроорганизмов и их ассоциации: синегнойная палочка, ацинетобактериями, устойчивыми штаммами золотистого стафилококка.
Поздняя нозокомиальная пневмония, которая развивается спустя 5 дней после находжения пациента на стационарном лечении. Возбудителями такой формы пневмонии являются антибиотикоустойчивые штаммы микроорганизмов и их ассоциации: синегнойная палочка, ацинетобактериями, устойчивыми штаммами золотистого стафилококка.Такая пневмония имеет менее благоприятный прогноз, чем ранняя.
Внутрибольничная пневмония клинически отличается тяжелым течением. Диагноз госпитальной пневмонии устанавливается на основании легочных и внелегочных проявлений, которые являются признаками поражения легких и интоксикации организма:
Легочные проявления: кашель, мокрота (отсутствие или обильное выделение гнойной мокроты), боли в грудной клетке, выраженная одышка, учащенное и поверхностное дыхание.
Присутствуют физикальные признаки, такие как: укорочение (притупление) перкуторного звука, бронхиальное дыхание, влажные хрипы, крепитация при прослушивании фонендоскопом области воспаления, шум трения плевры, выделение большого количества мокроты с большим количеством гноя.
- Внелегочные проявления: повышение температуры тела до 38,5°С и выше, общая слабость, потливость, головные боли, нарушение сознания, ухудшение аппетита.
Часто подобные симптомы возникают и при других острых заболеваниях (тромбоэмболии легочной артерии, ателектазах, туберкулезе, абсцессе, раке, отеке легких), поэтому для постановки диагноза необходимо проведение дополнительных методов исследования:
- Микроскопического анализа мокроты или промывных вод бронхов.
- Микробиологической диагностики мокроты, которую необходимо проводить до начала антибиотикотерапии.
-
 Общего анализа крови.
Общего анализа крови. - Определения газового состава крови.
- Биохимического анализа крови.
- Общего анализа мочи.
- Рентгенологического обследования органов грудной клетки в двух проекциях.
- Компьютерной томографии.
Перечень дополнительных методов исследования может быть значительно увеличен. Его объем зависит от анамнеза, фонового заболевания пациента и его состояния.
Лечение госпитальных пневмоний
Тактика лечения нозокомиальных пневмоний зависит от вида возбудителя. В лечении внутригоспитальных воспалений легких различают эмпирическую (по Национальным рекомендациям) и этиотропную (по виду возбудителя) антибиотикотерапию.
Этиотропная терапия является более эффективной и целенаправленной, однако назначается она на основании данных лабораторных исследований отобранного материала (мокроты, крови).
Результаты микробиологических исследований можно получить не ранее пятого дня после отбора материала. Чтобы не терять драгоценное время, на этот период больному назначаются антибиотики широкого спектра действия. При эмпирическом назначении антибактериальных препаратов учитывают специализацию отделения, чтобы учесть возможный спектр микроорганизмов, которые являются устойчивыми к тем или иным антибиотикам.
 Адекватная эмпирическая антимикробная терапия является тем необходимым условием, которое достоверно приводит к снижению смертности среди больных госпитальной пневмонией и уменьшению продолжительности пребывания в лечебном учреждении.
Адекватная эмпирическая антимикробная терапия является тем необходимым условием, которое достоверно приводит к снижению смертности среди больных госпитальной пневмонией и уменьшению продолжительности пребывания в лечебном учреждении.
Первую дозу антибиотиков при подозрении на нозокомиальную пневмонию необходимо давать пациенту только после отбора материала для микробиологического исследования, поскольку отбор материала после введения антибиотика может привести к искажению результатов анализов.
Для согласованности лечения внутрибольничной пневмонии на общегосударственном уровне разработаны и внедрены в клиническую практику Национальные рекомендации по лечению нозокомиальной пневмонии, в которых приведены антимикробные препараты, их комбинации и дозировки, которые применяются для эмпирической антибиотикотерапии (с учетом вероятного возбудителя и его антибиотикочувствительности).
 После получения результатов микробиологического исследования назначается этиотропная терапия, которая учитывает особенности возбудителя, или проводится коррекция дозы эмпирического антибиотика. Замена препаратов или их комбинаций, а также коррекция их дозировки не проводится, если на фоне эмпирической терапии отмечается улучшение состояния пациента.
После получения результатов микробиологического исследования назначается этиотропная терапия, которая учитывает особенности возбудителя, или проводится коррекция дозы эмпирического антибиотика. Замена препаратов или их комбинаций, а также коррекция их дозировки не проводится, если на фоне эмпирической терапии отмечается улучшение состояния пациента.
Выбор препарата также во многом зависит от исходного состояния пациента, его фоновых патологий, а также состояния почек и печени, через которые происходит выведение препарата из организма больного.
Параллельно с антибиотикотерапией больному с внутрибольничной пневмонией согласно Национальным рекомендациям в комплексной терапии назначаются:
- Антитромботическая терапия (Гепарин, Фраксипарин, Клексан) – для профилактики тромбозов глубоких вен ног.
- Бинтование ног эластичными бинтами или ношение медицинского компрессионного белья – пациентам с повышенным риском тромбообразования.
- Сукральфат – для профилактики стрессовых желудочных кровотечений у тяжелых больных, получающих внутривенное питание.
- Неинвазивная вентиляция легких , при обнаружении умеренной гипоксемии (пониженного содержания кислорода в крови).
- Внутривенные иммуноглобулины – при пневмонии на фоне сепсиса и септического шока.
 В тяжелых случаях пациентам с внутрибольничной пневмонией назначается искусственная вентиляция легких, показаниями к которой являются:
В тяжелых случаях пациентам с внутрибольничной пневмонией назначается искусственная вентиляция легких, показаниями к которой являются:
- отсутствие самостоятельного дыхания,
- проведение сердечно-легочной реанимации,
- патологические типы дыхания,
- коматозное состояние,
- устойчивая гипоксемия или ее нарастание,
- выраженное учащение дыхания (свыше 40 дыхательных движений в минуту),
- высокий риск заброса желудочного содержимого в трахею,
- снижение парциального давления кислорода в крови менее 200 мм ртутного столба.
Профилактика внутрибольничной пневмонии заключается в следующем:
- строгом соблюдении санитарно-гигиенических правил в лечебно-профилактических учреждениях,
-
 тщательной обработке рук персонала перед манипуляциями с больным или стерильным материалом,
тщательной обработке рук персонала перед манипуляциями с больным или стерильным материалом, - регулярной смене дезинфицирующих средств, используемых для санитарной обработки и дезинфекции помещений лечебных учреждений,
- раннем восстановлении двигательной активности пациентов после операций,
- стимуляция откашливания и глубокого дыхания после операций,
- предупреждении заброса желудочного содержимого в дыхательные пути,
- ограничении использования аппаратов искусственной вентиляции легких и бронхоскопических манипуляций.
Летальность при нозокомиальной пневмонии составляет 20-50%. При этом высокая смертность отмечается в палатах реанимации и интенсивной терапии. Больничная пневмония с большим трудом поддается лечению, поэтому развитие заболевания лучше предотвратить, чем лечить.
Загрузка…
Источник
Нозокомиальная пневмония (она же внутрибольничная) – это инфекция нижних дыхательных путей, приобретенная во время пребывания в стационаре, обычно через двое суток (или позднее) после поступления в больницу. Часто она обнаруживается у пациентов реанимации, находящихся на искусственной вентиляции легких.
Заболевание занимает 3-е место по распространенности среди внутрибольничных заражений после раневых и инфекций мочевыводящих путей, причем имеет высокий процент летальных исходов. Это связано с тем, что бактерии, обитающие в стационаре, адаптировались к стандартным антибиотикам и устойчивы к ним.
Причины внутрибольничной пневмонии
Причин нозокомиальной пневмонии довольно много. Как только пациент попадает в стационар, на его слизистые и кожу попадают разнообразные бактерии, обитающие в лечебном учреждении, несмотря на регулярную дезинфекцию. И дальше уже, в зависимости от состояния иммунитета и других сопутствующих факторов, человек либо заболевает, либо нет.
Предрасполагающие факторы:

Внутрибольничная пневмония вызвана иммунодефицитом
- хронический очаг инфекции в организме;
- сердечная недостаточность (из-за нее в малом круге кровообращения возникает застой крови);
- вдыхание в бессознательном состоянии содержимого желудка;
- хронические заболевания носоглотки и дыхательных путей;
- послеоперационный период;
- диагностические и лечебные инвазивные вмешательства (бронхоскопия, бронхография);
- интубация трахеи;
- долгий постельный режим (после операций, травм);
- вредные условия работы и экологическое неблагополучие;
- курение и чрезмерное употребление алкоголя;
- аномалии в дыхательной системе;
- иммунодефицит;
- истощение;
- пожилой возраст;
- неполноценное питание;
- абдоминальный сепсис;
- длительное или недавнее лечение антибиотиками (3 месяца до госпитализации), в особенности теми, что имеют широкий спектр действия.

Абдоминальный сепсис влияет на развитие внутрибольничной пневмонии
Классификация нозокомиальный пневмонии
В зависимости от момента начала нозокомиальной пневмонии, она подразделяется на раннюю и позднюю. Лечение двух этих видов заболевания имеет существенные различия, поскольку течение их тоже неодинаково. Если заболевание развивается в первые 5 суток пребывания в стационаре, то речь идет о ранней нозокомиальной пневмонии. При такой форме воспаление обычно вызывается простыми возбудителями, чувствительными к большинству агрессивных антибиотиков, и свидетельствует чаще всего о сниженном иммунитете.
Основные бактерии, вызывающие раннюю внутрибольничную пневмонию:
- стафилококки;
- стрептококки;
- гемофильная палочка;
- энтеробактерии.

Лечится такое заболевание традиционными антибактериальными препаратами, используемыми и при внегоспитальной пневмонии. Оно является относительно неопасным, и протекает менее тяжело, чем позднее внутрибольничное воспаление легких.
Поздняя нозокомиальная пневмония возникает после пятого дня госпитализации и вызывается устойчивой к большинству антибиотиков флорой:
- золотистым стафилококком;
- синегнойной палочкой;
- ацинетобактером.
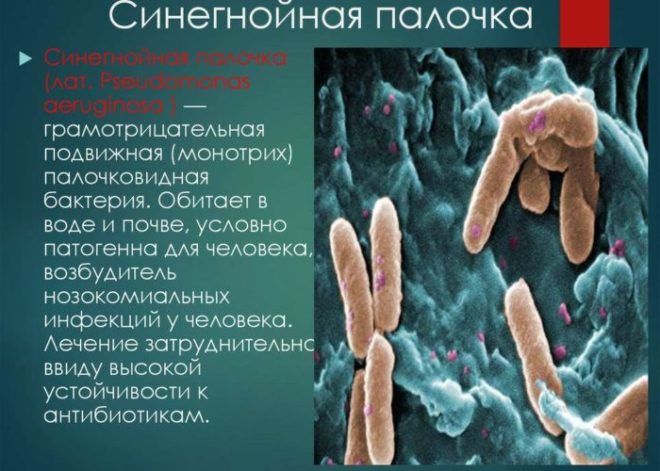
Во многих случаях возбудителей может быть сразу несколько. Лечение такой формы заболевания более сложное и длительное, и прогноз менее благоприятный.
Классификация внутрибольничной пневмонии по происхождению следующая:
- Вентилятор-ассоциированная. Возникает у больных, долгое время находящихся на искусственной вентиляции легких.
- Послеоперационная. Возможна у обездвиженных после операции пациентов из-за нарушения функции бронхов и гиповентиляции.
- Аспирационная пневмония. Встречается у больных с нарушениями кашлевого и глотательного рефлексов.

Часто эти формы совмещаются, что усложняет течение заболевания, его диагностику и выбор адекватной терапии, тем самым снижая возможность благополучного исхода.
Симптомы внутрибольничной пневмонии
Симптоматика нозокомиальной пневмонии может варьироваться, поскольку каждый вид возбудителя вызывает различные изменения в легочной ткани. Основные симптомы схожи. Со стороны легких это:
- кашель с выделением или отсутствием мокроты;
- одышка;
- боли в грудной области;
- мелкокалиберные хрипы (у пациентов в отделении реанимации могут сменяться крупнокалиберными);
- поверхностное и учащенное дыхание;
- на рентгенограмме видны инфильтративные тени.
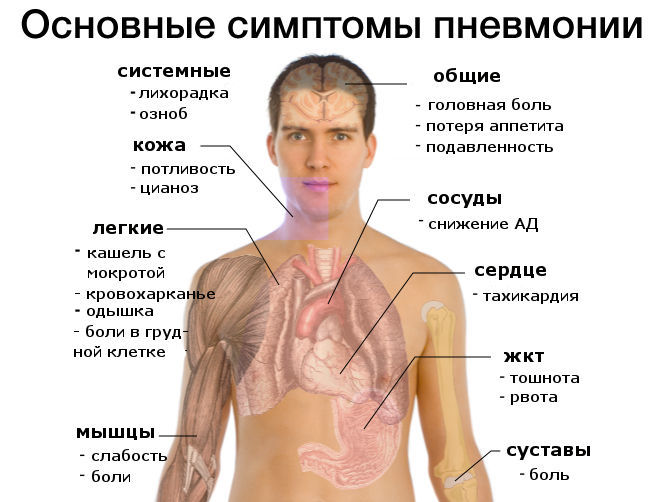
Симптомы общей интоксикации:
- высокая температура тела (более 38,5°С);
- усталость;
- потливость;
- отсутствие аппетита;
- головные боли с возможным нарушением сознания.
В анализе крови при этом видно сильное увеличение количества лейкоцитов.
Если пневмония вызвана несколькими видами бактерий, признаки могут быть весьма разносторонними. К затрудненному дыханию добавляется повышение артериального давления. За этим может последовать гипоксия головного мозга, что очень опасно и грозит летальным исходом.
Возбудители нозокомиальной пневмонии
В зависимости от того, в каком отделении лежит больной, возбудители нозокомиальной пневмонии могут быть различными.
- В отделении реанимации это чаще всего стрептококк, гемофильная палочка, энтеробактерии, синегнойная палочка, золотистый стафилококк.
- В урологии – протей, кишечная палочка, энтерококк.
- В пульмонологии – энтерококк, клебсиелла, синегнойная палочка.
- В хирургическом отделении – протей, кишечная и синегнойная палочки, золотистый стафилококк.
- В гематологическом – клебсиелла, кишечная и синегнойная палочки.
- В дерматовенерологии – кишечная и синегнойная палочки, золотистый стафилококк.
Особо опасной является синегнойная палочка, которая устойчива к большинству антибиотиков. Она вызывает пневмонию с большим количеством гнойной мокроты, интоксикация организма при этом очень быстрая, что грозит летальным исходом.
Диагностика внутрибольничной пневмонии
Поскольку симптомы нозокомиальной пневмонии сходны с признаками других легочных заболеваний (туберкулеза, рака, тромбоэмболии легочной артерии и т. д.), для постановки диагноза требуется провести дополнительные обследования:
- общий и биохимический анализ крови и определение ее газового состава;
- общий анализ мочи;
- микроскопический и микробиологический анализ мокроты;
- рентгенография грудной клетки в 2 проекциях;
- компьютерная томография.
Несмотря на большое количество исследований, диагностика внутрибольничной пневмонии довольно несовершенна. На определение чувствительности возбудителей заболевания к антибиотикам уходит до 2 недель, а это очень большой срок для воспаления, что чревато необратимыми последствиями.
Инфильтраты, которые заметны на рентгенограмме, появляются с высокой скоростью, это значит, что их может еще не быть в момент обследования, а через несколько часов они уже возникнут. Образцы мокроты могут смешиваться с микрофлорой ротоглотки, что также негативно повлияет на определение реальной картины заболевания.
Лечение внутрибольничной пневмонии
Нозокомиальная пневмония обязательно лечится антибиотиками, выбор которых зависит от возбудителя, и дополнительными средствами для облегчения состояния больного.
Антибиотикотерапия
Антибактериальная терапия делится на эмпирическую (исходя из рекомендованных) и этиотропную (при определенном достоверно виде возбудителя). Ввиду того что на выявление бактерии, вызвавшей воспаление, требуется не менее 5 дней, а медлить с лечением нельзя, начинают терапию внутрибольничной пневмонии с антибиотиков широкого спектра действия (согласно Национальным рекомендациям). При этом учитывают отделение, в котором находится больной, и наиболее возможную флору.
 Важно взять материал на микробиологическое исследование до начала применения антибиотика, иначе результаты могут быть искажены.
Важно взять материал на микробиологическое исследование до начала применения антибиотика, иначе результаты могут быть искажены.
В первые дни лечения (оно должно быть начато не позднее 24 часов с момента выявления заболевания) наилучшим вариантом будет внутривенное введение антибиотика. Позднее, когда будет известен возбудитель пневмонии, и при положительной динамике возможны внутримышечные инъекции с дальнейшим переходом к пероральному приему антибиотика.
Курс лечения продолжается от 14 до 21 дня. Терапия не отменяется раньше этого срока, даже при явных улучшениях. Состояние больного постоянно контролируется с помощью рентгенологических и лабораторных исследований.
Антибиотики, применяемые в начале лечения
В первые 2 дня лечения заболевания обязательно используются антибиотики, способные воздействовать на грамотрицательные бактерии (цефалоспорины, аминогликозиды). После получения информации о типе возбудителя применяют:
- Клиндамицин;
- фторхинолоны.

Начиная с 7 дня, также в зависимости от вида бактерий, возможна терапия:
- аминогликозидами;
- цефалоспоринами;
- фторхинолонами.
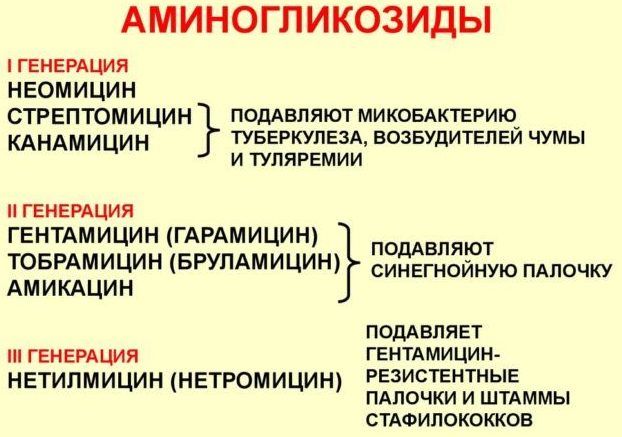
Исходя из типа возбудителя пневмонии, выбор обычно останавливают на следующих антибактериальных препаратах:
- Кишечная палочка и клебсиелла пневмонии – цефалоспорины 3–4 поколения, фторхинолоны, ингибиторозащищенные пенициллины;
- Золотистый стафилококк – «Цефазолин», «Амоксициллин + клавулановая кислота», «Оксациллин»;
- Синегнойная палочка – сочетание аминогликозидов с цефалоспоринами 3–4 поколений.
Вспомогательные меры
Помимо антибиотиков, в лечении внутрибольничной пневмонии большое значение имеет еще целый комплекс мер. Это в первую очередь:
- санация дыхательных путей (лечебная бронхоскопия, ингаляции, трахеальная аспирация);
- увеличение двигательного режима больного (частая смена положения, присаживания в постели, вибрационный и перкуссионный массаж);
- по возможности – дыхательные упражнения и лечебная физкультура).

Ингаляции для лечения пневмонии
Для улучшения выведения мокроты применяются муколитики и отхаркивающие средства. При высокой температуре – жаропонижающие. При наличии тяжелых септических проявлений больным внутривенно вводят иммуноглобулины.
Чтобы избежать тромбозов глубоких вен, пациентам назначают антитромботические препараты:
- «Гепарин»;
- «Клексан»;
- «Фраксипарин».
Рекомендовано ношение компрессионного белья (или бинтование ног эластичным бинтом).
Для предотвращения стрессовых язв желудка применяют:
- ингибиторы протонной помпы («Омепразол», «Лансопразол»);
- Н2-блокаторы («Ранитидин»);
- гастропротекторы («Сукралфат»).
При тяжелых формах заболевания (с отсутствием самостоятельного дыхания или при его патологических типах, с коматозным состоянием) используют искусственную вентиляцию легких.
Профилактика нозокомиальной пневмонии
Чтобы минимизировать риск заболевания нозокомиальной пневмонией, важно соблюдать следующие правила:
Ограничить количество бронхоскопических исследований и использование аппарата ИВЛ
- Необходимо строго следовать всем санитарно-гигиеническим нормам.
- Медицинский персонал должен тщательно обрабатывать руки перед любыми манипуляциями с инструментами, материалом и с самим пациентом.
- Ограничить количество бронхоскопических исследований и использование аппарата ИВЛ.
- Стимулировать глубокое дыхание и откашливание в послеоперационный период, а также двигательную активность пациента.
- Предотвращать попадание содержимого желудка в дыхательные пути (у пациентов на ИВЛ нужно на 45° приподнимать область головы).
- Тщательно проводить больному туалет ротоглотки.
Регулярно менять средства дезинфекции, применяемые для санитарной обработки в отделении.
Видео по теме: Нозокомиальная пневмония в ОИТ
Источник


