Рентгенологическая картина при крупозной пневмонии

Пневмонии
Пневмония — инфекционное заболевание, характеризующееся воспалением легочной паренхимы и накоплением экссудата в просвете альвеол. В пораженном участке легкого развивается уплотнение (инфильтрат), в случае благоприятного исхода восстанавливается нормальная структура легочной ткани. Основными возбудителями острых пневмоний являются прежде всего пневмококк, а также грамположительные кокки (золотистый стафилококк, В-гемолитический стрептококк), смешанная аэробная флора, грамотрицательные бактерии (кишечная палочка, палочка Пфейффера, протей) и др. Острые пневмонии могут быть вызваны вирусами (в частности, гриппа, респираторным синцитиальным вирусом), микоплазмами, грибами, риккетсиями, хламидиями. Возможно сочетание нескольких возбудителей, например вирусов и бактерий. Пути проникновения возбудителей в легкие различны: вдыхание из окружающего воздуха и аспирация носоглоточного содержимого, гематогенное распространение, травма грудной клетки или другое экзогенное повреждение легочной ткани (например, при бронхоскопии). После попадания в легкие на микроорганизмы действует комплекс защитных реакций, обеспечивающий их удаление. Пневмония развивается при наличии нарушений в системе легочной защиты или у ослабленных пациентов: стариков, алкоголиков, больных с сопутствующими болезнями сердца, легких, почек, иммунодефицитами, после переохлаждения и т. д.
Крупозная (долевая) пневмония характеризуется поражением доли или нескольких долей легкого и вовлечением в процесс плевры.
Этиология и патогенез
Наиболее часто (до 90 % случаев) крупозную пневмонию вызывают пневмококки всех типов; значительно реже — клебсиелла, стафилококк, стрептококк. Мужчины болеют в 1,5 раза чаще, чем женщины. В основе заболевания лежит гиперергическая реакция на пневмококки, которые присутствуют в носоглотке у 10-60 % здоровых людей. Для развития крупозной пневмонии необходимы предрасполагающие факторы, например, изменения в системе легочной защиты, а также переохлаждение, хронические заболевания легких, сердца, опухоли, грипп и т.д.
Заболевание проходит ряд стадий. В стадию прилива (1-3-й день болезни) экссудат, содержащий пневмококки и большое количество фибрина, заполняет альвеолы, распространяясь по всей доле вплоть до листков висцеральной плевры, которые и служат анатомическим барьером, для его дальнейшего продвижения. Отечная жидкость может попадать в бронхи, захватывая соседние доли легкого. Вовлечение в процесс плевры приводит к развитию плеврита. Стадия уплотнения разделяется на две фазы: 1) красного опеченения (4-5-й дни болезни) — альвеолы заполняются фибринозным выпотом, содержащим большое количество эритроцитов и нейтрофилов, последние фагоцитируют пневмококки или другие бактерии, предотвращая дальнейшее распространение инфекции; 2) серого опеченения (6-7-й дни болезни) — в уплотненном легком содержатся в основном лейкоциты. Процесс фагоцитоза завершается. Во время стядии разрешения мигрирующие в альвеолы макрофаги удаляют остатки бактерий, фибрина, нейтрофилов и т.д., что в сочетании с отделением альвеолярного содержимого при кашле приводит к исчезновению экссудата и восстановлению нормальной анатомической структуры легкого.
Клиника
Обычно заболевание начинается внезапно с сильного озноба, лихорадки, кашля, болей в грудной клетке, нередко после простудного заболевания. Озноб, длящийся несколько часов и сменяющийся жаром, больные переносят крайне тяжело, повторные ознобы свидетельствуют о развитии осложнений. Лихорадка высокая — от 39,5° до 40С постоянного характера, сопровождается миалгиями, недомоганием, слабостью. Нередко наблюдаются головная боль, беспокойство бессонница, бред. Мокрота вначале скудная, пенистая, беловатая, затем становится ржавой в результате примеси крови, поздней мутнеет от обилия лейкоцитов и фибрина. Ко времени разрешения пневмонии мокрота делается более жидкой и обильной, содержит мало лейкоцитов и эритроцитов. Боль в грудной клетке может быть очень интенсивной, колюще-режущего характера, локализуется над пораженной долей легкого и резко усиливается при глубоком дыхании, кашле, надавливании на грудную клетку. Пациент нередко лежит на больном боку, чтобы уменьшить экскурсию ребер над областью плеврита. Боль уменьшается также при сдавлении грудной клетки рукой или компрессом, разъединении листков плевры выпотом. Боль может иррадиировать в плечо или верхнюю область живота, в зависимости от локализации пораженного участка.
При осмотре нередко обнаруживают герпетические высыпания на губах «теплый» цианоз, увеличение частоты дыхания до 25 40 и даже 50 в минуту. Дыхание поверхностное, в акте дыхания участвуют дополнительные дыхательные мышцы. Грудная клетка на пораженной стороне отстает при дыхании, голосовое дрожание усилено, при перкуссии отмечается притупление перкуторного звука, во время стадии прилива — притупление с тимпаническим оттенком. В стадию прилива над пораженной стороной на фоне ослабленного дыхания выслушивается крепитация (crepitatio indux). В стадию уплотнения дыхание над пораженным легким становится бронхиальным, могут выслушиваться сухие хрипы, обусловленные сопутствующим бронхитом. С пораженной стороны усилена бронхофония. В стадию разрешения вновь появляется крепитация (crepitatio redux), дыхание становится жестким, а затем и везикулярным. В этот период могут выслушиваться влажные звонкие мелкопузырчатые хрипы. Вовлечение в процесс плевры сопровождается шумом трения плевры, при наличии выпота наблюдается ослабление или исчезновение дыхания. Пульс частый, в тяжелых случаях может развиться недостаточность кровообращения (острое легочное сердце). На аорте может выслушиваться систолический шум, обусловленный высоким ударным объемом сердца. В первые дни заболевания могут наблюдаться тошнота и рвота. Лихорадка сохраняется около недели и критически снижается на 5-9-й день. В это время больные жалуются на резкую слабость, изнуряющий пот, сердцебиение. После снижения температуры тела одышка, частота сердечных сокращений уменьшаются, улучшается сон. Применение антибиотиков резко изменило течение крупозной пневмонии. Описанная выше классическая ее форма с 7-10-дневной лихорадкой в настоящее время уступила место абортивным формам с более легким и быстрым течением, характерным для очаговой пневмонии.
Диагноз
Рентгенологически при крупозной пневмонии выявляют интенсивное гомогенное затемнение, занимающее долю или целое легкое. В результате лечения эти изменения исчезают, в некоторых случаях рентгенологическая динамика отстает от клинической на несколько недель. Лейкоцитоз крови может достигать 15-30109/л, в лейкоцитарной формуле преобладают нейтрофилы, в том числе незрелые формы, в которых обнаруживают токсическую зернистость. В тяжелых случаях возможна лейкопения, свидетельствующая о более серьезном прогнозе. СОЭ увеличена. При исследовании газового состава крови выявляют гипоксемию с гиперкапнией и респираторный алкалоз. В мокроте много белка, фибрина, эритроцитов, лейкоцитов, при окраске мазков мокроты по Граму можно обнаружить пневмококки.
При очаговой пневмонии (бронхопневмония) инфекционный воспалительный процесс локализуется в бронхах и окружающей паренхиме, захватывая от одного до нескольких сегментов легких. Бронхопневмония чаще возникает у больных, страдающих бронхоэктазами или хроническим бронхитом, а также пациентов с заболеваниями сердца, сахарным диабетом, опухолями. Наиболее частыми причинами бронхопневмонии являются золотистый стафилококк, палочка Пфейффера, пневмококк.
Клиника
Болезнь обычно начинается постепенно, нередко на фоне гриппа или простуды, — повышается температура тела до 38-38,5°С, появляются одышка, слабость, кашель с небольшим количеством слизистой или слизисто-гнойной мокроты. Лихорадка обычно кратковременная, имеет неправильный характер. Крайне редко больных беспокоят боли в грудной клетке, возникающие, как правило, при поверхностном расположении очага пневмонии и развитии плеврита. При физическом исследовании грудной клетки обнаруживают признаки легочного уплотнения (усиление голосового дрожания, притупление перкуторного звука, жесткое дыхание) и звонкие мелкопузырчатые Влажные хрипы, однако они могут отсутствовать при малых размерах или центральном расположении очага поражения. Наличие сухих хрипов — признак сопутствующего бронхита. Изменения со стороны сердечно-сосудистой и других систем обычно не выражены. При правильном подборе антибактериальных препаратов температура тела нормализуется на 3-5-е сутки лечения, вслед за этим исчезают и рентгенологические изменения. Возможно и затяжное течение пневмонии, особенно при неадекватном лечении (неправильно подобранном антибактериальном препарате или малых его дозах). Нередко затяжное течение бронхопневмонии объясняется наличием других хронических заболеваний, изменением свойств возбудителя и реактивности организма.
Диагноз
Рентгенологическое исследование выявляет гомогенное затемнение, соответствующее по размеру одному или нескольким сегментам легких, изредка обнаруживает несколько очагов воспаления. Воспалительный процесс чаще локализуется в нижних отделах легких. В крови отмечают умеренный лейкоцитоз, палочкоядерный сдвиг лейкоцитарной формулы, увеличение СОЭ, при вирусных инфекциях иногда лейкопению. Мокрота слизистая или слизисто-гнойная; для определения природы возбудителя мазки мокроты окрашивают по Граму.
Источник
Пневмония – это серьезное заболевание легких. Одной из ее разновидностей является крупозная пневмония, при которой воспалительный процесс распространяется на целую долю легкого или на оба органа. Заболевание может привести к тяжелым последствиям и летальному исходу. При появлении первых симптомов пневмонии необходимо обратиться к терапевту. Врач проведет осмотр и назначит исследования для выявления заболевания. Ключевым методом диагностики пневмоний является рентгенологическое исследование. Оно покажет локализацию и масштабы воспаления. При диагностике в Юсуповской больнице используют высокоточную аппаратуру, с помощью которой диагноз устанавливается максимально достоверно. Это важно, поскольку на основании диагноза терапевт или пульмонолог назначают лечение.

Как выглядит воспаление легких на рентгеновском снимке
При подозрении на пневмонию врач назначает рентгенологическое исследование, которое покажет состояние легких. На снимке будут видны очаги воспаления и объем поражения тканей. Рентгенологическое исследование позволяет дифференцировать заболевание, определить его тип и тяжесть.
Воспалительный процесс в легких определяют как затемненные участки или тени с неровными контурами и неоднородной структурой. Визуально на рентгеновском снимке они будут видны как светлые пятна, потому что рентгенограмма – это негатив изображения. Очаги пневмонии характеризуют в зависимости от размеров:
- около 3 мм – мелкоочаговая пневмония,
- 4-7 мм – среднеочаговая;
- 8-12 мм – крупноочаговая;
- более 12 мм – фокусная.
Если поражения видны в пределах одного сегмента, говорят о распространенной пневмонии. При поражении нескольких сегментов или долей диагностируют субтотальную пневмонию. Тотальная пневмония предполагает поражение всего легкого или обоих органов.
Для пневмонии характерно увеличение размеров корня легкого со стороны поражения. В области воспаления легочной и бронхиальный сосудистый рисунок усилен и деформирован.
В описании полученного снимка рентгенолог указывает количество очагов, их размеры и локализацию, описание структуры теней и легочного рисунка. Различают низкую, среднюю и высокую интенсивность теней. Повышение интенсивности указывает на снижение воздушности легочной ткани. При изучении рентгенограммы врач учитывает, что изменения, которые видны на снимке, отстают по времени от клинических проявлений.
Для диагностики пневмонии в Юсуповской больнице используют современную технику, которая позволяет наиболее точно определять состояние пациента. Специалисты оценивают полученные данные и назначают наиболее приемлемое в данной ситуации лечение.
Крупозная пневмония: фото рентгенограммы
Крупозная пневмония характеризуется как большое затемнение средней интенсивности. Тень охватывает одну или несколько легочных долей. Заболевание относится к крайне тяжелым и требует срочного лечения. Нельзя откладывать визит к врачу при проявлениях пневмонии. Воспалительный процесс развивается достаточно быстро, что влечет за собой большие объемы поражения тканей.
На фото представлена рентгенограмма крупозной пневмонии:
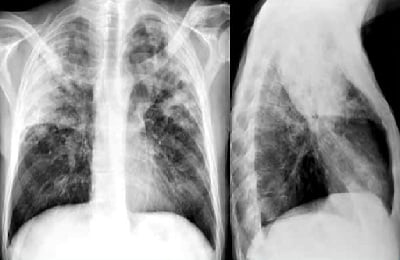
Диагноз «крупозная пневмония» устанавливается, если на снимке присутствуют следующие признаки:
- тотальная деформация легочного рисунка;
- субтотальные или тотальные затемнения на одном или обоих легких;
- затемнение реберно-диафрагмальных синусов (при вовлечении в воспалительный процесс плевры, что при крупозной пневмонии происходит практически всегда);
- изменение корней легких.
Для выявления крупозной пневмонии можно использовать только фронтальный снимок. Однако для получения полной картины развития поражения рентгенограмму делают в двух проекциях. С помощью боковой рентгенограммы можно оценить количество пораженных сегментов легкого.
Лечение воспаления легких
Крупозная пневмония требует обязательного стационарного лечения. Нередко пациенты с острой крупозной пневмонией попадают в реанимационное отделение, где врачи стабилизируют их состояние. В связи с высокой токсичностью заболевания требуется инфузионная терапия, нормализации работы всех органов и систем, улучшение обмена веществ. Также выполняется искусственная вентиляция легких. Во время терапии крупозной пневмонии проводят обязательный постоянный контроль газов крови (кислород и углекислый газ) до стабильного улучшения этих показателей.
Терапия крупозной пневмонии будет зависеть от вида возбудителя. При бактериальной инфекции используют антибиотики, для лечения пневмонии вирусной природы – противовирусные препараты. Также препараты могут применять в комплексе. Основной медикамент назначается курсом от 7 дней. Окончание срока медикаментозной терапии определяет лечащий врач на основании результатов лечения.
Дополнительно к основной терапии назначают муколитики для разжижения мокроты и отхаркивающие средства. Данные препараты облегчают вывод мокроты из легких. Для снижения температуры тела используют жаропонижающие препараты. Поддержка защитных сил организма проводится иммуностимуляторами и витаминными комплексами.
Необходимо помнить, что крупозная пневмония очень опасна и приводит к гибели больного. Несвоевременное обращение за медицинской помощью и безответственное отношение к своему здоровью будут иметь плачевный результат.
Обращаясь в Юсуповскую больницу, пациенты всегда получают квалифицированную помощь опытных специалистов. В клинике терапии Юсуповской больницы терапевты и пульмонологи выполняют успешное лечение заболевания и минимизируют риски развития осложнений и тяжелых последствий. Врачи Юсуповской больницы используют в своей работе только эффективные методы доказательной медицины, которые показали свою результативность исследованиями и практикой. Это позволяет браться за самые сложные случаи и получать максимальный результат.
Записаться на прием к терапевту или пульмонологу, получить консультацию других специалистов можно по телефону.
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- «Болезни органов дыхания». Руководство под ред. акад. РАМН, проф. Н.Р.Палеева. М., Медицина, 2000г.
- Дыхательная недостаточность и хроническая обструктивная болезнь легких. Под ред. В.А.Игнатьева и А.Н.Кокосова, 2006г., 248с.
- Илькович М.М. и др. Диагностика заболеваний и состояний, осложняющихся развитием спонтанного пневмоторакса, 2004г.
Наши специалисты

Доктор медицинских наук, профессор, врач высшей квалификационной категории
.jpeg)
Врач-терапевт, гастроэнтеролог, кандидат медицинских наук. Заместитель генерального директора по медицинской части.

Врач-эндоскопист
Цены на диагностику крупозной пневмонии
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
Источник
Реферат
на тему: «Крупозная пневмония: осложнения, диагноз, рентгенологическая картина и прогноз»
Осложнения
До широкого внедрения антибиотиков и сульфаниламидов в практику лечения наиболее частыми осложнениями крупозной пневмонии были гнойный плеврит,эмпиема плевры, нагноительные процессы в легких (абсцесс, гангрена). В результате химиотерапии указанные осложнения стали наблюдаться реже.
Сухой фибринозный плеврит наблюдается при крупозной пневмонии, как правило, и может рассматриваться как обычное проявление болезни. Редко (до применения антибиотиков в 6—8%) крупозная пневмония осложняется экссудативным плевритом, обнаруживаемым притуплением перкуторного звука (бедренный тон) в области выпота, ослаблением дыхательных шумов и голосового дрожания, а при значительном экссудате — смещением средостения, исчезновением пространства Траубе. Экссудат при этом чаще серозный, но иногда встречаются и гнойные послепневмонические плевриты. При развитии экссудативного плеврита лихорадка утрачивает свою правильность, в обычные сроки не наступает снижения температуры, а иногда (при гнойном плеврите) она приобретает перемежающийся характер.
Нагноение в легких при крупозной пневмонии может быть связано с гиперергическим характером воспаления при резком нарушении местного кровообращения. Образование метапневмонических абсцессов в одних случаях может быть вызвано пневмококком, который обусловил развитие крупозной пневмонии. В других случаях абсцедирование связано с вторичным инфицированием пораженной ткани в основном стрепто- или стафилококками.
Гангрена легкого как осложнение крупозной пневмонии развивается на фоне некроза легочной ткани в результате внедрения в нее вторичной инфекции. В. Д. Цинзерлинг полагает, что гангрена развивается в результате активного внедрения в ткани спирохет Венсана и веретенообразных палочек, вызывающих некротизацию тканей. Особенности течения абсцесса и гангрены легкого.
Исход крупозной пневмонии в карнификацию и пневмосклероз развивается при отсутствии обычного разрешения периода опеченения с последующим развитием фиброзной ткани.
До внедрения в практику лечения пневмонии антибиотиков нередко наблюдались карнифицирующие формы крупозной пнвмонии, характеризовавшиеся фибринозным выпотом в альвеолы и бронхиальное дерево с последующей организацией экссудата, в силу чего легкое или его часть приобретали консистенцию селезенки. Физикальное исследование при этом могло наводить на мысль о наличии экссудата в полости плевры, что, однако, не подтверждалось при пункции. Все это дало повод Транше выделить особую форму пневмонии — спленопневмонию. Однако это понятие признавали только французские авторы. В связи с применением для лечения пневмонии антибиотиков и других средств подобные исходы пневмонии бывают редко.
Диагноз и дифференциальный диагноз
Исключительно важно распознать крупозную пневмонию в ранние сроки, т. к. своевременно начатое лечение предохраняет больного от осложнений, укорачивает длительность заболевания и улучшает его исход. При постановке диагноза следует учитывать общее состояние больного, характер начала заболевания (внезапность, озноб, головная боль и т. п.); подъем и тип температурной кривой, наличие кашля, вид мокроты (ржавый оттенок), изменения в легких, определяемые физикальными методами исследования. Такие симптомы, как усиленное голосовое дрожание, притуплённый тимпанический звук при перкуссии, бронхиальное дыхание, крепитация, звонкие влажные хрипы — являются надежными признаками для диагноза. Рентгенологическое исследование легких облегчает диагноз крупозной П. При диагностике следует также учитывать данные лабораторных исследований (мокрота, кровь, моча и др.).
Иногда бывает трудно отличить крупозную пневмонию от долевой казеозной пневмонии, тем более, что в первые дни заболевания туберкулезная палочка в мокроте часто не обнаруживается. Большую помощь для дифференциального диагноза оказывают анамнестические данные, тщательное исследование мокроты: скудность и отсутствие обычной для крупозной пневмонии микрофлоры, обнаружение микобактерий туберкулеза.
Дифференциальный диагноз между крупозной пневмонией и выпотным плевритом основывается на характере верхней границы тупости (линия Дамуазо), наличии при плеврите треугольников Грокко — Раухфуса, Гарленда, заполнении при левостороннем плеврите пространства Траубе, наличии абсолютной тупости, отсутствии голосового дрожания и дыхательных шумов над областью выпота, на смещении средостения в здоровую сторону при массивном экссудате.
Иногда вызывает затруднение дифференциальный диагноз с инфарктом легкого. Наличие чистой крови в мокроте (при крупозной пневмонии мокрота окрашена кровью — ржавый оттенок), поражение легкого, меньшее по объему, клиновидное по форме, не соответствующее границам легкого, свидетельствуют об инфаркте легкого. Н.Молчанов.
Рентгенологическая картина
Рентгенологическое исследование при крупозной пневмонии необходимо для подтверждения клинического диагноза, для уточнения протяженности и локализации воспалительного процесса, а также для наблюдения за его динамикой. Последнее особенно необходимо при современном лечении пневмонии антибиотиками и сульфаниламидными препаратами, при котором терапевтический эффект и видимое клиническое выздоровление в большинстве случаев не отражают истинной обратной эволюциипатологоанатомических изменений. При глубоко залегающем, иногда даже довольно крупном пневмоническом фокусе (центральная пневмония) рентгенологическое определение патологического затемнения приобретает решающее значение.
При крупозной пневмонии могут поражаться несколько легочных долей и даже оба легких одновременно, но чаще поражение ограничивается двумя-тремя сегментами в пределах одной доли, а иногда и одним каким-либо сегментом. Рентгенологические — наблюдения показывают, что сплошное поражение доли легкого имеет место только в 4—8% случаев (Г. А. Зедгенидзе, В. И. Соболев). Рентгенологическая картина крупозной пневмонии динамична и зависит от стадии патологического процесса. В первые часы заболевания и особенно к концу первых суток наблюдается усиление легочного (сосудистого) рисунка как за счет гиперемии, так и в связи с нарастающим периваскулярным отеком легочной ткани. Тени сосудистых стволов становятся шире, как бы увеличивается количество сосудистых теней; контуры крупных сосудистых теней нечетки и размыты. Эти изменения прослеживаются на всем протяжении обоих легочных полей, но наиболее выражены в пределах пораженной доли. К концу первых суток заболевания разница изменений легочного рисунка в районе пораженной доли и в остальных легочных долях становится особенно заметной. Одновременно на больной стороне наблюдается расширение тени корня легкого, повышение ее плотности и постепенное стирание структуры — гомогенность тени корня. Эти изменения возникают как в связи с гиперемией, так и из-за отечного пропитывания межуточной ткани корня легкого; определенную роль может играть также острая воспалительная гиперплазия лимф, узлов, а в дальнейшем воспалительная инфильтрация прикорневой легочной паренхимы. Характерным функциональным рентгенологическим признаком заболевания уже в этот период является торможение дыхательных экскурсий диафрагмы и ребер на больной стороне.
Более выраженные патологические изменения в рентгенологической картине наступают при переходе процесса во вторую и третью стадии заболевания. В некоторых случаях уже к концу первых суток от начала болезни на фоне резко измененного легочного рисунка в пораженной доле начинают выявляться первые очаги воспалительной инфильтрации легочной паренхимы в виде нежных фокусов затемнения, локализующихся первоначально в прикорневой зоне. Появление этих очагов, сначала едва заметных, связано с проникновением серозно-фибринозного экссудата в альвеолы с последующей все более нарастающей воспалительной клеточной инфильтрацией легочной паренхимы. Быстро, иногда на протяжении нескольких часов, очаги затемнения увеличиваются, становятся интенсивнее и сливаются между собой, образуя общее нарастающее в интенсивности затемнение пораженной доли. По В. X. Чирей-кину и З. С. Декуссару (данные относятся к периоду, когда лечение антибиотиками и сульфаниламидными препаратами еще не проводилось), сплошное и интенсивное затемнение пораженной доли (или части ее), соответствующее стадиям опеченения, достигает своего максимума обычно на 3—5-й день заболевания. Т. к. опеченение в том или ином участке граничит с краевыми частями доли и, следовательно, с междолевой щелью, то по крайней мере один из контуров пневмонического затемнения имеет вид четкой линии, располагающейся по ходу одной из междолевых щелей. В отличие от ателектаза, при котором междолевая граница патологической тени имеет вид вогнутой линии, при крупозной пневмонии линия междолевой границы часто образует выпуклость в сторону соседней доли. Затемнение, соответствующее стадии опеченения, довольно интенсивно, хотя на его фоне ясно видны тени ребер. На фоне патологической тени обычно прослеживаются светлые полоски просветов бронхов. Иногда удается отметить тонкую теневую полоску, соответствующую уплотненной междолевой плевре. Описанная рентгенологическая картина типична как для стадии красного, так и серого опеченения и сохраняется, по данным большинства авторов, до 9—12-го дня заболевания. При рентгенологическом исследовании в стадии разрешения отмечается постепенное исчезновение гомогенного затемнения и медленное восстановление прозрачности пораженной легочной ткани. Патологическая тень, теряя свою гомогенность, расчленяется сначала на крупные, а затем на все более мелкие участки очаговых затемнений. Постепенно эти затемнения исчезают, и на их месте все более выявляется размытый и нечеткий, вначале пятнистотяжистый, а затем только тяжистый легочный рисунок. Процесс разрешения обычно также начинается от области, прилежащей к корню легкого, и медленно распространяется к периферическим частям пораженной доли. Тень корня, все еще расширенная и более плотная, чем в норме, постепенно изолируется от внутридолевого патологического затемнения. Объем пораженной доли уменьшается, и линия междолевой границы затемнения может становиться вогнутой.
Источник


