Рентгенологическое исследование при пневмонии у детей
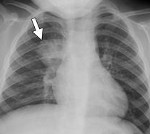
Пневмония на рентгене отличается в зависимости от ее вида. Сравнивая снимки, врач не только назначит или скорректирует терапию, но и проконтролирует развитие болезни и сможет убедиться в эффективности лечения.
Эффективность метода диагностики
Эффективность рентгена легких при подозрении на пневмонические заболевания определяется своевременностью назначения такого исследования. Между тем при начилии клинических симптомов, только рентгеновский снимок может показывать признаки, характерные для пневмонии. Другого способа, который смог бы выявлять это заболевание, на сегодняшний день не существует.
Если же рентгенография назначается при хрипах, но с нормальными клиническими анализами, снимок может быть неинформативен.
Показания к назначению рентгена
Основные показания для проведения первичной рентгенологии:
- повышенная температура, лихорадка, озноб;
- кашель;
- обильная мокрота;
- тяжёлое дыхание, одышка;
- герпес на щеках, вокруг носа;
- высокий показатель лейкоцитов на общем анализе крови;
- возможные воспалительные процессы органов дыхания.
У детей показания немного отличаются, поскольку воспаление начинается быстро и протекает в острой форме. Это обосновывается небольшими размерами лёгких, слабым иммунитетом. Возможно отсутствие кашля, температуры – в таких случаях рекомендуют обращать внимание на дыхание ребёнка, наличие свистов и одышки.
Показания для проведения повторного рентгена:
- при диагностике крупозной и очаговой пневмонии рентген назначают повторно, чтобы определить темп развития сомнительных потемнений лёгких;
- чтобы убедиться в отсутствии остаточных явлений после болезни.
Противопоказания
Не существует определённых противопоказаний для контроля развития заболевания с помощью рентгена. Назначают обследование даже при беременности, если врач подозревает пневмонию. В таких случаях женщине обеспечивают максимально возможную защиту от излучения, используя свинцовый фартук, а также сокращая время нахождения в аппарате или общее количество снимков.
О том, как диагностировать пневмонию и контролировать развитие заболевания можно посмотреть на видео от автора «Здоровьесберегающий канал».
Расшифровка результатов снимка по видам пневмонии
После получения рентгенограммы выдают заключение, которое расшифровывает лечащий врач.
Оценивают видимые на рентгеновском снимке тени:
- количество;
- форму;
- область распространения;
- положение.
Белые участки на негативном изображении рентгеновского снимка – это локализация воспалений.
Затемнения делят на следующие виды:
- мелкие (до 2 мм);
- средние (от 3 до 7 мм);
- крупные (около 10 мм);
- фокусные (больше 12 мм, могут распространяться на все лёгкое).
Кроме того, затемнения бывают разной интенсивности – чем темнее цвет, тем меньше пневматизация данной области:
- темнее костей – слабое воспаление;
- совпадает по цвету с костными тканями – средняя степень;
- светлая область – высокий уровень.
По степени поражения воспаления подразделяют на два вида:
- одностороннюю, которая поражает 1 лёгкое;
- двустороннюю, затрагивающую оба лёгких.
Очаговая пневмония
Очаговый вид или бронхопневмония – поражает малую часть лёгкого, образуя очаг воспаления. Тень на снимках средней или низкой интенсивности, размером около 1,5 см. Очагов может быть несколько, их количество растёт при отсутствии терапии, затрагивая области сверху и снизу. Границы очагов размыты, не имеют чёткого края.
Рентген может не показать очаговое воспаления лёгких, так как начальные стадии могут характеризоваться слабым потемнением.
Рентгенологи предполагают заболевание по следующим проявлениям:
- обнаружено изменение образа лёгких на небольшом участке;
- увеличивается размер корня лёгкого;
- появляются патологические нечёткие тени на некоторых областях тканей.
Для интерстициального типа пневмоцистоза характерны такие описания, как:
- уплотнения клетчатки бронхов;
- перилобулярные тени;
- расширение сосудистого пучка бронхов;
- прикорневые уплотнения похожи на расширения корней лёгких.
Крупозная пневмония
Крупозный или долевой вид пневмонии характеризуется большими потемнениями средней интенсивности, поражающими одну или обе доли лёгких.
Выделяют следующие признаки, видимые при расшифровке снимков:
- тени на одной или двух сторонах;
- смещение пространства среднего отдела грудной клетки к области воспаления;
- сильная деформация рисунка лёгких;
- заполнение лёгочного пространства жидкостью;
- изменение куполов диафрагмы;
- расширенные корни лёгких.
Для точной диагностики крупозного воспаления проводят прямую и боковую рентгенографию для оценки тяжести поражения лёгочных долей.
Казеозная пневмония
Казеозная пневмония развивается под влиянием туберкулёзной инфекции.
Эта форма заболевания характеризуется:
- наличием участков инфильтрации (уплотнения);
- образованием полостей;
- появлением неровных пустот.
Это позволяет дать точное определение диагнозу, уточнить тип пневмоцисты.
Признаки в начале заболевания
Для начальной стадии пневмонии характерны такие признаки:
- повышение интенсивности и четкости легочного рисунка;
- легкое затемнение легочных полей в области локализации патологических изменений;
- увеличение площади корня легкого с одновременной потерей его структурности.
Вследствие увеличения кровенаполнения легких снимок грудной клетки, на первой стадии болезни, напоминает решетку (сотовое легкое).
Осложнения пневмонии
Осложнениями называют разные формы абсцессов и плевритов, а также перисциссурит, которые проявляются на рентгеновских снимках.
Также при абсцедирующей форме пневмонии на рентгене могут отображаться распады тканей лёгких (они сливаются между собой).
Заметить плеврит на снимке можно:
- по затемнению полей лёгких (за счёт обилия внутренней жидкости);
- по смещению средостения.
Воспаление плевры обозначено чёткими контурами щели между долями, расширенным лёгочным корнем ближе к очагу поражения.
Рентген на стадии излечения
Рентгенологический снимок на стадии излечения характеризуется такими особенностями:
- снижение интенсивности или площади затемнения;
- изменение рисунка легкого в местах наибольшего поражения;
- исчезновение крупных очагов и появление мелких;
- расширенный корень легкого;
- рубцовые образования на легочной ткани;
- отсутствие горизонтального затемнения.
Особенности рентгенодиагностики атипичных пневмоний
Отличительные признаки атипичной формы пневмоцистоза при рентгеноскопии:
- размытые нечёткие тени;
- деформация рисунка сосудов, изменения ветвей бронхов;
- иногда встречаются двусторонние очаговые воспаления;
- затемнения округлой формы.
Видимые изменения на снимке могут быть заметны даже после 4 недель лечения.
Изменения на рентгене лёгких у детей
Детская рентгенография при вирусной или пневмоцистной пневмонии отличается от взрослой. Делать снимок и расшифровывать его необходимо как можно скорее, поскольку даже мелкие воспаления быстро разрастаются, проводя к крупозной форме, затрагивающей оба лёгких.
Рентгенологическая картина у детей выглядит так:
- небольшие, 1-2 мм, локальные потемнения в нижней части лёгких;
- плотные пятна при глубоком воспалении;
- увеличение лимфоузлов средних отделов грудной клетки не отображается на снимке;
- нарушения рисунка после исчезновения теней сохраняются ещё неделю;
- плотные участки воспаления перекрывают лёгочный рисунок.
У детей часто наблюдается вздутие тканей лёгких. Это затрудняет рентгенодиагностику, которая не покажет некоторые разновидности болезни.
Загрузка …
Фотогалерея
На фото видны признаки пневмонии:
- светлые полости;
- размытые контуры воспалительных очагов;
- затемнения за счёт уплотнений.
Видео
Узнать подробнее, как проводят рентген при пневмонии можно из видео канала «Анатомия человека»
Источник
Рентгенограмма грудной клетки до сих пор остаётся «золотым стандартом» диагностики большинства патологий дыхательной системы.
Пневмония не является исключением, признаки патологии несложно обнаружить на снимке. Рентген важен для постановки точного диагноза, а также играет ключевую роль в дифференциальном исследовании. Важно иметь общее представление как выглядит пневмония у взрослых и детей.
Рентген снимок атипичной пневмонии
Атипичная пневмония — собирательный термин, включающий инфекционно-воспалительные поражения тканей лёгких. Причинами являются нехарактерные возбудители — микоплазма, хламидия, легионелла, вирусы. Воспаление лёгких протекает с повышением температуры, одышкой, общим недомоганием.
Диагностировать патологический процесс можно при помощи рентгена. Так, для микоплазменной формы характерна неоднородная инфильтрация лёгочной ткани, она может определяться слабо или быть среднеинтенсивной.
При легионеллезной, на снимке видно уплотнения (инфильтраты) округлой формы, локализующиеся на поверхности одной доли лёгкого. В ряде случаев наблюдается слияние инфильтратов.
У 25% пациентов одновременно с пневмонией определяется плеврит, с незначительным скоплением секрета в плевральной полости.
 Правосторонняя бронхо- пневмония
Правосторонняя бронхо- пневмония
Практически невозможно отличить пневмонию Legionella от других, основываясь на таком методе обследования. Присутствие легионеллы или хламидии подтверждается серологическим анализом крови.
Отдельное внимание стоит уделить воспалению неинфекционной этиологии. Одна из таких форм — инфаркт-пневмония, развивающаяся на фоне тромба, попавшего из лёгочной артерии в лёгкое. На рентгеновском изображении выступает как очаговое поражение с относительно чётким контуром.
Другой тип неинфекционного воспаления лёгочной ткани — аспирационный. Причиной выступает содержимое пищеварительного тракта, попавшее в дыхательные пути. Этот тип патологии характеризуется многообразием симптомов, которые имитируют различные заболевания лёгких.
Как правило, на снимке однородный очаг, контуры относительно чёткие. С целью контроля лечения аспирационной пневмонии рекомендуется проходить повторный рентген.
Как выглядит заболевание на рентгеновском снимке
Признаки воспаления лёгких на снимке называют «затемнениями», отображаются они белым цветом, поскольку само изображение является негативом.
Пятна и рентген-признаки:
- До 3 мм — мелкоочаговые.
- До 7 мм — среднеочаговые.
- До 12 мм — крупноочаговые.
- От 12 мм и более — фокусные.
Пневмония на снимке, в частности затемнения, характеризуются следующим образом:
- Распространённые. Визуализируют в пределах одного сегмента.
- Субтотальные. Затемнение большей части поля органа или нескольких сегментов.
- Тотальные. Патологический процесс охватывает всю область лёгочной ткани.
 Сильная пневмония слева
Сильная пневмония слева
Дифференциация пневмонии от других патологий лёгких
Важным этапом постановки диагноза остаётся отличие её от других заболеваний лёгких, коронавируса. Так, при бронхите будет отсутствовать затемнение на снимке, вместо этого — усиление лёгочного рисунка.
 Усиление лёгочного рисунка
Усиление лёгочного рисунка
В случае присутствия инородного тела, наблюдается затемнение с чёткими краями, локализующееся в нижней доле лёгкого. Спутать с воспалением типичного характера сложно.
При плеврите, на снимке скопление экссудата в поражённой области. Плеврит выступает в качестве осложнения недолеченной пневмонии.
При пневмотораксе присутствует характерный уровень жидкости. На снимке отображается как просветление, лёгочный рисунок не просматривается.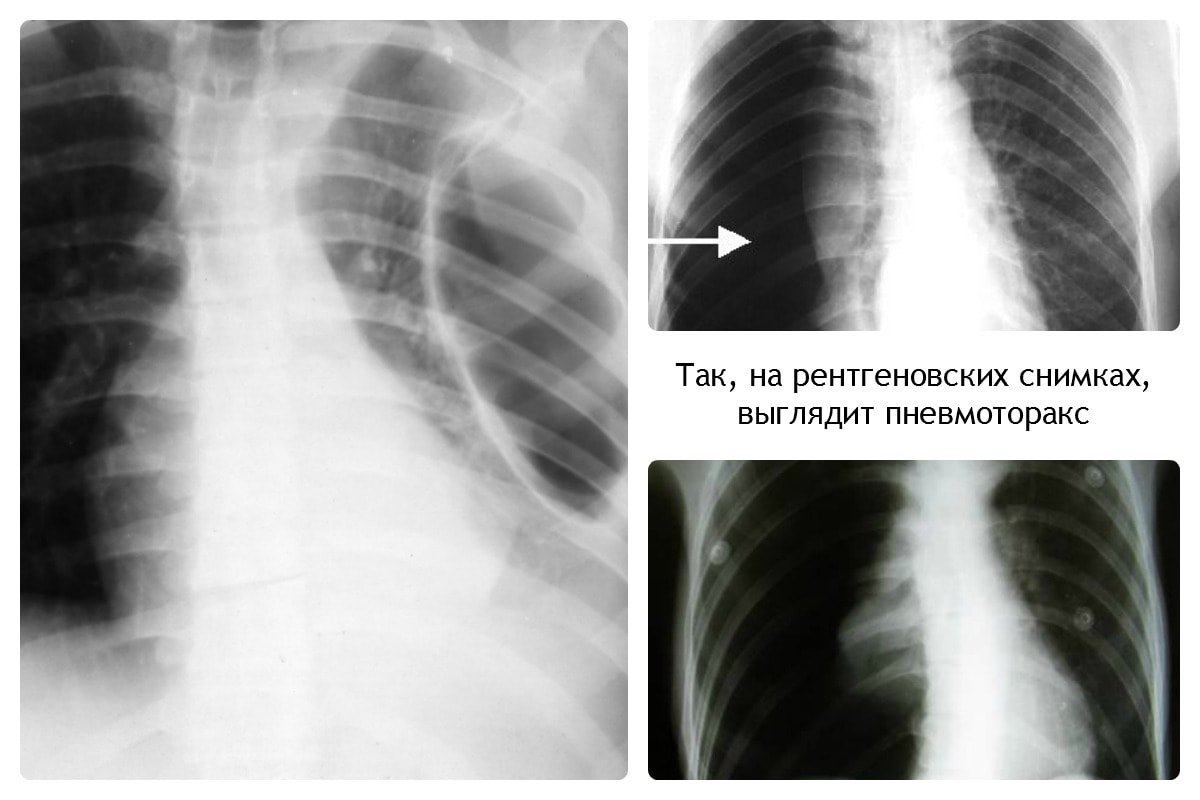
Рентгеновский снимок является основным обследованием, а в случае необходимости назначается компьютерная томография.
Пневмония на детских рентген-снимках
Пневмония на рентгенограмме у пациентов детского возраста не имеет выраженных отличий от взрослых, патология также характеризуется очагами просветления и затемнения. У детей в воспалительный процесс вовлекаются нижние отделы лёгких.
Рентгенография показывает следующее:
- очаговые затемнения диаметром 1-2 мм;
- увеличение внутригрудных лимфоузлов;
- деформация и усиление лёгочно-сосудистого рисунка;
- повышенная плотность затемнения (запущенная патология);
- в области патологического очага изменяется структура и размер лёгочного корня.

Хоть общая картина детского рентгена не различается от взрослого, некоторая разница имеется. Первое — повышенная реактивность функций иммунной системы. Поэтому даже незначительный инфильтрат способен спровоцировать воспалительную реакцию на обеих долях лёгкого.
При постановке диагноза ребёнку можно ошибиться, что связано с небольшим объёмом лёгочной ткани и повышенным присутствием лёгочного рисунка.
Можно ли не проводить рентгенографию при воспалении лёгких? Действительно, диагностика при подозрении на пневмонию не является обязательным исследованием. Но отказ от рентгенограммы не даст врачу установить диагноз, а следовательно — назначить адекватное лечение. Альтернативными методами диагностики являются КТ и МРТ.
Рентгенография при COVID-19. Опыт ГКБ №40 ДЗМ (Коммунарка)(видео)
Источник
Пневмонии
Пневмония — инфекционное заболевание, характеризующееся воспалением легочной паренхимы и накоплением экссудата в просвете альвеол. В пораженном участке легкого развивается уплотнение (инфильтрат), в случае благоприятного исхода восстанавливается нормальная структура легочной ткани. Основными возбудителями острых пневмоний являются прежде всего пневмококк, а также грамположительные кокки (золотистый стафилококк, В-гемолитический стрептококк), смешанная аэробная флора, грамотрицательные бактерии (кишечная палочка, палочка Пфейффера, протей) и др. Острые пневмонии могут быть вызваны вирусами (в частности, гриппа, респираторным синцитиальным вирусом), микоплазмами, грибами, риккетсиями, хламидиями. Возможно сочетание нескольких возбудителей, например вирусов и бактерий. Пути проникновения возбудителей в легкие различны: вдыхание из окружающего воздуха и аспирация носоглоточного содержимого, гематогенное распространение, травма грудной клетки или другое экзогенное повреждение легочной ткани (например, при бронхоскопии). После попадания в легкие на микроорганизмы действует комплекс защитных реакций, обеспечивающий их удаление. Пневмония развивается при наличии нарушений в системе легочной защиты или у ослабленных пациентов: стариков, алкоголиков, больных с сопутствующими болезнями сердца, легких, почек, иммунодефицитами, после переохлаждения и т. д.
Крупозная (долевая) пневмония характеризуется поражением доли или нескольких долей легкого и вовлечением в процесс плевры.
Этиология и патогенез
Наиболее часто (до 90 % случаев) крупозную пневмонию вызывают пневмококки всех типов; значительно реже — клебсиелла, стафилококк, стрептококк. Мужчины болеют в 1,5 раза чаще, чем женщины. В основе заболевания лежит гиперергическая реакция на пневмококки, которые присутствуют в носоглотке у 10-60 % здоровых людей. Для развития крупозной пневмонии необходимы предрасполагающие факторы, например, изменения в системе легочной защиты, а также переохлаждение, хронические заболевания легких, сердца, опухоли, грипп и т.д.
Заболевание проходит ряд стадий. В стадию прилива (1-3-й день болезни) экссудат, содержащий пневмококки и большое количество фибрина, заполняет альвеолы, распространяясь по всей доле вплоть до листков висцеральной плевры, которые и служат анатомическим барьером, для его дальнейшего продвижения. Отечная жидкость может попадать в бронхи, захватывая соседние доли легкого. Вовлечение в процесс плевры приводит к развитию плеврита. Стадия уплотнения разделяется на две фазы: 1) красного опеченения (4-5-й дни болезни) — альвеолы заполняются фибринозным выпотом, содержащим большое количество эритроцитов и нейтрофилов, последние фагоцитируют пневмококки или другие бактерии, предотвращая дальнейшее распространение инфекции; 2) серого опеченения (6-7-й дни болезни) — в уплотненном легком содержатся в основном лейкоциты. Процесс фагоцитоза завершается. Во время стядии разрешения мигрирующие в альвеолы макрофаги удаляют остатки бактерий, фибрина, нейтрофилов и т.д., что в сочетании с отделением альвеолярного содержимого при кашле приводит к исчезновению экссудата и восстановлению нормальной анатомической структуры легкого.
Клиника
Обычно заболевание начинается внезапно с сильного озноба, лихорадки, кашля, болей в грудной клетке, нередко после простудного заболевания. Озноб, длящийся несколько часов и сменяющийся жаром, больные переносят крайне тяжело, повторные ознобы свидетельствуют о развитии осложнений. Лихорадка высокая — от 39,5° до 40С постоянного характера, сопровождается миалгиями, недомоганием, слабостью. Нередко наблюдаются головная боль, беспокойство бессонница, бред. Мокрота вначале скудная, пенистая, беловатая, затем становится ржавой в результате примеси крови, поздней мутнеет от обилия лейкоцитов и фибрина. Ко времени разрешения пневмонии мокрота делается более жидкой и обильной, содержит мало лейкоцитов и эритроцитов. Боль в грудной клетке может быть очень интенсивной, колюще-режущего характера, локализуется над пораженной долей легкого и резко усиливается при глубоком дыхании, кашле, надавливании на грудную клетку. Пациент нередко лежит на больном боку, чтобы уменьшить экскурсию ребер над областью плеврита. Боль уменьшается также при сдавлении грудной клетки рукой или компрессом, разъединении листков плевры выпотом. Боль может иррадиировать в плечо или верхнюю область живота, в зависимости от локализации пораженного участка.
При осмотре нередко обнаруживают герпетические высыпания на губах «теплый» цианоз, увеличение частоты дыхания до 25 40 и даже 50 в минуту. Дыхание поверхностное, в акте дыхания участвуют дополнительные дыхательные мышцы. Грудная клетка на пораженной стороне отстает при дыхании, голосовое дрожание усилено, при перкуссии отмечается притупление перкуторного звука, во время стадии прилива — притупление с тимпаническим оттенком. В стадию прилива над пораженной стороной на фоне ослабленного дыхания выслушивается крепитация (crepitatio indux). В стадию уплотнения дыхание над пораженным легким становится бронхиальным, могут выслушиваться сухие хрипы, обусловленные сопутствующим бронхитом. С пораженной стороны усилена бронхофония. В стадию разрешения вновь появляется крепитация (crepitatio redux), дыхание становится жестким, а затем и везикулярным. В этот период могут выслушиваться влажные звонкие мелкопузырчатые хрипы. Вовлечение в процесс плевры сопровождается шумом трения плевры, при наличии выпота наблюдается ослабление или исчезновение дыхания. Пульс частый, в тяжелых случаях может развиться недостаточность кровообращения (острое легочное сердце). На аорте может выслушиваться систолический шум, обусловленный высоким ударным объемом сердца. В первые дни заболевания могут наблюдаться тошнота и рвота. Лихорадка сохраняется около недели и критически снижается на 5-9-й день. В это время больные жалуются на резкую слабость, изнуряющий пот, сердцебиение. После снижения температуры тела одышка, частота сердечных сокращений уменьшаются, улучшается сон. Применение антибиотиков резко изменило течение крупозной пневмонии. Описанная выше классическая ее форма с 7-10-дневной лихорадкой в настоящее время уступила место абортивным формам с более легким и быстрым течением, характерным для очаговой пневмонии.
Диагноз
Рентгенологически при крупозной пневмонии выявляют интенсивное гомогенное затемнение, занимающее долю или целое легкое. В результате лечения эти изменения исчезают, в некоторых случаях рентгенологическая динамика отстает от клинической на несколько недель. Лейкоцитоз крови может достигать 15-30109/л, в лейкоцитарной формуле преобладают нейтрофилы, в том числе незрелые формы, в которых обнаруживают токсическую зернистость. В тяжелых случаях возможна лейкопения, свидетельствующая о более серьезном прогнозе. СОЭ увеличена. При исследовании газового состава крови выявляют гипоксемию с гиперкапнией и респираторный алкалоз. В мокроте много белка, фибрина, эритроцитов, лейкоцитов, при окраске мазков мокроты по Граму можно обнаружить пневмококки.
При очаговой пневмонии (бронхопневмония) инфекционный воспалительный процесс локализуется в бронхах и окружающей паренхиме, захватывая от одного до нескольких сегментов легких. Бронхопневмония чаще возникает у больных, страдающих бронхоэктазами или хроническим бронхитом, а также пациентов с заболеваниями сердца, сахарным диабетом, опухолями. Наиболее частыми причинами бронхопневмонии являются золотистый стафилококк, палочка Пфейффера, пневмококк.
Клиника
Болезнь обычно начинается постепенно, нередко на фоне гриппа или простуды, — повышается температура тела до 38-38,5°С, появляются одышка, слабость, кашель с небольшим количеством слизистой или слизисто-гнойной мокроты. Лихорадка обычно кратковременная, имеет неправильный характер. Крайне редко больных беспокоят боли в грудной клетке, возникающие, как правило, при поверхностном расположении очага пневмонии и развитии плеврита. При физическом исследовании грудной клетки обнаруживают признаки легочного уплотнения (усиление голосового дрожания, притупление перкуторного звука, жесткое дыхание) и звонкие мелкопузырчатые Влажные хрипы, однако они могут отсутствовать при малых размерах или центральном расположении очага поражения. Наличие сухих хрипов — признак сопутствующего бронхита. Изменения со стороны сердечно-сосудистой и других систем обычно не выражены. При правильном подборе антибактериальных препаратов температура тела нормализуется на 3-5-е сутки лечения, вслед за этим исчезают и рентгенологические изменения. Возможно и затяжное течение пневмонии, особенно при неадекватном лечении (неправильно подобранном антибактериальном препарате или малых его дозах). Нередко затяжное течение бронхопневмонии объясняется наличием других хронических заболеваний, изменением свойств возбудителя и реактивности организма.
Диагноз
Рентгенологическое исследование выявляет гомогенное затемнение, соответствующее по размеру одному или нескольким сегментам легких, изредка обнаруживает несколько очагов воспаления. Воспалительный процесс чаще локализуется в нижних отделах легких. В крови отмечают умеренный лейкоцитоз, палочкоядерный сдвиг лейкоцитарной формулы, увеличение СОЭ, при вирусных инфекциях иногда лейкопению. Мокрота слизистая или слизисто-гнойная; для определения природы возбудителя мазки мокроты окрашивают по Граму.
Источник