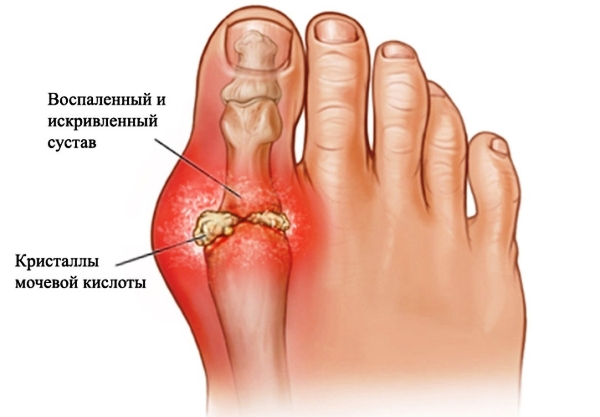
Ревматоидная подагра что можно есть

Подагрический артрит – дегенеративное воспаление суставов, вызванное нарушением обмена веществ, в результате которого мочевая кислота не выводится из организма почками, а ее соли в избытке откладываются в органах и суставных тканях.
В Средние века это заболевание считали «болезнью королей и знати», поскольку те вели малоподвижный образ жизни и в избытке довольствовались горячительными напитками и яствами, в результате чего имели лишний вес и нарушения метаболизма. Сегодня отсутствие физической активности, переедание и злоупотребление алкоголем – доступно больше чем когда-либо, а потому и подагра приобрела более широкое распространение.
Ввиду провоцирующих заболевание суставов факторов, подагрический артрит помимо лечения препаратами требует соблюдения диеты и определенных правил питания.
Цель диетического питания при подагре
Диета является одним из основных методов лечения артрита этого типа. В комплексе с медикаментозными лекарствами, физиопроцедурами и лечебной физкультурой, правильное питание позволяет уменьшить болевой синдром, снять отечность суставов и поддерживать длительный период ремиссии.
Основные задачи диеты при подагрическом артрите:
Регулировка метаболизма пуринов
Мочевую кислоту продуцирует распад пуринов, содержащихся в нашем организме и большинстве продуктов питания. В норме, этот процесс защищает организм от переизбытка холестерина и служит защитным механизмом для кровеносных сосудов. Однако при повышении уровня пуринов в организме увеличивается и уровень мочевой кислоты, в результате чего начинает своё развитие патогенное заболевание тканей суставов.
Нормализация работы почек
Благодаря пуринам мочевая кислота накапливается в организме, а почки отвечают за сбалансированность ее уровня и вывод лишнего из организма. Если диагностировано почечное заболевание, сбивается их функционирование, что ведет к накоплению кислоты и отложению ее солей как в самих почках, так и в других органах и суставах.
Поддержание здорового кислотно-щелочного баланса в моче
Необходимо для вывода мочевой кислоты из организма и предупреждения образования её осадков и кристаллизации солей.
Похудение
Лишние килограммы при подагре являются последствием сбоя обмена веществ и злоупотребления вредной пищей. При соблюдении диеты потеря массы благотворно влияет на нормализацию метаболизма, снижает уровень пуриновых веществ и продукты их распада, а также уменьшает давление на больные суставы и их деформацию.
Основные рекомендации
Диета при подагрическом артрите предполагает сбалансированный рацион, обогащенный полезными веществами и отказ от вредных привычек в еде. Чтобы диета принесла максимум пользы и не причиняли вреда здоровью необходимо соблюдать следующие рекомендации:
- Строгость диетического питания при артрите назначает лечащий врач. Это зависит от стадии и формы заболевания, а также от общего состояния больного. Так, при острых воспалениях правила будут чуть строже, чем в период ремиссии. Однако нарушая диету при подагрическом артрите и игнорируя рекомендации ревматологов – можно свести на нет все терапевтические меры.
- Голодание и резкое похудение – под запретом. Такие крайности не принесут пользы, а наоборот, могут нарушить обмен веществ и усугубить течение болезни или привести к острому рецидиву. Однако в период ремиссии можно устраивать небольшие разгрузочные дни с нежирными йогуртами и фруктами.
- При артрите этого типа рекомендовано обильное потребление жидкости – не менее 2 литров воды в сутки, а также чаи, соки, морсы.
- Суточная норма калорий при диете не должна превышать 2500 ккал, но и не быть меньше 2300 ккал.
- Есть нужно 5–6 раз в день, порциями около 300 граммов. Последний прием пищи должен быть не позднее шести часов вечера.
- Необходимо отказаться от продуктов содержащих высокий уровень пуринов.
- Следует минимизировать количество белка и жиров, напротив, обогатить рацион сложными углеводами.
- Важно контролировать количество соли в продуктах – не больше 8 грамм в день, чтобы избежать задержки жидкости в организме и отечности суставов.
- Поскольку подагра хроническая патология, диету необходимо соблюдать на постоянной основе, не только в период обострения, но и во время ремиссии.
Продукты с избытком пуринов
Для здорового взрослого человека суточная норма пуринов в пище – от 600 до 1 тыс. миллиграмм.
Однако при заболевании подагрой эту норму необходимо уменьшить до 100–150 миллиграмм. Пурины могут быть животного происхождения (мясо, рыба, молочные продукты), а также иметь растительную природу (овощи, фрукты, травы). Все они имеют разный уровень содержания пуринов.
Продукты с высокой концентрацией пуринов:
- красное мясо (жирная свинина, баранина, телятина, оленина);
- мясные бульоны;
- жирная и соленая сельдь, тунец, форель, треска, сардины;
- анчоусы, мидии, морские гребешки, омары, устрицы;
- субпродукты животного происхождения (печень, почки, сердце);
- мясные соусы и маринады;
- рыбные консервы;
- копчености;
- изделия на дрожжах;
- пиво;
- какао;
- зеленый горошек, чечевица, фасоль;
- шпинат, цветная капуста, спаржа;
- грибы.
Чтобы избежать высокой концентрации пуринов важно изменить некоторые привычки в готовке:
- В приготовлении мяса, следует отказаться от использования бульонов и сливать воду после приготовления.
- Бобовые перед употреблением нужно отваривать, если употреблять в сыром виде, это может привести к обострению симптомов.
- При острой форме обострения стоит отказаться от супов, с пуриносодержащими овощами.
Продукты, которые следует исключить
Помимо высокой концентрации пуринов, существует ряд других противопоказаний в диете при артрите, которые способны нарушить метаболизм и спровоцировать развитие подагрического артрита:
Фруктоза
Переработка фруктозы в организме имеет ряд побочных действий, среди которых – выработка мочевой кислоты. Поскольку подагра отличается её высоким содержанием в организме, лишние источники образования совсем нежелательны. Поэтому следует избегать злоупотребления едой и напитками с высоким содержанием фруктозы: бананы, финики, сладкие груши, манго, виноград, изюм, ананасы, личи, а также в продукты с сахарозаменителями, газировки без сахара и пакетированные соки.
Крепкий чай и кофе
При подагрической диете допускается только умеренное употребление напитков с высоким содержанием кофеина. Его употребление в большом количестве ведет к обезвоживанию организма и увеличению уровня кислоты, а также вымывает кальций из организма, что особенно нежелательно при заболевании суставов.
Пасленовые овощи (картофель, томаты, перец, баклажаны)
В 70% случаев заболевания артритом наблюдается повышенная чувствительность к алкалоидам, содержащихся в овощах этого типа. Их употребление с высокой вероятностью приводит к обострению воспалений суставов. Если вы заметили такую реакцию у себя – ограничьте их употребление в пищу.
Соль
Злоупотребление солью ведет к задержке жидкости в организме и отечности суставов. Не следует употреблять соли больше чем положено в суточной норме.
Алкоголь
Диета при артрите и подагре подразумевает отказ от алкогольных напитков. Помимо обезвоживания организма, спиртные напитки значительно усугубляют течение болезни и приводят к развитию острой симптоматики.
Любой фастфуд также необходимо исключить из продуктов питания одним из первых. Высокая калорийность ведет к резкому набору лишнего веса, а трансжиры и простые углеводы нарушают обмен веществ.
Правильный рацион
Правильная диета подразумевает отказ или ограничения употребления в пищу запрещенных продуктов. В списке разрешенных продуктов питания при подагрическом артрите:
- постное белое мясо (не больше нескольких раз в неделю);
- рыба с высоким содержанием кислоты Омега-3;
- молоко и творог с низкой жирностью;
- яйца;
- сыр;
- крупы;
- орехи;
- льняное масло и семена;
- белокочанная капуста, морковь, тыква (не пасленовые овощи);
- яблоки, цитрусовые, авокадо, киви, ягоды (фрукты с низким содержанием фруктозы).
Основоположник диетологии профессор Певзнер разработал ряд диет, применяемых в качестве терапии при различных заболеваниях. Рацион или «стол» №6 включает в себя систему правильного питания для больных подагрой и артритом:
- Меню пестрит сложными углеводами, растительными жирами и белками. Ограничены продукты, обогащенные пуринами, щавелевой кислотой и солью.
- Приемы пищи следует разбить на 4–5 раз в день маленькими порциями.
- Еда должна быть умеренной температуры – запрещено есть холодное или слишком горячее.
- Помимо чая, кофе и компотов, необходимо соблюдать суточный объем обычной или минеральной воды – 1,5-2 литра.
- Майонез и кетчуп следует исключить из рациона.
Рекомендованный рацион на каждый день
Завтрак:
- вареное всмятку яйцо, омлет с молоком или яичница глазунья;
- пшенная, геркулесовая или кукурузная каша;
- творог или кусочек твердого сыра;
- десерт из запеченной тыквы, яблок или морковный пудинг;
- «докторский» хлеб или из ржаной муки;
- напиток из цикория, зеленый чай с медом, лимоном или молоком, молотый кофе с молоком.
Обед:
- овощные супы, вегетарианский борщ, свекольник, щи на воде, окрошка, суп с фрикадельками;
- паровые котлеты, тефтели, запеченная с овощами курица;
- запеченная рыба, рыбные котлеты;
- салат из свежих овощей, огурцы, салат из белокочанной капусты и огурцов, овощи-гриль;
- кисель, компот, морс.
Полдник:
- йогурт;
- фрукты;
- зефир;
- несладкое печенье.
Ужин:
- фаршированный перец или кабачки;
- рисовая или вермишелевая запеканка;
- паровые котлеты, голубцы, рыбные тефтели;
- ячневая или перловая каша;
- овощной салат со сметаной, запеченные овощи, салат из огурцов, винегрет;
- творог, сыр;
- компот, травяной или фруктовый чай.
Низкопуриновая диета при подагрическом артрите суставов №6 по Певзнеру, не только обладает высокой эффективностью в терапии артрита, но и имеет место в профилактике этого заболевания. Особых противопоказаний по ее применению нет, за исключением тяжелого физического труда. В этом случае необходимо, посоветовавшись с врачом, подкорректировать энергетическую ценность рациона.
Позитивная динамика в лечении артрита данного типа при соблюдении правил питания давно доказана ревматологами. Секрет выздоровления и продолжительной ремиссии не только в таблетках, инъекциях, процедурах и прочих лекарственных средствах, но и в соблюдении комплекса диетических рекомендаций. Придерживаясь диеты при подагре, вы не только забудете о таких неприятных симптомах болезни, как боль, воспаление и отек, но и приведете в порядок массу тела, фигуру и здоровье вашей красоты.
Источники:
https://ilive.com.ua/health/dieta-pri-podagricheskom-artrite_111909i88390.html
https://FB.ru/article/154977/dieta-pri-podagre-i-artrite-menyu
https://www.rmj.ru/articles/revmatologiya/Kak_bystro_pomochy_bolynomu_s_podagricheskim_artritom
https://www.kp.ru/putevoditel/zdorove/dieta-pri-podagre/
https://aif.ru/dontknows/1229834
https://cyberleninka.ru/article/n/podagra-koroleva-bolezney-i-bolezn-koroley-10-zapovedey-podagry
https://pozwonocnik.ru/articles/diety/podagra.-profilaktika-i-dieta.
Источник
Изображение из открытого источника.
Мочевая кислота является продуктом распада пуринов, которые содержатся во многих продуктах. В норме — основное количество мочевой кислоты должно выводится с мочой. Если же почки по тем или иным причинам не справляются с ее выведением, она накапливается в организме. На первых этапах высокий уровень мочевой кислоты не вызывает никаких проблем и не имеет ярко выраженных симптомов. Тем не менее со временем это может привести к образованию камней в почках, подагре или почечной недостаточности.
Лечения подагры — длительный и трудоемкий процесс, в котором результат во многом зависит от терпения и дисциплинированности больного. Полностью излечиться от заболевания невозможно, можно только облегчить состояние человека, и снять воспалительный приступ.
Соблюдение диеты и употребление разрешенных продуктов поможет снизить высокий уровень мочевой кислоты в организме. Крайне важно включать в свой рацион продукты, способствующие выведению мочевой кислоты.
Продукты, которые ОСОБО показаны при подагре:
Вишня.
Очень эффективным продуктом, выводящим мочевую кислоту, является вишня. Причем и вишневый сок, и консервированная вишня обладают теми же свойствами.
Рекомендуемая суточная доза вишен составляет около 200 г.
Фото из открытого источника.
Овощи.
Овощи препятствуют накоплению мочевой кислоты в организме. Увеличьте долю овощных и вегетарианских блюд в своем рационе. Овощи богаты клетчаткой, витаминами, минералами и являются низкокалорийными продуктами, что немаловажно, так как ожирение способствует быстрому развитию подагры. Сельдерей считается наиболее эффективным помощником в лечении подагры.
Фото из открытого источника.
Строгое исключение составляют: шпинат, спаржа, горох и цветная капуста. Эти овощи больным подагрой противопоказаны.
Льняное масло.
Употребление льняного масла помогает снизить уровень мочевой кислоты. Рекомендуемая доза — 1 стол.ложка льняного масла в день.
Фото из открытого источника.
Вода.
Людям с повышенным содержанием мочевой кислоты рекомендуется пить до 1,5 л именно чистой воды в день, чтобы помочь своему организму избавиться от избытка мочевой кислоты.
Фото из открытого источника.
ДИЕТА:
Больным подагрой необходимо придерживаться в обычной жизни строгой диеты, цель которой — уменьшить концентрацию солей и мочевой кислоты в организме.
Диета, собственно, состоит в запрете употребления продуктов с повышенными показателями пуринов и щавельной кислоты, ограничении потребления соли. сахара и жиров. Приветствуется потребление молочных продуктов, овощей, фруктов и жидкости. Обработка продуктов разрешается — в сыром виде. вареная, тушеная, запеченная еда, жаренной пищи лучше избегать. Режим питания — 4 раза в день.
Продукты, разрешенные к употреблению:
· Мясо курицы и утки, желательно отварные
· Рыба нежирных сортов -типа трески, минтая — по 200г не чаще 3-ех раз в неделю
· Крупяные блюда
· Молочные продукты
· Яйцо — желательно не более 1 яйца в день
· Растительное масло, отлично показало себя льняное масло
· Хлебобулочные изделия из муки 1-2 сорта
· Вегетарианские, холодные супы. Супы на основе молока
· Овощи в неограниченном количестве (кроме тех, которые запрещены). Овощные салаты, рагу, икра. Особенно рекомендуется сельдерей
· Ягоды, фрукты (кроме запрещённых), сухофрукты. Особенно рекомендуется вишня, яблоки, лимон
· Мед, пастила
· Орехи
· Соусы домашнего приготовления на овощном бульоне, растительном масле, пряности
· Некрепкий зеленый чай, соки, морсы, компоты
Продукты, исключаемые из рациона:
· Мясо красных сортов
· Жирная рыба
· Мясные, рыбные грибные бульоны
· Щавель, шпинат, бобовые, брюссельская капуста
· Мясные субпродукты — колбаса, копчености, консервы
· Икра
· Выдержанные солёные сыры
· Сдобная выпечка
· Дрожжи
· Грибы
· Цветная капуста
· Консервированные соленые продукты
· Копченые продукты
· Соусы на мясном и рыбном бульоне
· Хрен, горчица
· Перец
· Крепкие чай, кофе, какао
· Шоколад
· Малина, клюква
Все разрешённые к употреблению при подагре продукты, нужно обязательно включить в свой рацион. Однако, необходимо помнить, что соблюдение диеты необходимо для профилактики, либо в комплексе с остальными средствами. Для назначения правильного и эффективного комплекса лечения необходимо обратиться к врачу, ни в коем случае не следует заниматься самолечением.
Ознакомьтесь с информацией по этой теме:
ПОДАГРА — болезнь изобилия. Предпосылки возникновения и течение болезни.
Вам также может быть интересно:
Статья. Щелочная вода противостоит раку и еще 10 болезням, разжижает кровь.
Статья. ДИАБЕТ. Самые ранние признаки.
Нарратив. Уровень сахара в крови повышен. 10 признаков.
Статья. ТРОМБ. Какие продукты помогут в разжижении крови и растворят тромбы.
Друзья, если Вам понравилась публикация, пожалуйста, оцените мои старания лайком и поделитесь с друзьями .
Если Вас интересует похожая тематика, — подпишитесь на мой канал.
Нам было интересно вместе? Оставьте свои комментарии, друзья.
Источник
Ревматоидная подагра — это одна из форм расстройства белкового обмена, возникающая, как правило, на последней стадии недуга. Проявляется множественным поражением суставов, иногда симметричным. От воспаления страдают мелкие сочленения (кистей рук и стоп) или колени. Заболевание протекает тяжело, с постоянными рецидивами, и нередко приводит к частичной потере работоспособности или инвалидности.

Основные симптомы ревматоидной подагры
Поскольку ревматоидная форма подагры является текущей стадией болезни, то для нее характерны все признаки позднего системного нарушения:
- внезапное, острое начало недуга;
- сильнейшая боль в первые часы и дни подагрической атаки;
- отек и гиперемия пораженного сочленения;
- повышение общей температуры;
- нарушение сна и раздражительность;
- у 15–20% пациентов развивается приступ почечной колики.
Воспаление коленного сустава проявляется выматывающей, ноющей болью, надолго остающейся после стихания острого приступа.
Характерной особенностью недуга ревматоидного типа является быстрое разрушение тканей хряща, приводящее к деформации костных соединений и потере подвижности. У пациента развивается анкилоз и атрофия близлежащих мышечных тканей.
Дистрофический процесс сопровождается образованием тофусов — подкожных отложений кристаллов уратов. Патологические очаги в виде бугристых шишек возникают вокруг больного сустава, на ушных раковинах и лбу, иногда в гортани, тканях глаза или сердце, нарушая работоспособность этих органов.
Причины возникновения недуга
Этиология ревматоидной формы подагры до сих пор не установлена. Среди причин особо выделяют чрезмерное увлечение жирной и мясной пищей, а также спиртными напитками. Имеет значение пол и генетическая предрасположенность к гиперурикемии. Но поскольку подагра изначально является мультифакториальным заболеванием, то, вероятно, существенны все эти причины.
 Немалую роль в развитии тяжелого недуга играет наследственность
Немалую роль в развитии тяжелого недуга играет наследственность
Вызвать ревматоидную подагру могут и хронические заболевания почек: нефропатии, гидронефроз, поликистоз. Множественное поражение суставов нередко является следствием ожирения или гипертонии, переохлаждения, хирургического вмешательства, приема некоторых медикаментов.
Как диагностировать заболевание
Сочетание гиперурикемии и ревматических расстройств заметно осложняет диагностику. Клинически отличить подагру от ревматоидного артрита очень сложно. Достоверное заключение может быть получено только после проведения множества исследований.
Для постановки диагноза применяют такие методы:
- Опросный (сбор анамнеза);
- Визуальный (оценка внешних признаков болезни).
- Лабораторный.
- Инструментальный.
Лабораторные тесты включают в себя клинический и биохимический анализ крови, пробу суставной жидкости, анализ мочи и изучение содержимого тофусов.
Среди инструментальных методов диагностики наибольшую информативность имеют рентгенография и сцинтиграфия пораженных сочленений. В качестве дополнительных способов выявления недуга используют УЗИ суставов, допплерографию, КТ и МРТ.
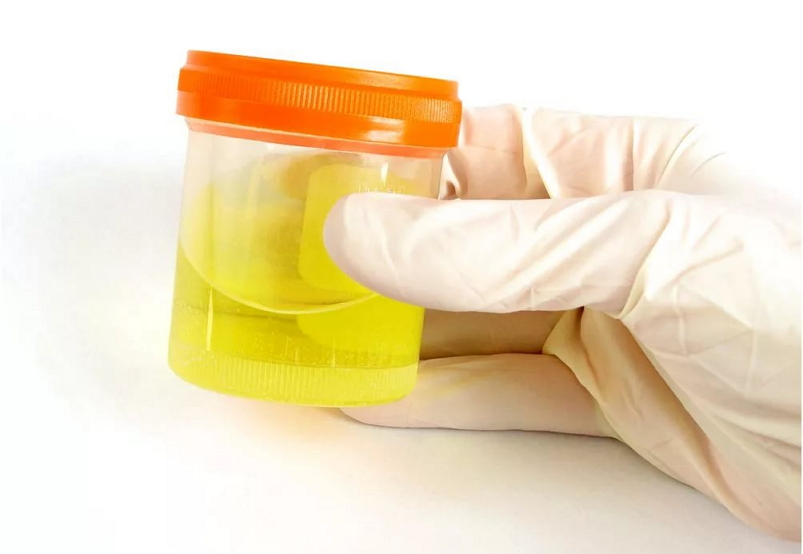 Лабораторный анализ мочи установит наличие уратов в организме
Лабораторный анализ мочи установит наличие уратов в организме
Необходимо упомянуть и о важности дифференциальной диагностики ревматоидной подагры. Эту форму системного расстройства следует отделять от ревматизма, деформирующего остеоартроза (ДОА), саркоидоза и ксантомы.
Чем отличается подагра от ревматоидного артрита
На первый взгляд, эти недуги мало чем отличаются друг от друга. Оба вызывают сильные боли в суставах, отек и покраснение, могут спровоцировать утрату подвижности и серьезно нарушить качество жизни.
Однако существует целый ряд моментов, которые помогают дифференцировать заболевания. Объединим их в сравнительную таблицу.
| Ревматоидный артрит | Подагра | |
| Причины | Аутоиммунное расстройство неизвестной этиологии. Рассматривается связь с генетическими и экологическими факторами, гормональным расстройством и нарушением метаболизма. | Избыток моноуратов натрия в крови и синовиальной жидкости. |
| Суставная симптоматика | Ухудшение подвижности сочленений, утренняя скованность, отек, признаки артрита. | Сильнейшая боль в суставах, опухоль, покраснение и повышение местной температуры. Развитие тофусов. |
| Сопутствующие признаки | Усталость, особенно к концу дня, разбитость, ломота во всем теле, скованность в суставах, атрофия мышц, развитие остеопороза. | Озноб, небольшая температура и чувство недомогания в момент приступа. |
| Характер боли | Дискомфорт может быть разным по силе и интенсивности. Особенно сильно проявляется после физической нагрузки. Имеет постоянный характер. | Острая, неожиданная боль возникает ночью и доставляет много мучений. Проходит через 7–10 дней, периодически рецидивирует. |
| Пол и возраст пациентов | Поражает чаще представительниц слабого пола в возрасте 35–45 лет. | Болезнь развивается в основном у мужчин 40–50 лет. У женщин подагра начинается после менопаузы. |
| Начало недомогания | Формируется медленно, в течение 1–2 лет. | Внезапное, на фоне общего благополучия. |
| Локализация недуга | Страдают мелкие соединения рук и ног. Симметричность заболевания. | Подагра чаще поражает большой палец ноги. |
Из таблицы видно, что разница между недугами есть, но заметить ее может только врач. Что касается ревматоидной подагры — здесь диагностика осложняется наложением симптомов, поэтому необходимо большее количества исследований.
Лечение заболевания
Острые атаки и межприступный период требуют разного подхода к терапии. В самом начале патологии, когда обострения редки и не слишком болезненны, можно обойтись соблюдением диеты и поддержанием нормального веса тела.
К медикаментозному лечению обращаются на поздних сроках недуга, когда необходимо снять воспаление, устранить дискомфорт и вернуть подвижность суставов.
Лекарственные средства
Терапия ревматоидного нарушения мало чем отличается от борьбы с классической формой подагры. В основу лечения входят следующие медикаментозные препараты:
- противовоспалительные средства нестероидной группы — Индометацин, Диклофенак, Напроксен, Кетопрофен, Ибупрофен;
- Колхицин;
- кортикостероиды — Триамцинолон, Кортикотропин, Преднизолон;
- уриколитические средства — Пробенецид, Блемарен, Магурлит, Сульфинпиразон. Необходимы для расщепления мочевых камней и предупреждения их повторного образования;
- урикостатики — Аллопуринол. Медикамент блокирует синтез уратов;
- урикозурические препараты — Бенемид, Атофан, Антуран. Используются в период обострения для улучшения экскреции мочекислых солей.
Ревматоидная подагра — очень коварный недуг, приносящий немало страданий больному и быстро разрушающий суставы. Поэтому бороться с ним следует серьезно, применяя препараты нового поколения:
- Ароксиа — таблетки обладает комплексным действием, устраняют боль и воспалительный процесс.
- Фебуксостат — предназначен для лечения повышенного уровня уратов. При грамотном применении очень эффективен.
- Пеглотиказа — подходит для терапии тяжелых случаев подагры. Вводится внутримышечно каждые 3–4 недели. Его действие направлено на преобразование мочекислых солей в безвредное соединение и ускорение из экскреции.
Лекарственные средства снимут боль и воспаление, уменьшат синтез мочевой кислоты и ускорят ее выведение. Для снятия общей симптоматики и поддержания организма пациенту назначают иммуностимуляторы, витаминные комплексы, рекомендуют посещение санаториев.
Оперативные методы лечения
При активном разрастании тофусов или их нагноении с угрозой инфицирования рекомендуется хирургическое вмешательство. Содержимое подкожных уплотнений удаляют, полости обрабатывают антисептиком и накладывают повязку. К сожалению, операция не гарантирует избавления от проблемы — по мере отложения солей тофусы будут появляться снова и снова.
При наличии анкилоза и стойких деформаций сустава проводится реконструктивная хирургия.
Народная медицина
Поскольку такое заболевание, как подагра, существует с незапамятных времен, человечество накопило массу действенных рецептов, способных если не победить тяжелый недуг, то значительно облегчить состояние пациента.
Особенно эффективны народные средства на начальной стадии расстройства — иногда человек полностью избавляется от признаков поражения и считает себя вылечившимся.
При ревматоидной подагре фитотерапия применятся только как дополнение к основному медикаментозному лечению. Среди самых действенных рецептов можно назвать следующие:
- спиртовая растирка из коровяка обыкновенного;
- настойка цветков сирени;
- горячая ванночка из ромашки аптечной, морской или поваренной соли. Можно использовать подогретую минеральную воду с pH не менее 7;
- мазь на основе почек тополя;
- компресс из листьев капусты или лопуха.
Для перорального употребления рекомендуется приготовить настой зверобоя или корня сельдерея. Снадобья пьют теплыми, 3–4 раза в сутки по 50 мл. Курс лечения составляет не менее 3 месяцев.
Правильное питание
Ревматоидная форма недуга требует специальной диеты, которая поможет снять воспаление и уменьшить поступление пуринов в организм.
Больным запрещаются:
- мясные экстракты и колбасные изделия;
- субпродукты, копчености, сало;
- консервы, продукты быстрого приготовления;
- грибы, бобовые, соленья и маринады;
- пряная рыба;
- специи и приправы;
- шпинат, щавель, спаржа, редис, горчица.
В рацион следует включать молочнокислые изделия, цитрусовые, овощи (свеклу, морковь, картофель, огурцы, кабачки, ограниченно лук и помидоры). Можно употреблять макароны из твердых сортов пшеницы, зерновые, хлеб. Два раза в неделю разрешается отварная рыба. Из напитков рекомендуется зеленый чай, кофе, компоты и морсы, овсяный кисель, щелочная минеральная вода.
При обострении болезни следует перейти на жидкую пищу: каши, овощные протертые супы, кисели, больше пить чистой воды.
Физиотерапевтические методы
Наряду с медикаментозным лечением и диетой, при ревматоидной подагре очень эффективны различные физиопроцедуры. С их помощью можно быстро избавиться от боли и воспаления, повысить амплитуду движений, снять отек и улучшить кровообращение в пораженном суставе.
В качестве физиолечения могут быть назначены:
- ультразвук;
- фонофорез с лекарственными веществами;
- гальванические токи;
- УФО;
- озокеритовые или парафиновые аппликации.
Больным ревматоидной подагрой хорошо помогает бальнеотерапия. Хлоридные, йодо-бромистые и радоновые ванны улучшают работу почек, повышают экскрецию мочевой кислоты и стимулируют диурез, что приводит к очищению организма от уратов.
Профилактика заболевания
Основной мерой предупреждения недуга является соблюдение диеты и постоянное антигиперурикемическое лечение. Это помогает предотвратить разрушение суставов и ухудшение их функциональности.
 Активный образ жизни, соблюдение диеты, избегание нервных срывов и переутомления — все это убережет от развития болезни ревматоидного типа
Активный образ жизни, соблюдение диеты, избегание нервных срывов и переутомления — все это убережет от развития болезни ревматоидного типа
Большое значение в профилактике недуга имеет избегание некоторых факторов риска, способных спровоцировать острый приступ:
- употребление алкоголя;
- прием диуретических лекарств и цитостатиков;
- обезвоживание организма;
- переохлаждение;
- травмы, ушибы суставов;
- чрезмерные физические нагрузки.
Необходимо своевременно залечивать все очаги инфекции, будь то ангина, кариес или цистит, избегать стрессов и нервных срывов, вести правильный образ жизни, больше отдыхать и гулять на свежем воздухе.
Заключение
При раннем выявлении и грамотном лечении ревматоидная подагра довольно успешно купируется. Главное — не допустить начала разрушения суставов. Для этого необходимо точно соблюдать все рекомендации специалиста по медикаментозной терапии и придерживаться строгой диеты.
Источник