Роль медицинской сестры в реабилитации пациентов с пневмонией


Ýòèîëîãèÿ, ïàòîãåíåç, ôàêòîðû ðèñêà ïíåâìîíèè. Êëèíè÷åñêàÿ êàðòèíà çàáîëåâàíèÿ, îñëîæíåíèÿ â õîäå åãî òå÷åíèÿ. Ìåòîäû äèàãíîñòèêè è ëå÷åíèÿ ïíåâìîíèè. Äåÿòåëüíîñòü ìåäèöèíñêîé ñåñòðû ïî îðãàíèçàöèè óõîäà çà áîëüíûìè ïíåâìîíèåé â óñëîâèÿõ ñòàöèîíàðà.
| Ðóáðèêà | Ìåäèöèíà |
| Âèä | êóðñîâàÿ ðàáîòà |
| ßçûê | ðóññêèé |
| Äàòà äîáàâëåíèÿ | 10.07.2015 |
| Ðàçìåð ôàéëà | 6,4 M |
Îòïðàâèòü ñâîþ õîðîøóþ ðàáîòó â áàçó çíàíèé ïðîñòî. Èñïîëüçóéòå ôîðìó, ðàñïîëîæåííóþ íèæå
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
Ñîäåðæàíèå
- Ââåäåíèå
- Ãëàâà 1. Òåîðåòè÷åñêèå àñïåêòû ïíåâìîíèè
- 1.1 Ýòèîëîãèÿ, ïàòîãåíåç, ôàêòîðû ðèñêà ïíåâìîíèè
- 1.2 Êëèíè÷åñêàÿ êàðòèíà, îñëîæíåíèÿ ïíåâìîíèè
- 1.3 Ìåòîäû äèàãíîñòèêè è ëå÷åíèÿ ïíåâìîíèè, ðîëü ìåäèöèíñêîé ñåñòðû â èõ ïðîâåäåíèè
- 1.4 Îñîáåííîñòè ðàáîòû ìåäèöèíñêîé ñåñòðû ïî îðãàíèçàöèè óõîäà çà áîëüíûìè ïíåâìîíèåé â óñëîâèÿõ ñòàöèîíàðà
- Ãëàâà 2. Äåÿòåëüíîñòü ìåäèöèíñêîé ñåñòðû ïî îðãàíèçàöèè óõîäà çà áîëüíûìè ïíåâìîíèåé â óñëîâèÿõ ñòàöèîíàðà
- Çàêëþ÷åíèå
- Ïðèëîæåíèå
- Ñïèñîê èñïîëüçîâàííûõ èñòî÷íèêîâ è ëèòåðàòóðû
ïíåâìîíèÿ áîëüíîé ìåäèöèíñêàÿ ñåñòðà
Ïðèëîæåíèÿ 1
ÀÍÊÅÒÀÄËßÏÀÖÈÅÍÒÎÂÑÏÍÅÂÌÎÍÈÅÉ
1. Ñêîëüêî Âàì ëåò?
2. Çíàåòå ëè Âû ÷òî òàêîå ïíåâìîíèÿ?
3. Çíàåòå ëè Âû ïðè÷èíû ïíåâìîíèè?
4. Çíàåòå ëè Âû ôàêòîðû ðèñêà ïíåâìîíèè?
5. Çíàåòå ëè Âû ñèìïòîìû ïíåâìîíèè?
6. Ñâÿçàííà ëè âàøà ðàáîòà ñ âäûõàíèåì ïðîèçâîäñòâåííûõ ïûëåé è âåùåñòâ: îðãàíè÷åñêèõ (ìóêà, øåðñòü è äð.), íåîðãàíè÷åñêèõ (óãîëüíàÿ, ìåòàëëè÷åñêàÿ ïûëü, õèìèêàòû è äð.)?
7. Êóðèòå ëè Âû? È ïî ñêîëüêî ñèãàðåò â äåíü? Ñêîëüêî ëåò Âû êóðèòå?
8. Âåäåòå ëè Âû çäîðîâûé îáðàç æèçíè?
9. Åñòü ëè ó Âàñ õðîíè÷åñêèå çàáîëåâàíèÿ?
10. ×àñòî ëè Âû áîëååòå ÎÐÂÈ (èëè äðóãèìè ðåñïèðàòîðíûìè çàáîëåâàíèÿìè)?
11. Çàíèìàåòåñü ëè Âû ñàìîëå÷åíèåì ÎÐÂÈ?
12. Ïðèíèìàåòå ëè Âû àíòèáèîòèêè áåç íàçíà÷åíèÿ âðà÷à?
13. Çíàåòå ëè Âû ÷òî òàêîå àíòèáèîòèêîðåçèñòåíòíîñòü?
14. Çíàåòå ëè Âû ÷òî íà àíòèáèîòèêè ìîãóò áûòü òÿæåëûå àëëåðãè÷åñêèå ðåàêöèè?
15. Èñòî÷íèêè ïîëó÷åíèÿ èíôîðìàöèè î ïíåâìîíèè?
16. Êàêèå âîïðîñû Âàñ âîëíóþò ïî äàííîìó çàáîëåâàíèþ?
Ïðèëîæåíèå 2
1. Êëèíè÷åñêàÿ ïóëüìîíîëîãèÿ: ó÷åá. ïîñîáèå ïî ðåñïèðàòîðíîé ìåäèöèíå äëÿ âðà÷åé òåðàïåâòîâ ïåðâè÷íîãî çâåíà /Â.À. Øåñòîâèöêèé,À.È. Àðèñòîâ,È.È. ×åðêàøèíà [èäð.]; ðåä. Þ.È. Ãðèíøòåéí; Êðàñíîÿðñêèé ìåäèöèíñêèé óíèâåðñèòåò. — Êðàñíîÿðñê: ÊðàñÃÌÓ, 2010. — 132 ñ.
2. Òåðàïèÿ ñ êóðñîì ïåðâè÷íîé ìåäèêî — ñàíèòàðíîé ïîìîùüþ: òåîðèÿ è ïðàêòèêà: ó÷åá. / Ìèðîíåíêî Î.È. — Ì.: Ôåíèêñ, 2010. — 288ñ.
3. Îñíîâû ñåñòðèíñêîãî äåëà â òåðàïèè: ó÷åá. ïîñîáèå / Â.Ã. Ëû÷åâ,Â.Ê. Êàðìàíîâ. — 2-å èçä. — Ðîñòîâ-íà-Äîíó: Ôåíèêñ, 2008. — 507 ñ.
4. Ïíåâìîíèÿ/À.Ã. ×ó÷àëèí,À.È. Ñèíîïàëüíèêîâ,Ë.Ñ. Ñòðà÷óíñêèé. — Ì.: Ìåä. èíôîðì. àãåíòñòâî, 2008. — 464 ñ.
5. Ñåñòðèíñêîå äåëî â òåðàïèè ñ êóðñîì ïåðâè÷íîé ìåäèöèíñêîé ïîìîùè/ ÑìîëåâàÝ.Â. — Èçä.13-å. Ñåðèÿ «Ñðåäíåå ïðîôåññèîíàëüíîå îáðàçîâàíèå» — Ðîñòîâ-íà-Äîíó: Ôåíèêñ, 2012. — 473 c.
6. Îñíîâû ñåñòðèíñêîãî äåëà: Ó÷åáíîå ïîñîáèå / ÂåáåðÂ.Ð.,×óâàêîâÃ.È., ËàïîòíèêîâÂ. À [èäð.] — Ì.: Ìåäèöèíà, 2011. — 216ñ.
7. Îñíîâû ñåñòðèíñêîãî äåëà: ó÷åá. ïîñîáèå / Ò.Ï.Îáóõîâåö,Î.Â. ×åðíîâà; ðåä. Á.Â. Êàáàðóõèí. — 21-å èçä., ñòåð. — Ðîñòîâ-íà-Äîíó: Ôåíèêñ, 2014. — 766
8. Îñíîâû óõîäà çà áîëüíûìè. Ïåðâàÿ ìåäèöèíñêàÿ ïîìîùü: ó÷åáíîå ïîñîáèå / ÄàâëèöàðîâàÊ.Å. — Ì.: Ìåäèöèíà, 2006. — 286ñ.
9. Îñíîâû ñåñòðèíñêîãî äåëà: ïðàêòèêóì. / Ò.Ï.Îáóõîâåö. ?? Èçä.9-å. Ðîñòîâ í/Ä: Ôåíèêñ, 2009. 603 ñ
10. Êëèíè÷åñêèå ðåêîìåíäàöèè. Ïóëüìîíîëîãèÿ.2-å èçäàíèå. /Ïîä ðåä.À.Ã. ×ó÷àëèíà. — Ì.: ÃÝÎÒÀÐ-Ìåäèà, 2009. — 336 ñ.
11. Àòèïè÷íàÿ ïíåâìîíèÿ: Ïðè÷èíû, ñèìïòîìû, ïðîôèëàêòèêà / Ä.Â. Êîëîñîâ. — ÑÏá.: Íåâñêèé ïðîñïåêò, 2006. — 89 ñ.
12. Ðåñïèðàòîðíàÿ ìåäèöèíà. /Ïîä ðåä. À.Ã. ×ó÷àëèíà. — Ì.: ÃÝÎÒÀÐ-Ìåäèà, 2007.
13. Âíóòðèáîëüíè÷íûå èíôåêöèè /Ïîä ðåä. Ð.Ï. Âåíöåëà. — Ì.: Ìåäèöèíà, 2003 — 156 ñ.
14. Îñíîâû ôàðìàêîëîãèè ñ ðåöåïòóðîé: ó÷åá. ïîñîáèå / Â.À. Àñòàôüåâ. — Ì.: ÊÍÎÐÓÑ, 2013. — 544 ñ.
15. Îñíîâû ôàðìàêîòåðàïèè è êëèíè÷åñêîé ôàðìàêîëîãèè: ó÷åáíèê / ðåä. Ì.Ä. Ãàðåâûé,Â.È. Ïåòðîâ. — 3-å èçä., èñïð. è äîï. — Ðîñòîâ-íà-Äîíó: Ôåíèêñ, 2010. — 800 ñ.
16. ËåùåíêîÈ.Â. Ìàêðîëèäû è âíåáîëüíè÷íàÿ ïíåâìîíèÿ. Ïðàâî âûáîðà çà âðà÷îì // Ïðàêòè÷åñêàÿ ïóëüìîíîëîãèÿ — 2014. — ¹1. — Ñ.15-21.
17. ÒþðèíÈ.Å. Ðåíòãåíîäèàãíîñòèêà ãîñïèòàëüíûõ ïíåâìîíèé // Ïðàêòè÷åñêàÿ ïóëüìîíîëîãèÿ — 2007. — ¹2. — Ñ.8-12.
18. ÕàìèòîâÐ.Ô., ÑóëáàåâàÊ.Ð.,ÑóëáàåâàÒ.Í. Àíòèìèêðîáíàÿ òåðàïèÿ âíåáîëüíè÷íûõ ïíåâìîíèé â àìáóëàòîðíî-ïîëèêëèíè÷åñêîé ïðàêòèêå. // Ïðàêòè÷åñêàÿ ìåäèöèíà. — 2010. — ¹ 1 (40). — Ñ.63-66.
19. ÂîëêîâàË.È., ÕðèñòîëþáîâàÅ.È. Îøèáêè äèàãíîñòèêè âíåáîëüíè÷íûõ ïíåâìîíèé íà ðàçíûõ ýòàïàõ îêàçàíèÿ ìåäèöèíñêîé ïîìîùè. // Ñèáèðñêèé êîíñèëèóì. — 2008. — ¹1 (64). — Ñ.22-26.
20. Ïíåâìîíèÿ [Ýëåêòðîííûé ðåñóðñ]: âèäåîëåêöèÿ / Â.À. Øåñòîâèöêèé. — Êðàñíîÿðñê: ÊðàñÃÌÓ, 2014.
21. ÄåìêîÈ.Â. Ïíåâìîíèè: ýòèîëîãèÿ, ïàòîãåíåç, êëàññèôèêàöèÿ, êëèíèêà, äèàãíîñòèêà, îñëîæíåíèÿ, ëå÷åíèå, ïðîôèëàêòèêà. Íàöèîíàëüíûå ðåêîìåíäàöèè [Ýëåêòðîííûé ðåñóðñ]: âèäåîëåêöèÿ / È.Â. Äåìêî. — Êðàñíîÿðñê: ÊðàñÃÌÓ, 2011.
Ðàçìåùåíî íà Allbest.ru
Ïîäîáíûå äîêóìåíòû
Ñîâðåìåííûå àñïåêòû ëå÷åíèÿ ïíåâìîíèè ó âçðîñëûõ â ñòàöèîíàðíûõ óñëîâèÿõ. Èññëåäîâàíèå çàáîëåâàåìîñòè ïíåâìîíèåé ïî äàííûì ÃÊÁ ¹ 68. Îñîáåííîñòè îðãàíèçàöèè ñåñòðèíñêîé äåÿòåëüíîñòè â ïóëüìîíîëîãè÷åñêîì îòäåëåíèè ïðè óõîäå çà ïàöèåíòàìè ñ ïíåâìîíèåé.
êóðñîâàÿ ðàáîòà [87,9 K], äîáàâëåí 27.10.2016
Ýòèîëîãèÿ, ïàòîãåíåç è êëèíè÷åñêàÿ êàðòèíà áàçåäîâîé áîëåçíè. Îñíîâíûå òåíäåíöèè ðàçâèòèÿ ñåñòðèíñêîé ïîìîùè â óñëîâèÿõ âûñîêîòåõíîëîãè÷íîé ïðîôåññèîíàëüíîé ïîäãîòîâêè ñðåäíåãî ïåðñîíàëà. Îðãàíèçàöèÿ óõîäà çà áîëüíûìè ñ íàðóøåíèÿìè ùèòîâèäíîé æåëåçû.
êóðñîâàÿ ðàáîòà [43,3 K], äîáàâëåí 26.12.2012
Îïèñàíèå êëèíèêè èíôàðêòà ìèîêàðäà. Îçíàêîìëåíèå ñî ñòàòèñòèêîé äàííîãî çàáîëåâàíèÿ â Ðîññèè. Èçó÷åíèå îñíîâíûõ ýëåìåíòîâ ñåñòðèíñêîãî óõîäà çà áîëüíûìè, ñòðàäàþùèìè èíôàðêòîì ìèîêàðäà. Îáçîð îáÿçàííîñòåé ìåäèöèíñêîé ñåñòðû â áëîêå èíòåíñèâíîé òåðàïèè.
ïðåçåíòàöèÿ [7,4 M], äîáàâëåí 15.11.2015
Îáùàÿ õàðàêòåðèñòèêà ìî÷åêàìåííîé áîëåçíè, åå ýòèîëîãèÿ, ïàòîãåíåç, ëå÷åíèå è ïðîôèëàêòèêà. Êëèíè÷åñêèå ïðîÿâëåíèÿ çàáîëåâàíèÿ, ñèìïòîìàòèêà è îñëîæíåíèÿ. Ñåñòðèíñêèå âìåøàòåëüñòâà ïðè ÌÊÁ â ÏÊÎÁ èì. Áóðäåíêî, ïîìîùü ìåäñåñòðû ïðè îòåêàõ, æàðå è îçíîáå.
äèïëîìíàÿ ðàáîòà [4,1 M], äîáàâëåí 16.05.2017
Ôàêòîðû ðèñêà âîçíèêíîâåíèÿ îíêîëîãè÷åñêèõ íîâîîáðàçîâàíèé. Ñîâðåìåííûå ìåòîäû äèàãíîñòèêè, ëå÷åíèÿ îíêîëîãè÷åñêèõ çàáîëåâàíèé. Îáÿçàííîñòè ïàëàòíîé ìåäèöèíñêîé ñåñòðû. Ïðîâåäåíèå îáåçáîëèâàíèÿ â îíêîëîãèè. Ñåñòðèíñêèé óõîä çà îíêîëîãè÷åñêèìè ïàöèåíòàìè.
äèïëîìíàÿ ðàáîòà [797,8 K], äîáàâëåí 05.11.2014
Âèäû ïíåâìîíèè è åå âîçáóäèòåëè. Çàáîëåâàåìîñòü âíåáîëüíè÷íîé ïíåâìîíèåé, ïåðå÷åíü îñíîâíûõ ôàêòîðîâ ðèñêà ðàçâèòèÿ çàáîëåâàíèÿ è ëåòàëüíîãî èñõîäà. Îñîáåííîñòè êëèíè÷åñêîãî òå÷åíèÿ è äèàãíîñòèêè. Âûáîð àíòèáèîòèêà ïðè èçâåñòíîì âîçáóäèòåëå ïíåâìîíèè.
ðåôåðàò [16,7 K], äîáàâëåí 30.11.2009
Îñîáåííîñòè ñåñòðèíñêîãî ïðîöåññà ïðè óõîäå çà áîëüíûìè ïîñëå àêóøåðñêèõ îïåðàöèé, â ïàëàòå èíòåíñèâíîé òåðàïèè è â îòäåëåíèè àêóøåðñêîãî ñòàöèîíàðà. Ìåòîäû ñòåðèëèçàöèè èíñòðóìåíòîâ, ïåðåâÿçî÷íîãî ìàòåðèàëà, áåëüÿ è ïåð÷àòîê, õèðóðãè÷åñêèõ èíñòðóìåíòîâ.
êîíòðîëüíàÿ ðàáîòà [29,0 K], äîáàâëåí 20.10.2010
Õàðàêòåðèñòèêà è êëàññèôèêàöèÿ ãèïåðòîíè÷åñêîé áîëåçíè. Ïðîâîöèðóþùèå è ñïîñîáñòâóþùèå ôàêòîðû çàáîëåâàíèÿ. Ïðîöåññ åãî ðàçâèòèÿ ïî Ã.Ô. Ëàíãó, ñèìïòîìû, êëèíè÷åñêèå ôîðìû è îñëîæíåíèÿ. Ìåðû ïðîôèëàêòèêè. Ïëàí ñåñòðèíñêîãî ïðîöåññà ïðè ãèïåðòîíèè.
êóðñîâàÿ ðàáîòà [32,7 K], äîáàâëåí 01.12.2014
Ïîíÿòèå è êëàññèôèêàöèÿ ïíåâìîíèé. Ïàòîãåíåç ðàçâèòèÿ è ýòèîëîãèÿ çàáîëåâàíèÿ. Êëèíèêà, ñèìïòîìû, ôèçèêàëüíûå, èíñòðóìåíòàëüíûå ìåòîäû èññëåäîâàíèÿ. Îñíîâíûå îñëîæíåíèÿ ïíåâìîíèè. Ïðîäîëæèòåëüíîñòü àíòèáàêòåðèàëüíîé òåðàïèè ãîñïèòàëüíîé ïíåâìîíèè ó äåòåé.
ïðåçåíòàöèÿ [320,1 K], äîáàâëåí 10.01.2017
Ñåñòðèíñêèé óõîä, êàê îñíîâà ïðàêòè÷åñêîãî çäðàâîîõðàíåíèÿ. Õàðàêòåðèñòèêà ñàõàðíîãî äèàáåòà. Îðãàíèçàöèÿ ðàáîòû ñòàöèîíàðà è ñåñòðèíñêîãî óõîäà çà äåòüìè, ñòðàäàþùèìè ñàõàðíûì äèàáåòîì â ñîìàòè÷åñêîì îòäåëåíèè. Êàòåãîðèè ñåñòðèíñêîãî âìåøàòåëüñòâà.
êóðñîâàÿ ðàáîòà [470,2 K], äîáàâëåí 10.07.2015

- ãëàâíàÿ
- ðóáðèêè
- ïî àëôàâèòó
- âåðíóòüñÿ â íà÷àëî ñòðàíèöû
- âåðíóòüñÿ ê íà÷àëó òåêñòà
- âåðíóòüñÿ ê ïîäîáíûì ðàáîòàì
Источник
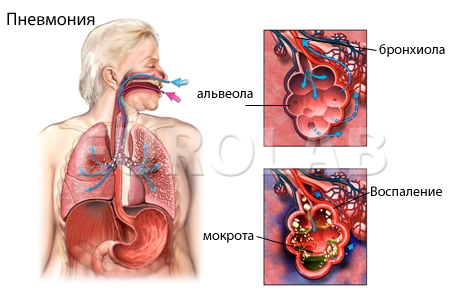
Пневмония — воспаление легких, протекающее с вовлечением всех структурных элементов легочной ткани и обязательным поражением альвеол легких, возникающее самостоятельно или как осложнение других заболеваний.
Этиология:
1. Бактерии (пневмококк от 70-90% случаев, синегнойная палочка, стафилококк, стрептококк и другие);
2. Вирусы;
3. Микоплазмы;
4. Хламидии
5. Грибы, простейшие и другие
Классификация:
1. По локализации: могут быть односторонние или двухсторонние, долевые, сегментарные и другие.
2. По степени тяжести: легкая, средней тяжести, тяжелая.
Если пневмония более 4 недель – это затяжная.
Пневмонии бывают:
1. Внебольничные (амбулаторные или домашние) – встречаются чаще у молодых в зимнее время и возбудителями являются чаще пневмококк, микоплазма, хломидии и другие м/о.
2. Госпитальные (больничные) – после 2-х и более дней пребывания в стационаре. Отличается тяжестью течения. Смертность среди них до 20%. Встречается в палатах интенсивной терапии, у больных с ИВЛ, в реанимациях, после бронхоскопии, в после операционном периоде. Возбудители Гр.(+) микрофлора (стафилококк).
3. Аспирационная пневмония: наблюдается у больных в коматозных состояниях, в коме, в неврологической практике, у больных с инсультами. Возбудители — микрофлора ротовой полости, Гр.(-) анаэробная флора. Характеризуется тяжелыми деструктивными процессами абцесс и гангрена легких.
4. Пневмонии у больных с иммунодефицитом – это ВИЧ инфицированные больные, онкологические больные, наркоманы. Возбудители Гр.(-) флора: грибы, пневмоцисты. Возникает туберкулез.
Клиника:
различают легочные и внелегочные симптомы.
Легочные: кашель, мокрота (при крупозной пневмонии – «ржавая» мокрота), боли в грудной клетки, которая усиливается при дыхании, при кашле, одышке.
Вне легочные проявления пневмоний – это лихорадка, озноб, потливость, боли в мышцах, головная боль, цианоз, тахикардия, герпес, на губах или крыльях носа, при тяжелом течении — спутанное сознание, галлюцинации на фоне обычной температуры.
Особенности течения пневмоний:
1. У пожилых: у пожилых может быть атипичная клиника с тяжелой сопутствующей патологией. Наблюдается отсутствие или малая выраженность признаков воспаления. Отсутствие температуры, преобладании вне легочных симптомов.
2. Пневмококковая пневмония: острое начало, может быть либо очаговой либо крупозной (доля или более). Температура высокая, озноб, «ржавая мокрота», герпес у 1/3 больных, часто у больных плеврит и поэтому боли в грудной клетке, абцессы не характерны.
3. Микоплазменная пневмония — чаще у молодых людей (студенты, школьники) в холодное время года. Характерно постепенное начало с катаральными явлениями (насморк, боли в горле, субфебрильная температура, имеются лимфоаденопатии, коньюктивиты, кашель, в начале сухой, приступообразный, малопродуктивный.
Пенициллины и цефалоспорины не помогают.
4. Хломидийная пневмония: можно заразится при контакте с птицами возможны вспышки (воздушно-капельный путь), острое начало, высокая температура и интоксикация. У половины больных боли в горле ларингит, кашель (сухой, не продуктивный).
5. Стафилококковая пневмония: характеризуется тяжелым течением, озноб, лихорадка, одышка, боль в грудной клетке, тахикардия, кровохаркание, иногда абцессы.
Клинические проявления
Для пневмонии характерно течение с чередованием следующих стадий: предпневмонического периода (от нескольких часов до нескольких суток), острой фазы, фазы разрешения.
Предпневмонический период начинается с повышения температуры тела до 39–40 °C, озноба, симптомов интоксикации (головной боли, слабости, раздражительности, нарушения сна и аппетита), возможна боль в грудной клетке (над очагом воспаления), усиливающаяся при движениях. Появляются сухой кашель, постепенно становящийся влажным, с выделением слизисто-гнойной мокроты, одышка.
Иногда возникает боль в животе, симулирующая приступ острого аппендицита.
При осмотре больного обращают на себя внимание гиперемия лица, герпетические высыпания на губах и носу. При выраженной дыхательной недостаточности возможен цианоз. Участие в дыхании грудной клетки на стороне поражения ограничено. При аускультации отмечаются ослабленное везикулярное дыхание и крепитирующие хрипы.
При острой фазе в стадии разгара болезни, состояние больного тяжелое вследствие интоксикации. Отмечаются тахипноэ (учащение дыхания до 30–40 дыхательных движений в минуту), тахикардия, гипертермия, кашель влажный, с выделением мокроты ржавого оттенка. При аускультации характерно бронхиальное дыхание. В конце этой стадии наблюдается нормализация температуры.
Снижение температуры может быть литическим или критическим (с развитием острой сосудистой недостаточности (коллапса)).
В фазе разрешения состояние больного постепенно улучшается, температура тела нормализируется, кашель становится влажным. При аускультации регистрируются ослабление бронхиального дыхания, влажные хрипы, крепитация.
Факторы риска – алкоголизм.
Диагностика:
Лабораторная: ОАК: лейкоцитоз и ускоренное СОЭ. Анализ мокроты: лейкоциты, гной в мокроте, нейтрофилы, выявление возбудителя и посева с целью определения антибиотика.
Инструментальное: рентгенография: наличие очага затемнения.
Осложнения пневмонии:
1. Коллапс, возникающий при критическом падении температуры.
2. Экссудативный плеврит
3. Абцесс
4.Бактериально-токсический шок,
5.Миокардит, эндокардит,
6.Отек мозга.
Принципы лечения:
Лечение в стационаре, иногда редко на дому. Госпитализация, режим постельный, диета ОВД (№15).
Медикаментозное лечение:
Полусинтетические антибиотики: ампициллин, амоксициклин.
Комплексные или комбинированные препараты: амоксиклав (аугментин) он состоит из амоксициклина + клавулоновая кислота,
макролиды: эритромицин, рокситромицин (рулид) 1 раз в день, клоритромицин (клоцид) 2 раза в день, азитромицин (сумамед) 1 раз в день от 5-7 дней. Более совершенное пролонгированное действие 3 дня по 2 таб. Цефалоспорины: 1-е поколение цефазолин (кефзол), 2-е поколение – цефотаксим (клафоран), 3-е поколение – фортум, 4-е поколение – Цефокситин (алактам).
Резервные антибиотики: фторхиналоны, которые эффективны в отношение Гр.(+) и Гр. (-) м/о: ципрофлоксацин (ципробой), абактал.
Противогрибковые препараты: нистатин, ливарин, амфотерицин, линекс, аципол.
При пневмоацистных пневмониях назначают ко-тримоксозол (сульфамиланидный препарат), синоним бисептол.
— симптоматическое лечение: отхаркивающие средства.
При необходимости дезинтоксикация (гемодез, 5% глюкоза, NaCl 0,9%).
По показаниям бронхолитики: эуфиллин.
Иммунномодуляторы: иммунал, бронхомунал.
4. Оксигенотерапия.
5. Физиотерапия (электрофорез, УВЧ терапия, индуктотермия, банки, горчичники).
6. ЛФК (дыхательная гимнастика)
7. Массаж.
8. Санаторно-курортное лечение – через 3–6 месяцев после выздоровления.
Диагностика
1. ОАК. — лейкоцитоз и ускоренное СОЭ.
2. ОАМ.
3. Рентгенологическое исследование легких в двух проекциях.
На рентгенограмме в области воспалительного очага обнаруживается затемнение того или иного размера в зависимости от вида пневмонии. Рентгенологическое исследование является обязательным как для постановки диагноза, так и для подтверждения выздоровления больного, поскольку клиническое выздоровление происходит на 2–3 недели раньше рентгенологического.
4. Микроскопическое исследование мокроты.
Анализ мокроты: лейкоциты, гной в мокроте, нейтрофилы.
5. Посев мокроты для идентификации флоры и исследования чувствительности флоры к антибиотикам.
6. Биохимический анализ крови, коагуло-грамма.
7. Иммунологические исследования.
8. Исследование функции внешнего дыхания.
9. В тяжелых случаях – определение концентрации газов в крови, кислотно-щелочного состояния, серологические исследования.
Профилактика
Показаны рациональное питание, массаж и ЛФК, соблюдение благоприятного микроклимата в жилых помещениях. Пациент должен как можно чаще гулять.
При постельном режиме для профилактики застойной пневмонии рекомендуется чаще менять положение пациента, выполнять дыхательную гимнастику.
Особенности сестринского ухода
1. В большинстве случаев больные острой пневмонией подлежат госпитализации в стационар. Амбулаторное лечение возможно только лишь при легко протекающей пневмонии при условии правильного ухода за больным.
2. На период лихорадки пациенту назначается постельный режим. Переход на полупостельный режим возможен через 3 дня после нормализации температуры тела, исчезновения симптомов общей интоксикации организма.
3. Больной должен находиться в хорошо проветриваемом, теплом помещении. В комнате необходимо регулярно проводить влажную уборку. Свежий воздух нормализует сон больного, улучшает дренажную функцию бронхов, уменьшает спазм бронхов и способствует рассасыванию воспалительного очага. При проветривании комнаты надо избегать сквозняков. Нужно следить за тем, чтобы больной не лежал долго в одном и том же положении, так как это приводит к формированию застойных явлений в легких, возникновению опрелостей и пролежней. Больного надо регулярно (не реже чем через каждые 2 ч) поворачивать с боку на бок, придавать ему полусидячее положение.
4. Регулярно следить за физиологическими отправлениями больного, подавать мочеприемник. При запорах ставить очистительную клизму. После каждого акта дефекации, а также 1–2 раза в день независимо от него необходимо подмывать больного.
5. Во время лихорадки больному рекомендуется давать большое количество жидкости (порядка 3 л в сутки) – кипяченую воду с соком лимона, минеральную воду без газа, фруктовые соки, отвар шиповника, морсы. Пища в этот период должна быть жидкой или полужидкой, витаминизированной, калорийной, легкоусвояемой. Полезны куриные бульоны, рыбные, овощные, молочные и фруктовые блюда. Кормить больного надо часто (5–6 раз в сутки), небольшими порциями. После нормализации температуры тела его переводят на общий стол, следя за тем, чтобы рацион был сбалансированным по основным питательным веществам (углеводам, белкам, жирам, витаминам) и достаточно калорийным. Курение и прием алкогольных напитков запрещаются.
6. При критическом (в течение нескольких часов) снижении температуры следует:
1) сообщить врачу о критическом снижении у больного температуры тела;
2) убрать из-под головы больного подушки или приподнять ножной конец кровати на 30–40 см;
3) дать больному выпить горячего чая, приложить к ногам горячие грелки;
4) регулярно подсчитывать пульс, частоту дыхательных движений, измерять АД.
7. Так как в этот период отмечается обильное потоотделение, нужно регулярно обтирать тело больного теплым полотенцем и менять нательное (а при необходимости и постельное) белье; оно должно быть теплым, а смена должна проводиться быстро, чтобы не переохладить больного.
8. После нормализации температуры тела и исчезновения симптомов интоксикации больному показана дыхательная гимнастика 6–8 раз в день.
9. По мере улучшения состояния больного переходят на сочетание дыхательной гимнастики с упражнениями для рук, ног, туловища (вдох – выпрямление туловища, разведение или поднятие рук, выдох – сгибание корпуса, сведение или опускание рук), подключают дыхательные упражнения с сопротивлением для увеличения силы дыхательных мышц.
В дальнейшем назначаются общеукрепляющие физические упражнения, ходьба, игры, занятия на тренажерах.
10. В стадии разрешения пациенту показаны процедуры, ускоряющие рассасывание воспалительного очага (горчичники на грудную клетку спереди и сзади, банки, полуспиртовые согревающие компрессы). После того как сняты горчичники или банки, надо насухо вытереть кожу больного и сделать легкий массаж спины.
11. После перенесенной пневмонии больной в течение 1 года находится под диспансерным наблюдением врача-терапевта. Необходимо контролировать регулярность осмотров. Во время диспансерного наблюдения проводится комплекс лечебно-профилактических мероприятий: ежедневная утренняя гимнастика, дыхательные упражнения, массаж, физиотерапия, прием адаптогенов. Рекомендуются закаливание и здоровый образ жизни.
Источник