С чем могут перепутать на снимке пневмонию
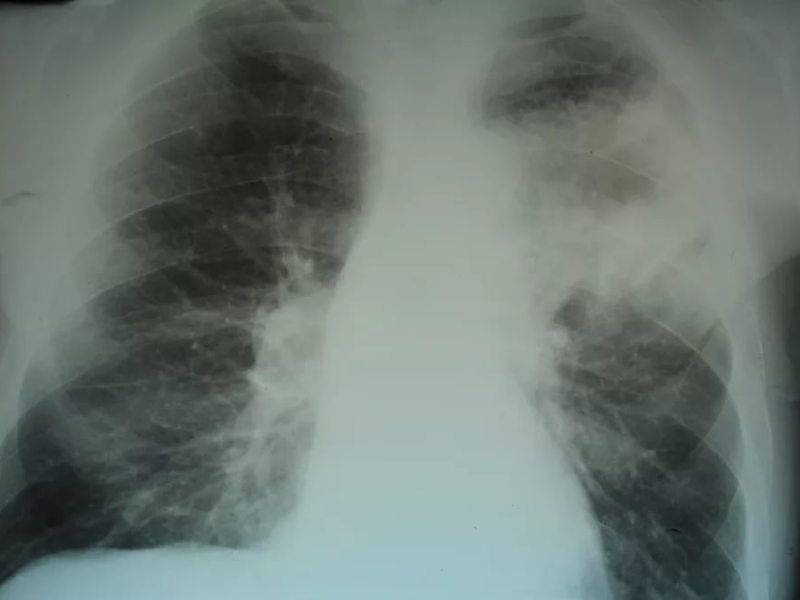
Туберкулез и пневмония обладают сходными симптомами, из-за чего могут возникнуть проблемы при диагностике. Отличить пневмонию от туберкулеза можно, т.к. туберкулезная инфекция вызывается исключительно микобактериями Mycobacterium tuberculosis, пневмония же – различными вирусами, бактериями, грибками.
Причины одинаковые или разные
Провоцируются пневмония и туберкулез заражением через респираторные органы. Воспаление легких – это самостоятельное заболевание, которое поражает только дыхательную систему.
Свое название болезнь получила по имени самого распространенного возбудителя этого заболевания Streptococcus pneumonia или пневмококка. На долю пневмококковых инфекций приходится до 70% всех легочных инфекций.
Туберкулез – это заболевание, возникающее при заражении микобактериями, способное поразить любой орган тела, исключая ногти и волосы. В большинстве случаев поражаются легкие.
Болезнь может протекать скрытно, переходя при снижении иммунитета в активную форму. По данным ВОЗ микобактерией заражено более 30% человечества, но проявляется болезнь только у 10% из инфицированных.
Различают туберкулезную инфекцию:
- легочную (развивается только в легких);
- внелегочную (поражает другие органы тела).
Первично микобактерии расселяются в легких. После выздоровления могут остаться неактивные закрытые очаги.
Возможно ли одновременное течение
Заболевания не могут протекать одновременно. У пневмококковой инфекции инкубационный период составляет 1-3 дня, из-за чего признаки заражения появляются почти сразу после контакта с больным человеком.
При первичном заражении туберкулезной палочкой между инфицированием и появлением симптомов проходит период от 1 месяца до 3 лет.
Одной из форм туберкулеза является казеозная пневмония.
Это тяжелое состояние развивается при заражении M. tuberculosis, характеризуется тяжелым протеканием, сопровождается ознобом, головной болью, отсутствием аппетита. Проявляется казеозная пневмония при туберкулезе кашлем, одышкой, проливным ночным потом, нарушением сна.
Симптомы и признаки
Острая форма легочного воспаления отличается бурным началом, и ее не спутать с начальной формой туберкулеза, характер протекания которого отличается постепенным нарастанием симптомов. Но есть виды туберкулезного инфицирования, которые определенными симптомами сходны с пневмонией.
Похож проявлениями на бактериальное поражение легких туберкулез:
- Диссеминированный. Начинается с резкого подъема температуры, одышки, головной боли, иногда отмечается увеличение печени, селезенки.
- Инфильтративный. Развивается на фоне ОРЗ, сопровождается лихорадкой, появлением крови в мокроте.
К симптомам туберкулеза на первых стадиях болезни относятся:
- кашель с мокротой;
- одышка;
- ухудшение аппетита;
- потеря веса;
- одышка;
- боль за грудиной, отдающая в спину и ребра;
- потеря веса даже при сохранении аппетита;
- повышение температуры до субфебрильных значений (37,5- 38°C);
- блеск глаз.
Отличается пневмония от туберкулеза интенсивностью нарастания проявлений. Туберкулезная инфекция развивается долго, и кашель появляется не сразу.
При пневмококковом воспалении кашель возникает сразу после ухудшения самочувствия. Воспаление протекает в острой (крупозной или очаговой) и затяжной форме.
Крупозное воспаление характеризуется бурным началом;
- жаром;
- резкой болью в груди;
- кашлем;
- кровохарканьем;
- одышкой;
- иногда – спутанностью сознания;
- отсутствием аппетита.
Очаговое воспаление легких часто развивается как осложнение ОРЗ или гриппа. На начало болезни указывает появление боли в груди, одышки при физической нагрузке, появление ночных потов, снижение веса.
Затяжная пневмония отмечается у людей с ослабленным иммунитетом. Ее можно перепутать с туберкулезом легких. Заболевание сложно отличить от туберкулезного заражения даже современными способами диагностики.
Особенности анамнеза
В анамнезе пневмонии отмечается предшествующие ей эпизоды переохлаждения, злоупотребления алкоголем, вирусной инфекции или гриппа. Частые легочные инфекции преследуют курильщиков.
К предрасполагающим факторам инфицирования палочкой Коха относятся плохое питание, проживание в сыром, холодном климате.
Если в окружении на работе или дома окажется туберкулезный больной, то человек также попадает в группу риска.
Туберкулез проявляется:
- впалостью подключичных и надключичных ямок, что вызвано недостаточным питанием;
- отечностью лица;
- атрофией дыхательной мускулатуры;
- уменьшением объема легких;
- отставанием пораженной стороны груди при дыхании;
- сужением межреберных промежутков;
- деформацией пальцев в виде «барабанных палочек» с расширенными концевыми фалангами;
- выпуклой формой ногтей («часовое стекло»).
Осматривая больного, врач определяет состояние лимфатических узлов. При туберкулезе легких могут воспаляться шейные, подмышечные, грудные узлы.
Для туберкулезного заболевания характерно непостоянство температуры. Отличие пневмонии от туберкулеза в том, что повышение температуры при туберкулезном инфицировании умеренное, не превышающее +38°C, а при воспалении легких развивается сильный жар.
Различие по физикальной диагностике
Отличие, которое выявляется при дифференциальной диагностике пневмонии и туберкулеза, относится к возбудителю. У инфицированного микобактерией человека в мокроте выявляются Mycobacterium tuberculosis.
Воспалительное поражение легких вызывают стрептококки, стафилококки, синегнойная палочка, легионеллы, хламидии, микоплазмы, цитомегаловирус и другие патогенные микроорганизмы.
Аускультативные признаки
Дифференциальный диагноз основан на выслушивании легких фонендоскопом, лабораторных исследованиях крови и мокроты, данных рентгенограммы.
Аускультацией при воспалительных заболеваниях легких выявляют, что:
- притуплен перкуторный звук над пораженным легким;
- дыхание жесткое;
- голосовое дрожание усилено;
- прослушиваются влажные или сухие хрипы;
- отмечается крепитация (хруст, появляющийся при разлипании альвеол);
- возникает шум трения плевры.
На начальной стадии туберкулеза выслушивание легких фонендоскопом может оказаться полностью безрезультатным. Но по мере разрушения легочной ткани появляются изменения в бронхах.
Разница между патологиями в том, что признаки бронхита при воспалениях легких наблюдаются с первого дня. При туберкулезном процессе разрушение идет с паренхимы, распространяясь на бронхи.
Рентген
Опасным воспалением при туберкулезе или пневмонии считается верхнедолевой очаг поражения, который чаще всего поражается микобактериями.
При пневмонии обнаруживаются на рентгене изменения, позволяющие отличить ее от туберкулеза:
- Уплотнение (инфильтрация) участка легких с неявными, размытыми очертаниями или в виде дымки (характерно для снимков при острой форме).
- Усиление легочного рисунка (при интерстициальной форме).
При верхнедолевой левосторонней пневмонии поражается до 5 долей легкого. Заболевания этого органа протекают тяжелее, чем правосторонняя пневмония, при которой поражается 1-3 участка.
Флюорографией при пневмонии чаще выявляется поражение нижних и средних частей с изменениями корня легкого.
При туберкулезном инфицировании изменения отмечаются в верхней части легкого, отличаются четкими очертаниями, без видимых изменений корня.
На рентгенограмме обнаруживается при туберкулезе:
- Диссеминированном. Множество мелких, хорошо очерченных, или более крупных пятен, есть каверны.
- Очаговом. Уплотнение находится не ниже 2 ребра, вокруг могут быть фиброзные тяжи, усилен легочный рисунок.
- Инфильтративном. Уплотнения правильной округлой формы на рентгеновском снимке в верхней легочной доле.
- Казеозной пневмонии. Множество полостей распада с неровными краями, очагами отсева, смещением средостения в больную сторону груди.
Лабораторные данные
В лейкоцитарной формуле при пневмонии наблюдается:
- сдвиг формулы влево, характеризующийся увеличением в крови количества молодых форм лейкоцитов;
- увеличение лейкоцитов, нейтрофилов;
- повышение СОЭ;
- повышение C-реактивного белка.
В мокроте обнаруживается повышенное количество нейтрофилов. При туберкулезном инфицировании в мокроте выявляется микобактерия.
На начальной стадии туберкулеза в анализе крови также обнаруживается сдвиг лейкоцитарной формулы влево, повышение СОЭ и C-реактивного белка, лейкоцитоз и нейтрофилез, но в меньшей степени, чем при пневмонии.
В начале болезни СОЭ возрастает до 25-30 мм/час, лейкоциты повышены незначительно или даже в пределах нормы.
По мере прогрессирования туберкулезного инфицирования эти показатели возрастают, но на ранних этапах определить, пневмония или туберкулез, по анализу крови невозможно.
Предположить туберкулез можно при этих показателях можно, если повышенному СОЭ и лейкоцитам сопутствует анемия, моноцитоз, лимфопения.
Разница в лечении
Микобактерия, вызывающая туберкулез, отличается повышенной устойчивостью к антибактериальным препаратам. Для подавления ее активности требуются назначение продолжительного курса лечения таких мощных антибиотиков, как Рифампицин, Изониазид. Курс лечения может продолжаться 2-6 месяцев.
Пневмония вызывается преимущественно пневмококками, стрептококками, стафилококками, и другими представителями бактерий, чувствительных к действию аминогликозидов, цефалоспоринов, пенициллинов.
Стандартный курс, который выбирают, чтобы лечить пневмонию, составляет 10-14 дней. При пневмонии улучшение наблюдается через 3-5 суток.
Когда применение Азитромицина, Хемомицина, Ипанема и других антибиотиков, эффективных при бактериальном воспалении, не дает улучшения, лечащий фтизиатр может назначить более сильные лекарства.
Может ли пневмония перейти в туберкулез
Воспаление в легких не может перерасти в туберкулезную инфекцию. Когда туберкулез определяют после легочного воспаления, то, скорее всего, изначально был поставлен неверный диагноз пневмонии.
Если человек болен пневмонией, иммунитет снижается, что создает условия для инфицирования палочкой Коха, попадающей в организм от больных. Но инкубационный период микобактерий длительный, во время болезни легких туберкулезное инфицирование не успеет развиться.
Задуматься о том, не может ли развиться туберкулез после пневмонии, стоит тем, кто ранее переболел туберкулезной инфекцией. Существует опасность переходящей в туберкулез верхнедолевой пневмонии, когда в организме уже присутствуют туберкулезные микобактерии.
Источник
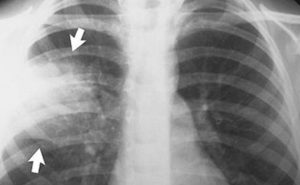 Рентгенограмма – самый распространенный метод исследования при выявлении заболеваний дыхательных путей и органов грудной клетки. Дело в том, что рентгеновский снимок позволяет оперативно выявить изменения в органах грудной полости и своевременно начать лечение. Неудивительно, что при подозрении на пневмонию назначается рентгенограмма.
Рентгенограмма – самый распространенный метод исследования при выявлении заболеваний дыхательных путей и органов грудной клетки. Дело в том, что рентгеновский снимок позволяет оперативно выявить изменения в органах грудной полости и своевременно начать лечение. Неудивительно, что при подозрении на пневмонию назначается рентгенограмма.
Пневмония на рентгене обычно видна очень хорошо. Лишь иногда для постановки диагноза приходится прибегать к другим методам исследования, когда нужно отличить бронхит и раннюю стадию пневмонии. Рентген в этом случае не всегда эффективен.
Рентген легких при пневмонии следует назначать сразу же после выявления хрипов у пациента. Но его обязательно нужно дополнить классическими бактериальными исследованиями для дифференциации диагноза.
Рентген при пневмонии очень эффективен, но назначать его все же следует только при появлении выраженных симптомов заболевания, так как лишнее рентгеновское излучение пользы организму не несет.
Показания и противопоказания
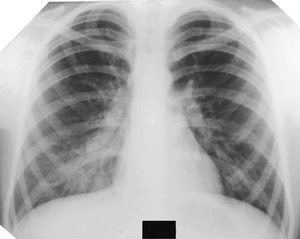 Рентгенологическое исследование назначается тогда, когда сильный кашель у пациента дополняется значительным отделением мокроты, повышением температуры тела. Кроме того, анализы крови должны показывать явный лейкоцитоз, указывающий на развитие в организме воспалительного процесса. При этом пневмония на рентгеновских снимках в зависимости от формы заболевания выглядит по-разному.
Рентгенологическое исследование назначается тогда, когда сильный кашель у пациента дополняется значительным отделением мокроты, повышением температуры тела. Кроме того, анализы крови должны показывать явный лейкоцитоз, указывающий на развитие в организме воспалительного процесса. При этом пневмония на рентгеновских снимках в зависимости от формы заболевания выглядит по-разному.
Очаговая и крупозная формы могут потребовать дополнительных рентгенограмм. По ним доктора отслеживают прогресс лечения болезни.
Как правило, рентген легких врачи назначают при первых подозрениях на развитие воспаления в органах дыхания. При этом врачи всегда учитывают общее состояние пациента. Они не забывают о том вреде, который может нанести рентгенография. Собственно, общее состояние пациента – это и есть единственное ограничение. Конкретных противопоказаний рентген легких не имеет.
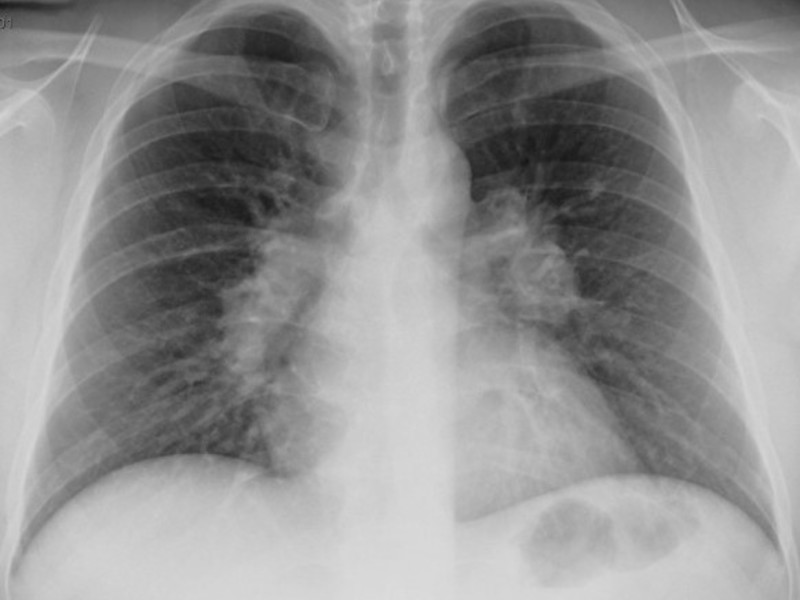
Очаговая пневмония на рентгене
Очаговая форма болезни проявляется легким лейкоцитозом, незначительными хрипами при дыхании и гипертермией. На начальном этапе развития заболевания его следы можно не обнаружить на рентгеновском снимке. Однако, опытный доктор может заподозрить заболевание по следующим косвенным признакам, видимым на снимках:
- Наличие теней.
- Признаки плеврита на рентгене.
- Увеличение размеров корня легкого.
- Нарушение структуры рисунка легочной ткани.
Проще всего пневмония на снимке выявляется в разгар болезни. На снимках становятся отчетливо видны очаги воспаления в виде темных пятен. Воспалительный процесс выгоняет из легочной ткани воздух, что делает ее более плотной. Появляются следующие признаки болезни:
-
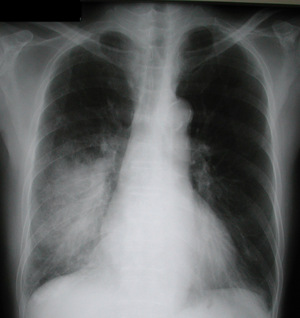 Отчетливые инфильтраты.
Отчетливые инфильтраты. - Тени приобретают нечеткие контуры.
- На стороне пораженной доли легкого в плевре возможно появление жидкости, которая отлично видна на снимках.
На стадии выздоровления признаки заболевания на рентгене постепенно уходят:
- Исчезают инфильтраты.
- Признаки жидкости в плевре исчезают.
Стоит отметить, что даже после выздоровления на рентгене в течение нескольких месяцев все еще будет наблюдаться деформация рисунка легочной ткани.
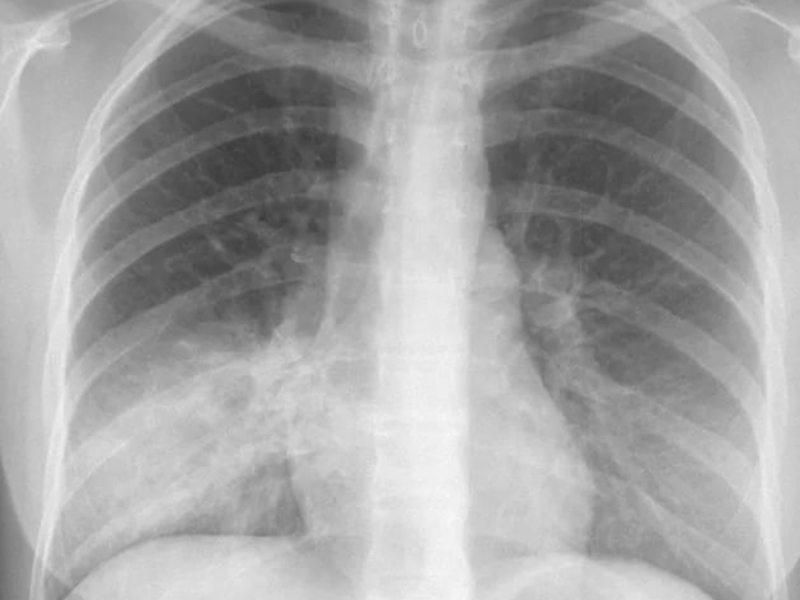
Крупозная пневмония на рентгене
При слиянии отдельных очагов воспаления легочной ткани возникает крупозная пневмония. Фото рентгеновского снимка, сделанного при этой форме заболевания, наглядно показывает отличия.
Как правило, при крупозной форме воспаления легких поражается одна или несколько долей легких сразу. Это создает серьезную угрозу жизни пациента.
На рентгене крупозная форма болезни проявляется следующими признаками:
- Ярко выраженные крупные тени, затрагивающие доли легкого целиком. Могут быть поражены оба легкого.
- Средостение смещается в сторону наиболее воспаленного легкого.
- На куполах диафрагмы отчетливо видны признаки деформации.
- Рисунок легочной ткани может не просматриваться.
Крупозная пневмония легче всего выявляется при рентгенологическом исследовании. Тем не менее для постановки точного диагноза врачи предпочитают делать рентгеновские снимки в двух проекциях. Это дает им возможность определить число пораженных воспалением сегментов органа и определить состояние средостения.
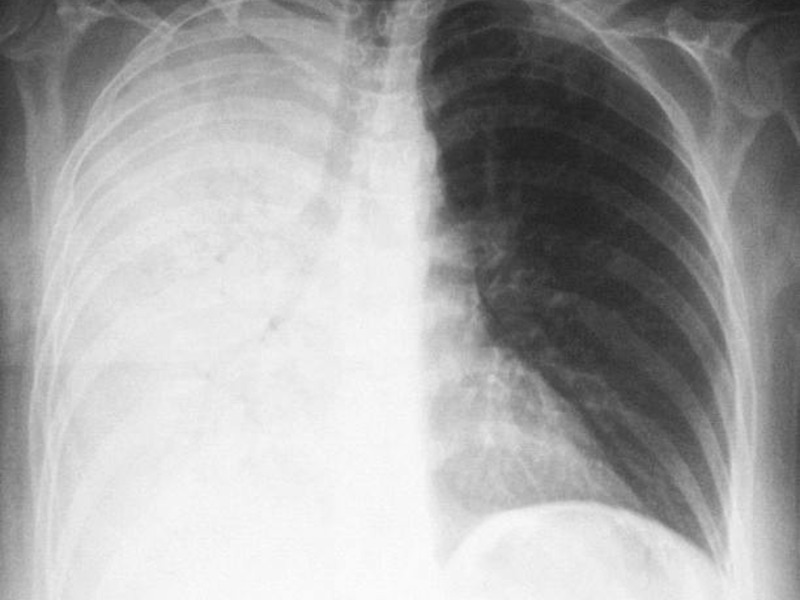
Атипичная пневмония на рентгене
Атипичная форма болезни характеризуется тем, что ее клиническая картина не соответствует картине на рентгеновском снимке. Это создает некоторые трудности при постановке точного диагноза.
Самый яркий пример атипичной пневмонии – микоплазменная форма болезни. На снимке она проявляется значительным очагом поражения. В патологический процесс вовлекается целая доля. Однако, при этом температура тела у пациента повышается незначительно. Кашель его не душит. Вместо болей в легких он жалуется на боль в горле.
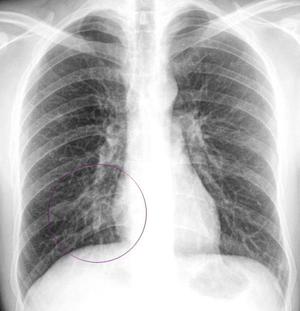
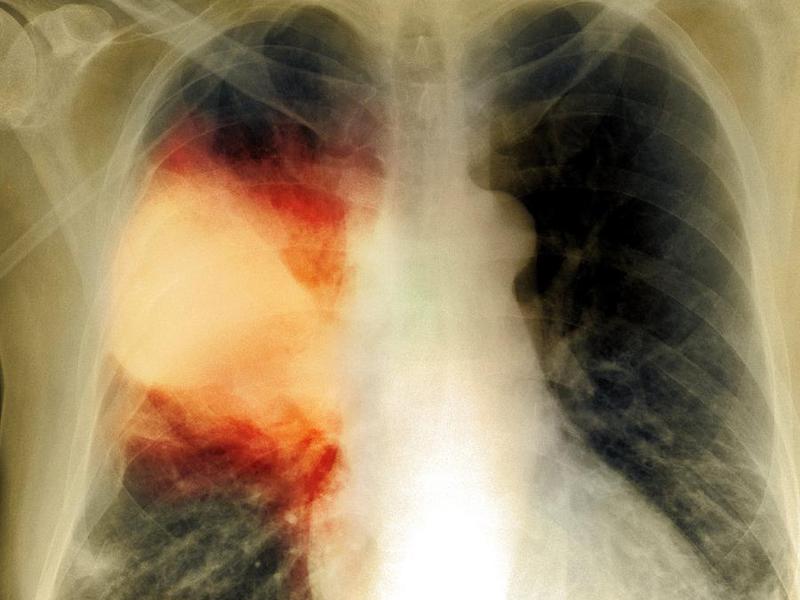
Особняком стоят неинфекционные пневмонии. Например, инфаркт-пневмония. Эта форма болезни развивается из-за проникновения в легкое тромба из легочной артерии. На снимке такое поражение имеет четкие контуры, из-за чего его можно спутать с инородным телом в легких.
С чем чаще всего путают пневмонию?
Рентгенологическое исследование позволяет отличить воспаление легких от следующих заболеваний:
-
 Бронхит. При этом заболевании затенения легочной ткани на снимке нет, но в корнях легкого просматриваются тяжи соединительной ткани. Из-за этого его часто путают с прикорневым воспалением легочной ткани, которое на рентгене дает картину тяжелого бронхита.
Бронхит. При этом заболевании затенения легочной ткани на снимке нет, но в корнях легкого просматриваются тяжи соединительной ткани. Из-за этого его часто путают с прикорневым воспалением легочной ткани, которое на рентгене дает картину тяжелого бронхита. - Наличие инородного тела. Если оно действительно попало в легкие, то его тень на снимке будет находиться в нижних отделах легкого, в то время как пневмония чаще зарождается в верхних отделах. Тем не менее инородное тело нередко путают с инфаркт-пневмонией.
- Плеврит. Эта патология в большинстве случаев появляется, если человек не лечил пневмонию либо лечил неправильно.
- Гемоторакс и пневмоторакс. У этих патологических состояний на снимках нет сходства с пневмонией, но есть один общий симптом – сильна боль в груди при дыхании.
Рентгеновские снимки при пневмонии у детей
У детей это заболевание на снимках выглядит немного иначе, чем у взрослых. Это объясняется тем, что организм ребенка реагирует на любое воспаление намного острее. Даже самый маленький инфильтрат может стать причиной крупозной формы болезни.
На рентгеновском снимке воспаление легкого у ребенка выглядит следующим образом:
- Очаги затенения локализуются в нижних отделах легких.
- Размеры инфильтратов очень маленькие. Чем выше их плотность, тем тяжелее болезнь.
- В средостении отмечается увеличение лимфатических узлов. Это отчетливо видно на рентгене.
- Участки поражения могут смазывать структуру корня легкого и полностью скрывать рисунок легочной ткани.
Из-за того, что у детей легочная ткань нередко вздувается без всякого воспаления, диагностировать пневмонию на начальных стадиях развития с помощью рентгеновских снимков бывает достаточно сложно. Кроме того, правильную диагностику при пневмонии у детей мешает поставить малый объем легочной ткани.
Заключение
Несмотря на популярность рентгенограммы как инструмента исследования при пневмонии, рентген все же не является основным диагностическим средством. Он позволяет выявить некоторые характерные признаки и не упустить из виду особенности течения заболевания. Для постановки точного диагноза требуется изучить клиническую картину болезни и оценить тяжесть симптомов.
Пневмония на рентгеновском снимке

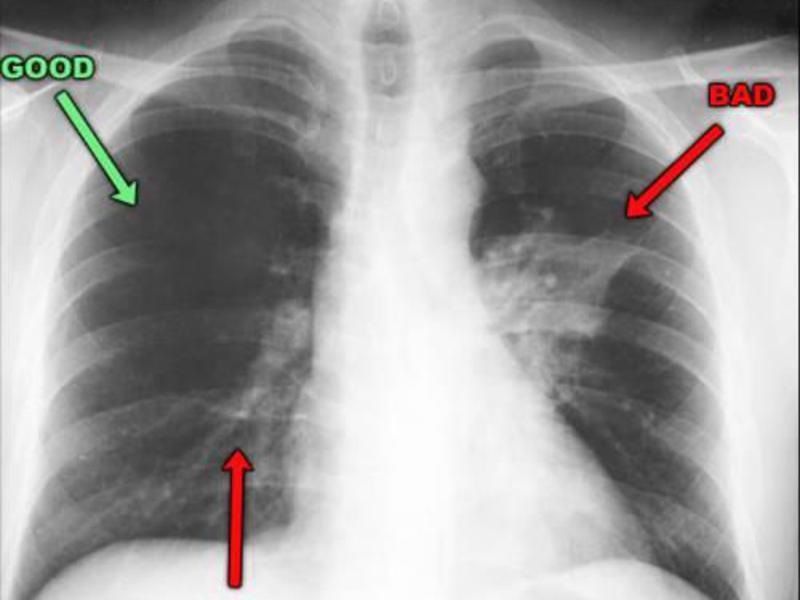
Источник
Фиброз, туберкулёз или рак?
Многие исследователи и врачи-практики указывают на данные, что 65 – 90 пациентов из ста, страдающих раком легкого, особенно на первых стадиях, подвергаются неграмотному лечению по поводу банальной простуды, пневмонии, астмы, фиброза легких, туберкулёза и других патологий, имеющих сходную симптоматику.

Первичные признаки напоминают проявления обычного воспаления, которые часто игнорируют, и время для полного излечения онкологии оказывается упущенным. Даже явные симптомы рака 3 – 4 стадии, когда нарушается дренажная функция бронхов, спадаются стенки легкого, а воспаление становится агрессивным, путают с проявлениями фиброза лёгких.
Поэтому точная дифференциальная диагностика рака легкого имеет ключевое значение для раннего начала лечения.
Основные методы диагностики
При подозрении на раковые изменения в легочной ткани проводят обязательный стандартный комплекс диагностических исследований:
Физическое обследование и анализ всех, даже слабых признаков, указывающих на легочную патологию;
Цитологическое исследование образца мокроты. Клетки опухоли обычно выявляют при раке центрального отдела (при периферической онкологии их обнаруживают только при многократных анализах).
- Рентгенография грудной клетки в двух проекциях, прицельная рентгенография.
- Крупнокадровая флюорография.
- НСКТ — компьютерная низкодозированная спиральная томография.
- Магнитно-резонансное обследование (томография МРТ)
- ПЭТ или позитронная эмиссионная томография (выполняется при решении вопроса о хирургическом вмешательстве).
- Бронхоскопия (непосредственное визуальное исследование слизистой и бронхов с помощью бронхофиброскопа или эндоскопа).
- Биопсия (морфологическое исследование под микроскопом фрагмента ткани бронха). Применяется для подтверждения диагноза. Назначают после проведения рентгенографии и КТ.
- Трансторакальная плевральная пункция.
- Анализ крови на содержание специфических онкомаркеров.
- Исследование клеток в смывах после проведения бронхоальвеолярного лаважа. По диагностической ценности приравнивается к биопсии.
Отличия новообразований лёгких от других болезней
Туберкулез и рак
Чем отличается туберкулез от рака и как распознать болезни по внешним признакам?
Туберкулез и рак легких – совершенно разные патологии, хотя внешние проявления этих заболеваний очень похожи. Злокачественное образование возникает по причине клеточных мутаций и не является заразным, а туберкулез вызван микобактерией (палочкой Коха) и крайне заразен.
Симптомы, свойственные обеим патологиям:
- выраженная потеря веса;
- сильная слабость в мышцах, общая утомляемость;
- кашель разной степени интенсивности, одышка;
- присутствие в мокроте кровянистых включений;
- болезненность в грудной клетке;
- нарушение частоты и ритма биения сердца.

Как же отличить туберкулез от легочной онкологии? Имеется определенная разница в симптомах, которую замечает опытный врач.
| Рак лёгких | Туберкулёз |
|---|---|
| повышение температуры происходит время от времени, может давать «свечки» выше 38С, сопровождается сильной слабостью | температура тела повышена постоянно и держится в диапазоне 37.2 – 38C |
| Кашель в начале болезни редкий, далее – постоянный, приступообразный, надсадный, мучительный | сильный кашель с мокротой и выраженными мелкопузырчатыми хрипами; мокрота скудная, бесцветная, без запаха |
| появление крови в мокроте (обычно на 2 – 3 стадии ракового процесса) | кровохарканье по мере прогрессирования болезни |
| боль за грудиной становится интенсивнее с развитием онкологии, не снимается стандартными анальгетиками | боль на стороне поражения, чаще при кашле |
| нет | повышенная потливость, обильный пот ночью |
| появление отеков на лице, в области шеи | нет |
| синева слизистых оболочек, губ, пальцев, ушей, связанная с нехваткой кислорода при нарушении дыхательной функции | увеличение лимфоузлов, хронический насморк, анемия |
Чтобы дифференцировать туберкулез легких и рак, обращают внимание на следующие особенности:
- раковые изменения в клетках при цитологическом исследовании фрагмента ткани очага поражения и лимфоузлов;
- при онкологии наблюдают заметное снижение концентрации лимфоцитов, при туберкулезе, наоборот — увеличенное содержание лимфоцитов;
- при злокачественном процессе существенно снижается количество альбуминов в сыворотке и увеличивается уровень белков-глобулинов;
- диагностика туберкулеза предусматривает также исследование не менее трех проб мокроты под микроскопом по Цилю-Нильсену;
- при туберкулезе проба Манту дает яркую положительную реакцию, при этом отмечается уменьшение фракций альбуминов и увеличение глобулинов; при раке реакция на туберкулин отрицательная или слабоположительная, а изменений в составе белковых фракций не происходит.
Пневмония и рак легких
Специалисты утверждают, что нередко в результате неверно поставленного диагноза – воспаления легких, больному с начальной стадией легочной онкологии назначаются физиопроцедуры с глубоким прогреванием. Подобные роковые ошибки во много раз усиливают агрессию опухоли.
Обычно для уточнения диагноза начинают лечение противобактериальными средствами, меняя антибиотик через 3 – 5 дней. При этом считается, что если за 10 – 14 дней не выявляется значительного улучшения, то есть основания для онкологического диагноза.
По итогам лечения и обследования, пневмонию подтверждают такие факторы, как:
- острое начало;
- выраженные признаки воспалительных явлений (могут присутствовать и при онкологии);
- выслушивание влажных хрипов;
- более высокий уровень лейкоцитов и СОЭ, которые снижаются в процессе лечения пневмонии;
быстрый лечебный эффект на фоне антибактериальной терапии (но в начальной стадии ракового процесса у 25 – 40 пациентов из ста антибиотики также дают ложноположительный результат); - положительные изменения на рентгенограмме спустя 10 – 14 дней на фоне лечения антибиотиками.
Последний фактор имеет в дифференциации онкологической патологии наибольшее диагностическое значение. Признаки рака и воспаления легких при рентгенографии очень схожи, затемнения при обоих диагнозах бывают однородными и неоднородными.
Но при анализе особенностей рентгенограммы, отмечается:
- тени раковой опухоли на первых стадиях имеют четкие очертания, иногда сложную форму;
- тень прикорневого узла заметно выражена;
- при прогрессировании контур затемнения размывается, и вокруг опухоли становится заметным так называемый «венчик», имеющий короткие или длинные «лучистые тени» (шипы, отростки), образование которых обусловлено активным распространением раковых клеток вдоль стенок сосудов и бронхов;
- размеры опухолевого узла не уменьшаются после терапии антибиотиками.
Фиброз и рак
Фиброз легких – аномальный процесс в легких, при котором их стенки спадаются (сжимаются), а вместо нормальной функционирующей ткани формируется соединительная. Чем агрессивнее она разрастается, тем сильнее выражено развитие фиброателектаза – сближение стенок органа, замена спавшейся ткани фиброзной и нарушение дыхательной функции вплоть до удушья, как при астме.
Внешние симптомы онкологии и фиброза легких почти не отличаются, и многие считают, что фиброз легкого это рак, хотя патологии имеют разную природу.
Хотя базовые признаки на первых стадиях обоих заболеваний аналогичны, однако при прогрессировании фиброза легких и масштабных поражениях ткани наблюдается:
- более сильный, чем при онкологии цианоз слизистых;
- увлажненный кашель;
- интенсивное нарастание сердечной недостаточности: пульсация, набухание вен на шее, тахикардия;
- изменения концевых фаланг пальцев по типу «барабанных палочек», а ногтей по типу «часовых стёкол».

Симптомы изменения пальцев по типу «барабанных палочек» и ногтей по типу «часовых стёкол»
Однако эти признаки не специфичны. Бронхоскопия в случае фиброза также не рассматривается, как показательное диагностическое исследование.
Чтобы точно определить, что это фиброз лёгких, а не рак, среди исследований выделяют:
- Рентгенографию, при которой изменения при фиброзе обнаруживаются с обеих сторон, чаще в нижних сегментах.
- Компьютерную томографию (как второй значимый метод).
- Ангиопульмонографию, позволяющую выявить расширение центральных ветвей в легочных сосудах и сужение периферических.
- Биопсию. Этот метод, применяемый для дифференциации рака от фиброза легких, считают самым достоверным.
Источник

