С пневмонией в больницы принимают
.jpg)
.jpg)
Фото: Пресс-служба Мэра и Правительства Москвы. Максим Мишин
Заболевания легких бактериальной природы продолжат лечить в центрах пневмонии.
Медики предложили включить больницы для лечения коронавирусной инфекции и пневмонии в единую систему. Об этом сообщили в оперативном штабе по контролю и мониторингу ситуации с коронавирусом в Москве.
8 апреля в столице создали клинический комитет по борьбе с коронавирусной инфекцией, куда вошли главные внештатные специалисты городского Департамента здравоохранения и главные врачи стационаров, в которых лечат пациентов с COVID-19 и пневмонией. Его участники предложили отказаться от разделения стационаров на коронавирусные и стационары для лечения пневмонии. Заболевания легких бактериальной природы продолжат лечить в центрах пневмонии.
Эксперты поясняют, что включение стационаров в единую систему необходимо по нескольким причинам. В частности, специализированные стационары для лечения пневмонии организовали исходя из прогноза роста количества пациентов с этим заболеванием (для лучшего контроля результатов лечения). Но сегодня подавляющее большинство случаев пневмонии вызвано коронавирусной инфекцией.
«Точность существующих тестов для выявления COVID-19 составляет 70–80 процентов, а в некоторых случаях тестирование дает ложноотрицательные результаты, и доля таких результатов значительна. Сейчас при диагностике ключевую роль играет оценка клинической картины в сочетании с данными компьютерной томографии (КТ) или рентгена», — пояснил главный врач городской клинической больницы № 40 Денис Проценко.
Исходя из этого, в комитете предложили изменить маршрутизацию пациентов. Если при госпитализации в стационар у пациента еще нет результатов теста, но при обследовании в приемном отделении выявляются признаки пневмонии и COVID-19 с характерными клиническими проявлениями, то он госпитализируется в стационар и ведется как больной с коронавирусной инфекцией.
«На практике мы уже работаем по новому алгоритму. Скорая везет к нам пациентов с пневмонией и без результатов тестов на коронавирус. При поступлении на основании результатов КТ характерной клиники мы уже можем заподозрить коронавирус», — отметил Сергей Петриков, директор Научно-исследовательского института скорой помощи имени Н.В. Склифосовского.
Городская клиническая больница № 52, которая несколько месяцев принимала больных с пневмонией, теперь станет новым коронавирусным стационаром. По словам Марьяны Лысенко, главврача больницы, доктора медицинских наук, в медучреждении с конца февраля помощь ведущих терапевтов, пульмонологов и анестезиологов-реаниматологов получают пациенты с пневмонией разной этиологии. В завершение работ по перепрофилированию и дооснащению шестого корпуса будут готовы дополнительные мощности для приема больных с подтвержденной коронавирусной инфекцией.
«Практический опыт, потенциал наших лучших специалистов и оснащение на уровне ведущих клиник мира позволят нам помочь еще большему числу пациентов», — добавила она.
Руководитель Департамента здравоохранения Москвы Алексей Хрипун сообщил, что на основании консенсуса членов клинического комитета по COVID-19 подписан приказ Департамента об изменении принципов маршрутизации пациентов, диагностики и принятия клинических решений на уровне приемного отделения, в период пребывания в стационаре и при выписке больных.
Пациентов с COVID-19 принимают в 13 городских стационарах. Продолжается подготовка к развертыванию госпиталей для лечения больных коронавирусной инфекцией еще в нескольких больницах.
Узнать больше о профилактике коронавируса и методах борьбы с заболеванием можно по телефону горячей линии: +7 (495) 870-45-09 (ежедневно с 08:00 до 21:00), а также в спецпроекте mos.ru.
Перепланировка палат и обеспечение безопасности: ГКБ имени С.И. Спасокукоцкого переоборудуют для пациентов с коронавирусом При Сеченовском университете открылся стационар для приема пациентов с COVID-19
Источник
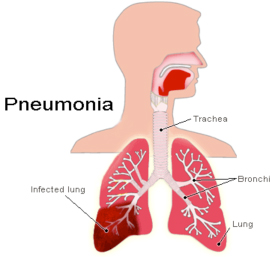
Пневмония — заболевание системы органов дыхания, характеризующееся развитием воспалительного процесса в легочной ткани (преимущественно в альвеолах).
Различают два основных типа пневмоний:
- Внебольничная пневмония. Внебольничными принято называть пневмонии, возникшие вне стационара больницы или в первые двое суток (48 часов) после госпитализации.
- Госпитальная (нозокомиальная) пневмония. Госпитальными называют пневмонии, резвившиеся в больничных условиях, спустя 48 часов (двух суток) и более после госпитализации. Лечение госпитальной пневмонии может представлять значительные сложности, так как эти пневмонии часто вызываются устойчивыми к антибиотикам штаммами микроорганизмов, циркулирующими в отделениях стационара. Такие пневмонии отличаются тяжелым течением и высокой летальностью.
Причины
Причиной развития пневмонии является проникновение инфекции в легочную ткань. Чаще всего пневмонии развиваются в результате размножения бактерий, реже причиной являются вирусы, грибки, микоплазмы и др. Встречаются также смешанные формы пневмонии, когда высевается сразу несколько возбудителей. Лечение пневмонии должно проводиться с учетом ее причины и на основе данных бактериологического исследования (определения чувствительности флоры к антибиотикам). Повышается риск развития пневмонии у лиц, злоупотребляющих алкоголем, у курильщиков, у больных ХОБЛ, при иммунодефицитах, а также при переохлаждении.
Подозреваете воспаление легких?
Получить консультацию, а также записаться на прием Вы можете по тел.:
+7 (499) 266-98-98
Классификация
- По патогенезу:
- Первичная — воспалительный процесс развивается сразу в легочной ткани как самостоятельное заболевание.
- Вторичная — развивается как осложнение других заболеваний (застойная пневмония при сердечной недостаточности, вирусная пневмония на фоне ОРВИ, параканкрозная пневмония на фоне рака легких, аспирационная пневмония, пневмония на фоне травмы). Лечение вторичной пневмонии должно включать воздействие на причину, ее вызвавшую.
- По распространенности:
- Очаговая — захватывает небольшой участок легких
- Сегментарная — захватывает сегмент или несколько сегментов легких
- Долевая — захватывает полностью долю легкого
- Тотальная — захватывает целиком легкое
- По возбудителям:
- Бактериальная
- Вирусная
- Грибковая
- Атипичная. Атипичными называют пневмонии, вызванные «нетипичными» для этого заболевания возбудителями (хламидии, микоплазмы, легионеллы и др.) и характеризующиеся стертой клинической картиной. Лечение атипичной пневмонии осложнено неэффективностью обычных, общепринятых методов.
Клиника
Заболевание обычно развивается остро, нарастают симптомы интоксикации, повышается температура тела до 39–40 градусов, отмечается головная боль, слабость, потливость, боли в грудной клетке, кашель с мокротой, боли в мышцах. Для атипичной пневмонии характерно постепенное начало, субфебрильная температура, сглаженность симптомов. Пневмония протекает более тяжело у людей, злоупотребляющих алкоголем, больных нефритом и заболеваниями печени.
Диагностика
Диагноз пневмонии устанавливается на основании данных осмотра, рентгенологического исследования, компьютерной томографии. Диагностические мероприятия включают посев мокроты с идентификацией возбудителя и определением чувствительности к антибиотикам. Наша клиника оснащена всем необходимым оборудованием, включая собственную клинико-диагностическую лабораторию, что позволяет в кратчайшие сроки провести обследование и назначить эффективное лечение при пневмонии.
Лечение пневмонии
В лечении пневмонии основная роль отводится антибиотикам. Назначают макролиды, метрогил, фторхинолоны, амоксиклав, бета-лактамы, карбапенамы, цефалоспорины, а также сочетания антибиотиков.
Применяются препараты, расширяющие бронхи (бронхолитики), а также препараты, улучшающие отделение мокроты. При необходимости проводится дезинтоксикационная терапия. Лечение пневмонии должно проводиться в условиях стационара.
Источник
Григорий Туманов · 9 апреля
53,9 K
Мы — журналисты, которые задаются вопросами о том, как жить в России.
8 апреля в Москве создали Клинический комитет по борьбе с коронавирусной инфекцией. По итогам первого заседания врачи приняли решение отказаться от разделения стационаров на коронавирусные и для лечения пневмоний. Как пишет главный врач больницы в Коммунарке Денис Проценко, сейчас большинство новых случаев пневмонии среди населения вызваны коронавирусом. Но тесты ПЦР на коронавирус иногда выдают ложноотрицательный результат. Главный внештатный пульмонолог Минздрава Сергей Авдеев оценивает их точность не более в 70-80%.
Из-за этого комитет и решил изменить маршрутизацию пациентов. Теперь, если у пациента нет результатов теста, но есть характерные симптомы, а на компьютерной томографии врачи видят признаки пневмонии — человека госпитализируют в стационар и считают больным коронавирусом. Это позволит как защитить персонал больниц, которые теперь будут работать с такими больными по другим стандартам, так и поможет оценить уровень эпидемии в России более точно. Скорее всего, уровень заболевших в России в ближайшие дни значительно вырастет, благодаря этому решению.
Через такой путь прошел и Китай. В середине февраля они также решили изменить критерии подсчета заболевших и включить в них тех, у кого COVID-19 был поставлен только по результатам КТ и симптомам. До этого, все случаи пневмоний в Китае диагностировалась как «вероятно инфицированный». После этого решения их эксперты зафиксировали увеличение случаев заболеваемости (примерно в 10 раз) и смертности, по сравнению с предыдущим днем. Но врачи получили свободу в незамедлительной постановке диагноза и лечения больных, без ожидания результатов теста.
Судя по графикам, такой скачок заболевших в Китае сохранялся два дня, а потом вернулся к предыдущим значениям. До смены критериев в сумме было около 44 тысяч заболевших, а в среднем их число увеличивалось на 1,5-2 тысячи в день. После смены за два дня их количество достигло 64 тысяч. В обычном режиме, скорее всего, за эти дни прибавилось бы только 4 тысячи, а не 20. Если говорить про смертность, то в среднем в Китае погибало около 100 человек в день. После введения новых критериев это число достигло около 300 человек за один день, после 200, а потом вернулось к 100 случаям.
В России за последнюю неделю количество заболевших увеличилось с 4149 до 10131. В среднем прирост идет около 1000 человек в день.
Скорее всего, изменение маршрутизации пациентов увеличит на какой-то период количество ежедневных случаев COVID-19. Врачи смогут, не дожидаясь результата теста, начинать лечить больного и принимать сразу необходимые меры предосторожности в работе.
Интересно, правда ли это))?
Видимо, пошли по итальянскому пути, когда даже от гриппа перестали умирать, и так… Читать дальше
Студентка шестого курса, педиатрического факультета, ПМГМУ имени И.М. Сеченова.
После первого заседания клинического комитета города Москвы, в который входят главврачи короновирусных стационаров, было приничто решение о приравнивании пневмонии к больным с короновирусной инфекцией. Это связано с тем,что у пациентов с пневмонией, спустя какое-то время подтверждается короновирус, и такие случаи увеличатся.
«Кроме того, точность существующих тестов… Читать далее
потому что , что коронавирус часто осложняется пневмонией, лучше подстраховаться. Правильно сделали что приравняли. Также у больных коронавирусом тест может быть и отрицательным.
Москва таперь большая,а большинство клиник относится к институтам,для научной работы необходимо 70% больных.Необходимого количества больных не набирается,вот и решили приравнивать.Ещё-и надбавку доплачивают как военным,хотя воюют на информационном поле проигрывая постоянно,в регионах даже»масочный режим»не введён и реальные больные есть!Научно доказано,что дым убивает… Читать далее
Решение абсолютно правильное, оно позволит гораздо быстрее изолировать действительно инфицированных больных, результаты тестирования которых на короновирус могут быть и отрицательными.
Если межпозвоночная грыжа не беспокоит нужно ли делать операцию?
Прочтите внимательно, это ВАЖНО!
Удаление грыжи может дать нужный эффект, но врачи всячески оттягивают момент назначения операции, стараясь решить вопрос консервативными методами. Риск при операции очень большой, доктора его понимают.
Случаи, в которых скоро будет необходима операция по удалению грыжи поясничного отдела позвоночника, но можно немного повременить:
- Неэффективность классических видов лечения – медикаментозного, физиотерапевтического, народной медицины;
- Ярко выраженный болевой синдром, не спадающий уже несколько месяцев, который человек способен вынести без помощи антидепрессантов и наркотических болеутоляющих препаратов.
Случаи, в которых необходима срочная операция, когда в любую минуту может наступить сильное ухудшение состояния:
- Внушительные размеры межпозвоночной грыжи (более 10 мм);
- Нарушения работы органов таза, проблемы с мочеиспусканием и эрекцией (у мужчин);
- Снижение чувствительности в ногах, вялость, слабость, шаткость походки;
- Разрыв фиброзного кольца и вытекание пульпозного ядра в спинномозговой канал. Такая ситуация является очень опасной и без операции приводит к параличу.
Перед любой операцией обязательно проводят обследование с помощью магнитно резонансной или компьютерной томографии, а также необходимо сдать ряд других анализов. После хирургического вмешательства проводится дезинфицирование участка с целью обезопасить пациента от разного рода инфекционных поражений позвоночника.
Настоятельно рекомендую ознакомиться с эффективным методом лечения суставов и позвоночника, которое можно применять в домашних условиях. Если интересно, вот ссылка.
Прочитать ещё 1 ответ
Подскажите, пожалуйста, действительно ли сейчас с пневмонией средней тяжести лечат на дому? Благодарю!
Управляющий российским филиалом Financer. Консультант-эксперт с 8-летним опытом…
Профессионально не подскажу, но могу поделиться личным опытом. У меня только недавно сестра отболела пневмонией средней тяжести. И да, ее отправили лечиться домой — выписали лекарства, уколы, учтонили, есть ли дома, кто умеет ставить уколы, и дальше уже только по окончанию уколов надо было уже идти к врачу (если состояние не ухудшится, конечно).
Перестрессовали за это время бешено (у сестры еще и астма), но, насколько объяснила врач, если ситуация не тяжелая, они сейчас просто уже бояться отправлять человека не в тяжелом состоянии в больницу — не дай бог что.
Источник
В Москве больше не будут делить пациентов на больных пневмонией и тех, кто инфицирован коронавирусом. Во всяком случае на этапе поступления в больницы. С такой инициативой выступил созданный вчера при департаменте здравоохранения Москвы Клинический комитет по борьбе с коронавирусом. Врачи объясняют, что точность существующих тестов на COVID-19 «составляет 70–80%, а в некоторых случаях тестирование дает ложноотрицательные результаты». Поэтому необходимо начинать лечение как можно раньше, чтобы «не потерять время для назначения адекватной терапии и, в первую очередь, кислородной поддержки».
Столичные больницы, работающие на прием больных с коронавирусной инфекцией, и медучреждения, принимающие пациентов с пневмонией, необходимо объединить в одну систему. Как сообщили в Оперативном штабе по контролю и мониторингу ситуации с коронавирусом в Москве, с такой инициативой выступили члены созданного при московском департаменте здравоохранения Клинического комитета по борьбе с коронавирусом. В него вошли, в частности, главные внештатные специалисты ведомства и главврачи стационаров, определенных под размещение больных коронавирусной инфекцией и пневмонией. Отметим, комитет был создан накануне, 8 апреля (приказ размещен на сайте ведомства) под председательством главы департамента здравоохранения Алексея Хрипуна.
Инициатива отказа от разделения стационаров на коронавирусные и стационары для лечения пневмонии стала первым решением комитета. «Заболевание легких бактериальной природы продолжат лечить в центрах пневмонии»,— говорится в сообщении, распространенным департаментом. «Подписан приказ об изменении принципов маршрутизации пациентов, диагностики и принятия клинических решений на уровне приемного отделения, в период пребывания в стационаре и при выписке больных»,— заявил господин Хрипун.
В сообщении оперативного штаба уточняется, что сейчас пациентов с COVID-19 принимают в 13 городских стационарах, госпиталях для лечения больных коронавирусной инфекцией еще в ряде московских больниц.
В департаменте поясняют, что, по мнению экспертов, «специализированные стационары для лечения пневмонии были организованы исходя из прогноза роста заболеваемости пневмонией, стандартизации лечения и лучшего контроля за его результатами»: «Но в настоящее время подавляющее большинство случаев пневмонии вызваны новым коронавирусом, что в условиях эпидемии вполне понятно. Эта тенденция особенно отчетливо заметна в последние несколько дней». По словам главврача медцентра в Коммунарке Дениса Проценко, «точность существующих тестов для выявления COVID-19 составляет 70–80%, а в некоторых случаях тестирование дает ложноотрицательные результаты, и доля таких результатов значительна». «Сейчас при диагностике ключевую роль играет оценка клинической картины в сочетании с данными КТ или рентгена»,— уверен он.
Согласно новым рекомендациям, «если при эвакуации в стационар у пациента еще нет результатов теста, но при обследовании в приемном отделении выявляются КТ-признаки пневмонии-COVID-19 с характерными клиническими проявлениями, то он госпитализируется в стационар и ведется как больной с COVID-инфекцией».
Директор НИИ имени Склифосовского Сергей Петриков отметил, что на практике эта схема уже действует: «Скорая везет к нам пациентов с пневмонией и без результатов тестов на коронавирус. При поступлении на основании результатов КТ, характерной клиники мы уже можем заподозрить коронавирус». В сообщении департамента здравоохранения Москвы отмечается, что городская клиническая больница №52, которая несколько месяцев принимала больных с пневмонией, «теперь станет новым коронавирусным стационаром». «С конца февраля в больнице помощь ведущих терапевтов, пульмонологов и анестезиологов-реаниматологов получают пациенты с пневмонией различной этиологии»,— расказала главврач ГКБ №52, доктор медицинских наук Марьяна Лысенко.
Как рассказал “Ъ” на условиях анонимности врач, работающий в одной из инфекционных больниц, принимающей пациентов с коронавирусной инфекцией, «обычно в апреле количество больных внебольничными пневмониями снижается в связи с общим снижением заболеваемости респираторными заболеваниями»:
«Если сейчас у человека выявлена пневмония, то его надо расценивать как в высокой степени больного коронавирусом даже при отрицательных ПЦР-исследованиях».
Он пояснил, что «если такого пациента изначально не вести как пациента с коронавирусной инфекцией, то можно потерять время для назначения адекватной терапии и в первую очередь кислородной поддержки»: «Поэтому необходимо начинать лечить коронавирусную инфекцию еще до того, как она лабораторно подтверждена».
Говоря о новом алгоритме госпитализации, эксперт рассказал, что пациентов с подтвержденным COVID-19 должны размещать на одном этаже. Пациентов, у которых высокая степень вероятности этой инфекции по данным КТ, скорее всего также направят к ним. «В связи с тем, что для COVID-19 изменения на КТ выявляются уже на третий день болезни, то в настоящий момент любого больного с двусторонней пневмонией следует вести как больного коронавирусной инфекцией,— продолжает он.— Если же нет ни результатов теста, ни показателей по КТ, то человек пойдет в провизорное отделение. А если в этом отделении будет впоследствии выявлен человек с COVID, он будет направлен в отделение, где уже лежат пациенты с подтвержденном диагнозом». Врач отметил, что «на этапе элементарной сортировки в приемном отделении, если нет подтвержденного результата теста, невозможно отделить пациентов с коронавирусной инфекцией и без нее, поэтому необходим этап размещения в провизорном отделении». «Конечно, в таких отделениях максимально необходимо размещать пациентов в небольших палатах и с соблюдением противоэпидемического режима, чтобы они ходили в масках, а лучше вообще не ходили, а находились постоянно в палатах, оборудованных санузлом и, например, электрочайником. Тогда и необходимости выходить из палаты не будет»,— говорит собеседник “Ъ”.
В распоряжении “Ъ” есть приказ от 8 апреля об утверждении алгоритма действий врача при поступлении в стационар пациента с подозрением на внебольничную пневмонию, коронавирусную инфекцию, а также «порядка выписки из стационара таких пациентов для продолжения лечения на дому». Так, согласно документу, при поступлении в стационар пациента с положительным результатом ПЦР-исследования на РНК коронавируса, в приемном отделении он должен быть незамедлительно обеспечен средством индивидуальной защиты (маской и перчатками). После проведения анализов, на основании клинических данных, врач приемного отделения принимает решение о госпитализации пациента в стационар при наличии сочетания изменений на КТ с любыми из двух и более признаков: лихорадка (температура более 38,5 градуса), частота дыхательных движений от 30, сатурация крови кислородом ниже 93%.
При поступлении пациента в стационар без результата ПЦР-исследования на коронавирус или с отрицательным результатом теста первичный алгоритм действия такой же, как и для пациентов с положительным результатом: обеспечение индивидуальными средствами защиты и далее обследование. «На основании клинических данных и результатов лабораторных и инструментальных методов исследования врач приемного отделения принимает решение о госпитализации пациента в стационар при наличии сочетания изменений на КТ, соответствующих средней и высокой вероятности коронавирусной пневмонии»,— отмечается в документе. В стационаре у пациента должен быть взят мазок из носа и ротоглотки для анализа на COVID-19, мазок из носа для анализа на грипп, а также забор мокроты для анализа прочих этиологических агентов пневмонии.
«При отсутствии показаний для госпитализации, а именно при отсутствии тяжести пневмонии, лихорадки, сатурации кислорода на воздухе ниже 93%, одышки и факторов риска тяжелого течения коронавирусной инфекции пациент направляется на лечение в амбулаторных условиях (на дому),— говорится в документе.— При этом оформляется добровольное согласие на получение медпомощи в амбулаторных условиях». В течение двух часов затем этот документ должен быть направлен в дирекцию по координации деятельности медицинских организаций департамент здравоохранения Москвы, а также в медорганизацию, оказывающую первичную медико-санитарную помощь по месту жительства пациента. Врач поликлиники уже на следующий день должен обеспечить постановку пациента на медицинское наблюдение по месту жительства, «фотосъемку с одновременной идентификацией гражданина посредством предъявления документа, удостоверяющего личность», «разъяснение пациенту обязанности использовать дистанционный медицинский сервис ТМИС (телемедицинская информационная система) и специальное программное обеспечение «Социальный мониторинг»». Врач поликлиники также должен вручить проживающим в одном жилом помещении с пациентом постановления главного санитарного врача Москвы о нахождении в режиме изоляции в течение 14 дней.
Валерия Мишина
Источник


