Сестринский уход за пациентами с пролежнями

Дата публикации: 16 ноября 2018.
Врач-анестезиолог-реаниматолог отделения анестезиологии и реанимации №1
Гапеенко И.А.
Пролежни (гангрена мягких тканей — кожи, подкожной клетчатки и др.) образуются в результате нервно-трофических изменений или нарушений кровообращения у ослабленных и тяжелых больных на тех участках тела, которые подвержены длительному сдавливанию чаще всего из – за вынужденного длительного неподвижного нахождения больного в постели.
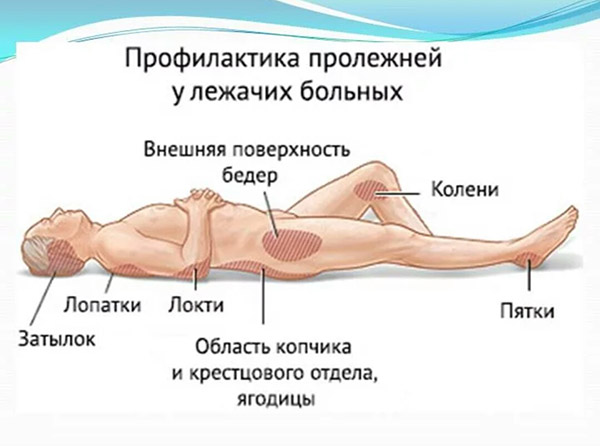
При длительном положении больного на спине, в первую очередь сдавливаются мягкие ткани в области крестца, пяток, затылка, где чаще всего и образуются пролежни. Нередко пролежни появляются и в других местах, где костные выступы расположены непосредственно под кожей (лопатки, большие вертелы бедренных костей и др).
Другими предрасполагающими факторами развития пролежней являются: ожирение или истощение больного; диспротеинемия; анемия; сухость кожи с образованием трещин; повышенная потливость; недержание кала и мочи; любые факторы, вызывающие повышенную влажность постели; любые формы нарушения периферического кровообращения.
Помимо всего прочего пролежни опасны тем, что являются входными воротами для инфекции, что может привести к развитию раневой инфекции и сепсиса.
Классификация по Торрансу
В клинической практике принято классифицировать степени пролежней по 5-ступенчатой разбивке.
- 1 этап. Реактивная гиперемия и покраснение имеет обратимый тип. При надавливании на поражённое место возникает покраснение, которое моментально исчезает. Это говорит о том, что микроциркуляция кровяных сосудов происходит без изменений.
- 2 этап. После надавливания сохраняется эритема (покраснение кожи). Это означает, что участок кожи имеет микрососудистые травмы, воспаление или тканевую отёчность. На кожном покрове формируются явные признаки повреждения (волдыри и так далее). Именно на этом этапе пролежни , начинают приносить пациенту первые болевые ощущения.
- 3 этап. Полное повреждение кожного покрова, доходящее в глубину до границы основной ткани. Края ран имеют чёткие контурные границы. Наблюдается отёчность и эритема. Дно раны заполнено грануляционной тканью, красного или жёлтого цвета распадающихся тканей.
- 4 этап. Как выглядят пролежни на этом уровне заболевания? Повреждены подкожные ткани. Жировой некроз вызван воспалением и тромбозом мелких сосудов. Зона пролежней, как правило, имеет хорошо разграниченные очертания. Дно раны может быть покрыто чёрным некрозом (омертвление тканей).
- 5 этап. Расширенный некроз, с распространением на фасции (плотная оболочка, покрывающая мышцы) и мышечные ткани. Повреждаются суставы и кости, образуя глубокие свищи чёрного цвета.
Различные стадии пролежней имеют определённые методы лечения. На начальном этапе (1, 2 и 3 уровень), достаточным является консервативный метод лечения, основанный на антисептических повязках. При 4 и 5 уровне, исправить положение, можно только при помощи хирургических манипуляций. Надлежащий уход за пролежнями поможет избежать радикальных мер воздействия. Легче болезнь предупредить, чем её лечить, тем более что это очень сложный и трудоёмкий процесс.
Профилактика пролежней. Алгоритм действий
Медицинская сестра должна ежедневно осматривать больного, при выявлении малейших признаков формирования пролежней сообщить врачу. Во многих клиниках широкое распространение получили одноразовые предметы ухода за больными и средства ухода за кожей. Хорошо обезжиривают кожу, разбавленная 1:1 смесь 40% этилового спирта с шампунем. При обтирании обращают внимание на складки кожи, особенно у тучных людей. Больных с нарушением функций органов малого таза, а также длительное время находящимся на постельном режиме следует подмывать не реже двух раз в день. Наиболее известной является система одноразовой санитарной гигиены EURON, включающая различные прокладки с поглощающими слоями разной степени впитываемости; целлюлозные простыни, не образующие складок; влажные бактерицидные салфетки и др.

С целью профилактики пролежней необходимо:
- исключить наличие на постели крошек, складок; длительный контакт кожи с мокрым бельем;
- постельное белье должно быть без рубцов, заплаток, пуговиц;
- область спины, крестца 1-2 раза в день следует протирать камфорным или салициловым спиртом;
- необходимо подкладывать под костные выступы резиновые круги, обернутые негрубой тканью, ватно-марлевые и поролоновые подушки, валики и др. При длительном нахождении больного в кресле-каталке или инвалидной коляске поролоновые или другие прокладки подкладывают под ягодицы, спину и стопы больного. Лучше всего использовать функциональные кровати, и специальные поролоновые или противопролежневые матрацы, наполненные водой, воздухом или гелием;
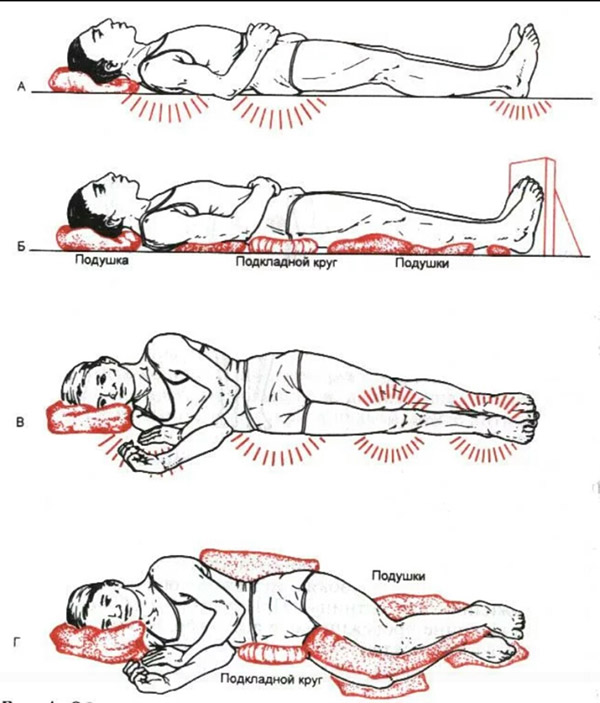
- несколько раз в день (желательно каждые 2 часа) необходимо переворачивать больного, менять положение тела (на одном, другом боку, положение ФАУЛЕРА с упором для ног и др.); для перемены положения тела больного нельзя сдвигать – только приподнимать, перекатывать и т. д.;
- при поворотах больного кожные покровы в местах возможного формирования пролежней нетравматично массируют, при мытье кожи исключают трение кусковым мылом; используют только жидкое мыло; если кожа сухая ее смазывают защитными кремами или мазями (например, мазью «ПАНТЕТОЛ»); при избыточно влажной коже последнюю протирают мягкой салфеткой, обрабатывают препаратами типа «БЕПАНТЕН», «ВАЗА-ПЕНА»;
- при недержании мочи и кала использовать эффективные моче- и калоприемники, впитывающие прокладки, простыни, памперсы и др.;
- обучать родственников правилам ухода за больным, обучать пациента технике изменения положения тела, в том числе с использованием технических приемов и специальных вспомогательных средств.
При первых признаках пролежней: 1-2 раза в день смазывать места покраснения камфорным спиртом, разрезанным пополам лимоном, спиртовым раствором бриллиантового зеленого, 5-10% раствором марганцовокислого калия, проводить кварцевание.
При развитии пролежня – его обрабатывают 0,5% раствором калия перманганата. При присоединении инфекции рану обрабатывают антисептическими препаратами, в том числе мазевыми; ферментами; веществами, стимулирующими репаративные процессы (СОЛКОСЕРИЛ, АЦЕРБИН, ИРУКСОЛ, АРГОСУЛЬФАН, БЕПАНТЕН ПЛЮС, БАКТРОБАН и др.). Хорошо зарекомендовало себя использование раствора или геля цинка гиалуроната (куриозин). Препарат обладает обезболивающим, антибактериальным эффектами, стимулирует процессы заживления, предотвращает присыхание перевязочного материала и травмирование грануляций. При выраженном компоненте показана хирургическая некрэктомия. При наличии обильного гнойного отделяемого и снижении репаративных процессов могут быть использованы углеродные сорбционные повязки (КАРБОНИКУС С» и др.). При грамотно проведенных лечебных мероприятиях пролежень заживает.
Берегите своих близких, и будьте всегда здоровы!
Источник
У каждого лежачего больного рано или поздно может возникнуть дистрофия кожи, другими словами, появиться пролежни. Отсутствие данной патологии свидетельствует о том, что за пациентом ведется хороший уход.
Пролежни: почему они появляются?
Лежачий пациент практически полностью обездвижен. В одной и той же позе он находится большую часть времени. Именно неподвижность становится причиной патологических изменений в эпидермисе — отклонений, наносящих большой вред здоровью.
Когда человек постоянно находится в одной и той же позе, у него сдавливаются мягкие ткани и кровеносные сосуды. Если лежачий больной пребывает больше двух часов без движения, происходит ишемия — нарушение питания кожи. После чего наступает некроз — отмирание эпидермиса, что ведет к возникновению пролежня.
Некроз тканей развивается постепенно. Сначала появляется повышенная бледность кожи, которая постепенно переходит в покраснение, отёчность. После этого на поверхности кожи возникают пузыри. Спустя некоторое время происходит омертвение эпидермиса.
Возникнуть пролежни могут не только из-за отсутствия подвижности, но и по причине неграмотного ухода. Например, иногда больного тянут по постели, чтобы посадить на судно или провести смену постельных принадлежностей. Из-за этого происходит смещение поверхностного эпидермиса относительно внутреннего. В результате таких действий рвутся мелкие капилляры. Это становится причиной нарушения кровоснабжения данных отделов кожи, появления некроза.
Проблемы с кожей могут возникнуть из-за:
- чрезмерного потоотделения;
- ожирения или, наоборот, истощения;
- анемии;
- диспротеинемии;
- недержания кала, мочи;
- сухости кожи, которая со временем покрывается трещинами.
Часто пролежни появляются еще во время нахождения больного в лечебном учреждении. Поэтому родственникам и близким людям больного следует обратить особое внимание на этот момент.
Пролежни: чем опасны?
Основной вред пролежневых ран в том, что они являются местом скопления инфекции, которая может попасть глубоко в организм, нанося существенный урон здоровью.
Лечение пролежней — дорогостоящее мероприятие. Патологию проще предупредить, чем лечить. Однако, большая часть лежачих пациентов, примерно 80%, все-таки сталкиваются с данной проблемой. В случае появления пролежневых ран стоит начать незамедлительное лечение, организовать грамотный уход, чтобы облегчить жизнь больному.
Меры, способствующие быстрому заживлению пролежней
Профилактика пролежней представляет собой целый комплекс последовательных и регулярных действий. Позаботиться о здоровье подопечного можно, если:
- Менять позу пациента раз в два часа — исключение сдавливания кожи ведет к налаживанию процесса кровообращения. В результате рана со временем заживает. Выполняя перемену позы можно проводить легкий массаж, улучшая, таким образом, приток крови. Больного нельзя тянуть, только приподнимать или перекатывать. Для восстановления нормального кровотока оставлять в выбранном положении достаточно на несколько минут.
- Выполнять каждодневные гигиенические процедуры — удалять следы пота, опорожнений, поддерживать постоянную сухость кожи. Специалисты не рекомендуют использовать кусковое мыло. Лучшим выбором станет жидкое средство. Кожу нельзя тереть. После гигиены вытирать насухо. Сухую кожу лучше обработать увлажняющей мазью.
- Менять постельное белье — для этой цели лучше использовать не новое, а чистое поношенное, без заплаток, пуговиц, грубых швов. Такое белье будет более мягким, значит, комфортным для лежачего больного. Выполняя перемену белья необходимо следить, чтобы на поверхности ложа не образовывались морщины, складки. Также нельзя забывать менять нательную одежду.
- Выполнять лечение малейших повреждений эпидермиса. Можно использовать подсушивающие средства: зеленку, марганцовку, прочие.
- Приобрести противопролежневый матрас, чехол которого создан из специальной ткани, поддерживающей комфортный микроклимат в кровати.
- Под участки тела подкладывать поролоновые или резиновые валики. От неподвижного положения больше всего страдает затылочная часть, пятки, область крестца, лопатки. Подкладывая под стопы, спину, ягодицы мягкие подушки можно исключить чрезмерное давление на данные участки.
- Организовывать воздушные ванны — оказывают благотворное влияние на состояние кожи.
- Коротко стричь ногти на руках, чтобы больной не расцарапывал имеющиеся повреждения.
Все места, которые находятся в зоне риска – крестец, область большого вертела, пятки, лопатки, прочие – врачи рекомендуют протирать 0,25% раствором нашатырного спирта, камфорным маслом, водой с уксусом.
Иногда, несмотря на все старания родных, пролежни все-таки появляются. Патология в зависимости от особенностей протекания классифицируется четырьмя степенями. Поражение кожи I-II степени подразумевает лечение в виде очищения ран для исключения образования гноя, который может привести к развитию сепсиса.
Специалисты для заживления ран рекомендуют использовать подсушивающие, антисептические и обезболивающие препараты. Это может быть раствор цинка, перманганат калия. Заживляющие повязки закрепляют бинтом. Использовать пластырь нельзя. Из-за него кожа не может нормально функционировать. При этом при его удалении может произойти повреждение воспаленного раной эпидермиса. Исключением является пластырь на бумажной основе, который легко отстает от кожи, не оставляет на ее поверхности никаких следов.
Пролежни III-IV степени, которые сопровождаются появлением гноя, лечат методом удаления омертвевшего эпидермиса, приемом антибактериальных препаратов внутрь. Процедура удаления некроза проводится только в клинике опытным хирургом. Рубец, который образуется после операции, – очень нежный и может легко травмироваться, приводя к рецидивам патологии.
Особое внимание необходимо уделить питанию лежачего пациента. Важно чтобы оно было сбалансированным, богатым на белки, витамины, микроэлементы.
Обеспечить должный уход за больным с пролежнями может профессиональная сиделка нашей патронажной службы. Лучше всего для таких целей подойдёт сиделка с проживанием, которая все время будет находиться рядом с больным, облегчая его тяжёлое положение.
Источник
Пролежни — повреждения кожи и подлежащих тканей язвенно-некротического характера, возникающие при нарушении микроциркуляции вследствие длительного сдавливания мягких тканей между костными выступами и поверхностью постели.
Пролежни образуются в результате длительного и интенсивного сдавления мягких тканей. Они развиваются у ослабленных истощенных больных, нередко прикованных к постели на фоне тяжелых нарушений периферического кровообращения и дистрофических поражений тканей, которые легко ранимы. Пролежни подразделяются на наружные и внутренние. Первые выявляются на наружных кожных покровах. Внутренние пролежни возникают в стенках ран и слизистой оболочке внутренних органов, например, при длительном нахождении в них жестких дренажных трубок, плотного тампона, трахеостомической трубки, катетера.
В зависимости от глубины повреждения тканей выделяют 4 стадии развития пролежней.
Iстадия — устойчивое покраснение (гиперемия) кожи, которое не исчезает после надавливания. Целостность кожных покровов не нарушена.
II стадия — стойкое покраснение кожи, отслоение поверхностного слоя кожи (эпидермиса); может иметь место поверхностное нарушение целостности кожных покровов в виде ссадин, потертостей, иногда с распространением на подкожную жировую клетчатку.
III стадия — пролежень достигает мышечного слоя, захватывает мышцы. Могут быть жидкие выделения из раны.
IVстадия — пролежень распространяется на все мягкие ткани, образует глубокую полость, дном которой является кость или сухожилие.
Места образования пролежней зависят от того, в каком положении (на спине, на боку, сидя в кресле) больше всего времени проводит больной (рис. 17).

Рис. 17. Места, в которых наиболее часто образуются пролежни: а — вид сбоку; б — вид спереди; в — вид сзади: 1 — край реберной дуги; 2 — верхняя передняя ость подвздошной кости; 3 — надколенник; 4 — передняя поверхность большеберцовой кости; 5 — наружный затылочный выступ; 6 — лопатка; 7 — локтевой отросток; 8 — крестец и копчик; 9 — бугор пяточной кости; 10 — остистый отросток грудного позвонка
Наиболее часто встречающиеся локализации пролежней: пятки, грудной отдел позвоночника, крестец, большой вертел бедренной кости, выступ малоберцовой кости, седалищный бугор, локти, область ушной раковины. Реже развиваются пролежни на затылке, в области сосцевидного отростка, скуловой кости, лопаток, латерального мыщелка, пальцев стоп.
Длящееся более 2 ч давление массы тела на ткани в области костных выступов приводит к сдавлению сосудов и нервов, питающих мышцы и кожу. При неловком перемещении, тесном соприкосновении тела с грубой поверхностью постели происходит повреждение кожи и мягких тканей. Микротравмы кожи способствуют проникновению в нее микробов.
Факторы риска развития пролежней: старческий возраст, истощение — отсутствие достаточного слоя подкожной жировой клетчатки, обезвоживание как следствие поноса, усиленного потоотделения в жаркое время или недополучения жидкости с питанием; низкое (менее 90 и 60 мм рт. ст.) артериальное давление; истонченная кожа; беспокойство больного; анемия; недержание мочи; неврологические заболевания — параличи, парезы, полиневриты, травмы позвоночника, нарушения сознания (кома); диабетические ангиопатия и нейропатия; незнание правил ухода за больным, его грубое перемещение в постели; складки и крошки на нательном или постельном белье; фиксированное положение больного — иногда беспокойных психически больных временно привязывают к постели; наличие выступающих твердых частей кровати, поручней; большие хирургические операции длительностью свыше двух часов; лечение цитостатиками.
Чтобы своевременно определить риск развития пролежней, британская исследовательница Дж. Ватерлоу разработала специальную шкалу, которая приведена ниже.
Телосложение (масса тела относительно роста): среднее — 0 баллов, выше среднего — 1 балл, ниже среднего — 3 балла.
Тип кожи: здоровая — 0 баллов, «папиросная бумага» — 1 балл, сухая — 1 балл, отечная — 1 балл, липкая — 1 балл, с изменениями цвета — 2 балла, с трещинами, пятнами — 3 балла.
Пол: мужской — 1 балл, женский — 2 балла.
Возраст: 14-49 лет — 1 балл, 50-64 — 2 балла, 65-74 — 3 балла, 75-81 — 4 балла, старше 81—5 баллов.
Особые факторы риска: нарушение питания кожи (терминальная кахексия) — 8 баллов, сердечная недостаточность — 5 баллов, болезни периферических сосудов — 5 баллов, анемия — 2 баяла, курение — 1 балл.
Недержание мочи и кала: полный контроль или через катетер — 0 баллов, периодическое или через катетер — 1 балл, недержание кала — 2 балла, недержание мочи и кала — 3 балла.
Подвижность: полная — 0 баллов, беспокойный, суетливый — 1 балл, апатичный — 2 балла, ограниченная подвижность — 3 балла, инертный — 4 баяла, прикованный к креслу — 5 баялов.
Аппетит: средний — 0 баллов, плохой — 1 балл, питание через зонд или употребление только жидкости — 2 балла, анорексия — 3 балла.
Заболевания, поражающие нервную систему: сахарный диабет — 4 балла, мозговой инсульт — 4 балла, нарушения движений и чувствительности — 6 баллов.
Обширное оперативное вмешательство или травма: операция на позвоночнике или нижних конечностях — 5 баллов, операции, длившиеся более
2 ч, — 5 баллов.
Лекарственная терапия: применение цитостатиков — 4 балла, применение больших доз стероидных гормональных препаратов — 4 балла, применение противовоспалительных препаратов — 4 балла.
Подсчитав сумму баллов, можно определить степень риска развития пролежней. При сумме баллов 1-9 риска нет, 10-14 — небольшая степень риска, 15-19 — высокая степень, 20 и выше — очень высокая степень риска.
У больных, прикованных к постели, степень риска развития пролежней определяют ежедневно, даже если при первичном осмотре она не превышала 9 баллов.
Существует и другая шкала оценки риска развития пролежней — шкала Нортона.
Психическое состояние: полная ориентация во времени и пространстве — 4 балла, кратковременное состояние помутнения рассудка — 3 балла, неадекватный ответ на обращение — 2 балла, пациент неконтактен — 1 балл.
Физическая активность: передвигается самостоятельно или при помощи вспомогательных средств — 4 балла, передвигается с посторонней помощью или самостоятельно с помощью инвалидного кресла-коляски — 3 балла, передвигается только при помощи кресла-коляски — 2 балла, лежачий больной — 1 балл.
Способность двигаться: полная — 4 балла, немного ограничена (требуется помощь при перемене положения тела) — 3 балла, существенно ограничена (нуждается в полной мере в посторонней помощи при перемене положения тела, но может содействовать) — 2 балла, неподвижный пациент (не способен содействовать смене положения тела) — 1 балл.
Питание: употребление нормальной порции или полноценное парэнте- ральное питание — 4 балла, употребление трех четвертей нормальной порции или соответствующей дозы парэнтералыюго питания — 3 балла, употребление половины порции или соответствующей дозы парэнтерального питания — 2 балла, употребление менее половины порции или соответствующей дозы парэнтерального питания — 1 балл.
Прием жидкости: более 1 000 мл в день — 4 балла, от 700 до 1000 мл в день —
3 балла, от 500 до 700 мл в день — 2 балла, менее 500 мл в день — 1 балл.
Недержание кала: нет — 4 балла, временное (обычно его нет, бывает эпизодически) — 3 балла, имеется недержание мочи или кала или пациент пользуется катетером — 2 балла, страдает недержанием мочи или кала — 1 балл.
Общее состояние:
- • хорошее (внешность соответствует возрасту, температура тела нормальная, цвет кожи нормальный, нет одышки и нарушений сердечного ритма, отсутствие боли) — 4 балла;
- • удовлетворительное ^нормальная или повышенная температура тела, нормальное дыхание и артериальное давление, возможно небольшое увеличение частоты пульса — тахикардия, отсутствие боли или незначительная боль, пациент бодрствующий, цвет кожных покровов бледный, возможно появление небольших отеков) — 3 балла;
- • плохое (температура тела повышена, имеются признаки легочно-сердечной недостаточности — одышка, сердцебиение, частый пульс и отеки, артериальное давление может быть повышенным или пониженным, болевой синдром умеренно выраженный, у больного появляется апатия; кожа бледная или землистого цвета, влажная, отечная, с пониженным тургором) — 2 балла;
- • очень плохое (температура тела высокая, имеются выраженная легочносердечная недостаточность, сильные боли; больной заторможен или в коме; кожа бледная или землистого цвета, влажная, отечная, с пониженным тургором) — 1 балл.
Прогноз: если сумма баллов составляет 20 и меньше, то риск развития пролежней высокий.
Сестринская помощь
Мероприятия, направленные на профилактику пролежней:
- • Если позволяет состояние пациента, каждые 1,5-2 ч следует менять его положение в постели по схеме: правый бок — левый бок — спина: на спине больной должен проводить столько же времени, сколько на правом или левом боку.
- • Ежедневный осмотр кожи в местах возможного появления пролежней: кожа должна быть сухой и чистой.
- • Безотлагательная смена загрязненного и мокрого белья.
- • Содержание постели больного в должном состоянии: на простыне не должно быть складок, заплаток и швов; крошки необходимо стряхивать сразу после кормления больного.
- • Места наиболее вероятного появления пролежней протирают и слегка массируют ватным тампоном, смоченным одним из растворов: перманганата калия (1:5000), 1% бриллиантовой зелени, 70% этилового спирта, 1-2% танина, 0,5% нашатырного спирта.
- • Сухую и тонкую кожу не обтирают, а массируют с небольшим количеством крема, содержащего антисептик (например, соединения серебра).
- • При покраснении кожу можно обрабатывать спреями «Олазоль», «Гипозоль», «Пантенол», детским кремом или облепиховым маслом.
- • Присыпки — детскую, И. Д. Житнюка (глюкоза — 60 г, ксероформ — 20 г, стрептоцид — 15 г, борная кислота — 5 г), ксероформ наносите только на сухую кожу.
- • В местах соприкосновения кожи с кроватью для уменьшения давления используют подушечки с поролоном или губки для мытья детей. Под затылок, локти и пятки подкладывают ватно-марлевые круги, а под копчик и крестец — резиновый круг в хлопчатобумажном чехле (при его отсутствии оборачивают круг бинтом или марлей). Места возможного развития пролежней располагают над отверстием круга.
- • Хороший профилактический эффект дают использование пневматического противопролежневого матраса, регулярный массаж и гигиенические обтирания кожи.
- • По согласованию с лечащим врачом и физиотерапевтом дополнительно проводят ультрафиолетовое облучение кожи в субэритемной дозе (8- 10 сеансов), светотерапию (облучение красным, синим, зеленым светом), лазеротерапию.
Принципы лечения
Лечение пролежней зависит от механизма развития повреждений в той или иной их стадии.
I стадия — обратимая. При наличии гиперемии проводят профилактику пролежней — используют гидроколлоидные сверхтонкие повязки. При их отсутствии участки покраснения оставляют открытыми, для улучшения трофики используют актовегиновую или солкосериловую мазь. Хороший эффект дает обработка гиперемированных участков янтарным маслом 2 раза в сутки (без наложения повязки). При уплотнении кожи, появлении темно-красного, синюшного цвета пузырьков продолжают обработку кожи раствором перманганата калия, бриллиантовой зелени. Пузырьки не вскрывают. Изменение положения тела способствует уменьшению давления на измененный участок кожи, нормализации микроциркуляции и исчезновению гиперемии.
II стадия — некротическая. При сухом некрозе омертвевшие ткани подсыхают с образованием струпа, который впоследствии отторгается.
Обрабатывают некротическую поверхность и кожу вокруг пролежня спиртовой настойкой йода и накладывают сухую стерильную повязку. Влажные повязки и мази в случае сухого некроза применять нельзя, так как они способствуют формированию влажного некроза. При данном типе некроза над гиперемированным участком кожи образуются пузырьки, происходит отслоение эпидермиса, под которым происходит гнойный распад вплоть до формирования абсцессов, флегмон или затеков гноя. В случае влажного некроза, при появлении мацерации или эрозии необходим первичный туалет раны, который включает обработку краев раны (неповрежденной кожи вокруг пролежня) 5% раствором йода или 1% спиртовым раствором бриллиантовой зелени. Полость раны обрабатывают 3% раствором перекиси водорода, просушивают марлевым тампоном. Затем накладывают повязку с противомикробной мазью на водорастворимой основе (левоме- коль, левосин, аргосульфан, пантенол и др.).
III и IV стадии — гнойный распад с обильным гнойно-некротическим отделением. Этот процесс сопровождается интоксикацией, лихорадкой и ухудшением общего состояния больного. Необходима консультация хирурга. Пролежни лечат как гнойные раны, проводя иссечение омертвевших тканей (некрэктомию), а затем накладывают повязки с мазью Вишневского, 10% мазью «Биопин». Создают условия для оттока раневого содержимого: сорбционными и гидрофильными свойствами обладают лизосорб, грануф- лекс, дуодерм, комупол, дебрисан и другие синтетические материалы. Для очищения раны используют ферментные препараты — трипсин, химотрип- син. При наличии неприятного запаха рану присыпают порошком метрони- дазола, стрептоцида или активированного угля.
Сухую марлевую повязку закрепляют лейкопластырем или клеолом, ее меняют по мере промокания, желательно не реже 1 раза в сутки. Для покрытия ран предложены синтетические полупроницаемые пленки — гешиспон, тегадерм, альгикол, дигиспон, опсайт, биоклюзив и др. Параллельно проводят дезинтоксикационную терапию (5% раствор глюкозы внутривенно капельно).
Стадия заживления пролежня. Для нормального заживления пролежня необходимо поддерживать естественную влажность на поверхности раны и не допускать ее высыхания. Чистую рану с грануляциями обрабатывают антисептическими растворами — раствором фурацилина, хлоргексидином, слаборозовым раствором перманганата калия (1:10 000). Повязку с гранулирующей раны снимают осторожно, присохший ко дну раны слой отмачивают 3% перекисью водорода, фурацилином, 0,9% раствором натрия хлорида. Присохшие участки повязки и корочки со дна раны отрывать нельзя. На поверхность гранулирующей раны можно накладывать повязки с антимикробными мазями («Левомиколь», «Левосин») или стимуляторами регенерации («Актовегин», «Куриозин», «Солкосерил», 10% метилурациловая мазь, гомеопатическая мазь «Каленгам»). Действуют антисептически и стимулируют регенерацию препараты прополиса («Тенториум»).
Марлевые повязки накладывают ежедневно, а специальные полупроницаемые синтетические пленки — 1 раз в 2-3 суток.
На всех стадиях пролежней показана общеукрепляющая терапия: применение витаминов (мильгамма, тиамина бромид, тиамина хлорид, рибофлавин, пиридоксин, фолиевая кислота, цианкобаламин, витамины A, D, Е, К, С), иммуностимуляторов (циклоферон), антиоксидантов (мсксидол), переливание плазмы. Для профилактики гипотрофии пациент должен получать минимально 30-35 ккал/кг/день, достаточное количество белков, микроэлементов и не менее 30 мл воды на кг массы тела в день.
Источник