Синдромы и симптомы острой пневмонии
1. Клинические проявления Клиника пневмонии складывается из приведенных ниже синдромов:
1) синдрома острой фазы воспаления (озноб, высокая температура, румянец, выявление возбудителя в мокроте, увеличение скорости оседания эритроцитов, лейкоцитоз со сдвигом влево);
2) интоксикационного синдрома (общая слабость, головные боли, снижение аппетита);
3) синдрома очагового уплотнения легочной ткани:
— одышка, за счет отека стромы легкого;
— колющая боль в грудной клетке на глубине вдоха в результате разрушения плевры;
— кашель — вначале сухой, рефлекторный, затем за счет частичного разжижения экссудата с мокротой, которая при пневмококковой долевой пневмонии приобретает «ржавый» характер за счет примеси эритроцитов;
— отставание пораженной половины грудной клетки в акте дыхания;
— усиление голосового дрожания;
— притупление перкуторного звука;
— бронхиальное дыхание над зоной поражения;
— усиление бронхофонии;
— рентгенологически гомогенное или негомогенное затемнение всей доли, сегмента или нескольких сегментов.
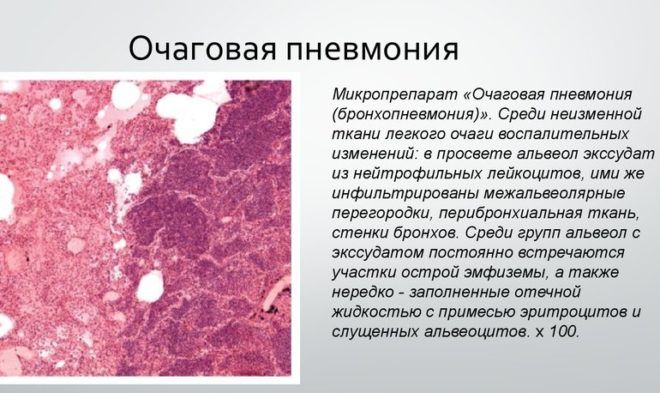
2. Клинико-лабораторные и инструментальные критерии течения пневмоний, связанных с разными этиологическими факторами Пневмококковая пневмония протекает в двух морфологических формах: долевой (крупозной) и очаговой.
Для крупозной характерны внезапное начало, сильный озноб с повышением температуры тела до 39-40 °С, кашель с выраженной одышкой, боль в грудной клетке на стороне поражения, усиливающаяся при глубоком дыхании и кашле, сердцебиение, головная боль. Боль при развитии пневмонии в нижних долях легких и вовлечении в процесс диафрагмальной плевры иррадиирует в брюшную полость, симулируя картину острого живота. У многих больных развивается возбуждение, но возможны заторможенность и бред.
Клиника очаговой пневмонии характеризуется постепенным началом, часто на фоне вирусной инфекции, кашлем с мокротой слизисто-гнойного характера. Реже встречаются такие симптомы, как боль в грудной клетке и одышка.
При осмотре состояние больных средней тяжести или тяжелое. Положение активное, вынужденное. Больные обычно лежат на стороне поражения. При пальпации в зоне поражения — болезненность, голосовое дрожание несколько ослаблено. При перкуссии над очагом воспаления — притупление перкуторного тона. Аускультативно — сначала ослабленное везикулярное дыхание, на 2-3-й день появляется крепитация, которую сменяет бронхиальное дыхание.
Стафилококковая пневмония возникает при бронхогенном характере инфицирования обычно после перенесенной вирусной инфекции. Клинически проявляется особо тяжелым течением с признаками выраженной интоксикации (кашель со скудной мокротой типа «малинового желе», резкой общей слабостью, нередко спутанным сознанием). Физикальная картина характеризуется несоответствием объема поражения и тяжести состояния больного.
Фридлендеровская пневмония вызывается клебсиелой и возникает у очень ослабленных больных. Заболевание развивается постепенно с длительным продромальным периодом, характеризующимся лихорадкой, глухим кашлем и общим недомоганием. Спустя 3-4 дня в зоне инфильтрации появляются множественные полости распада с жидким содержимым.
Микоплазменная пневмония клинически характеризуется фебрильной температурой; мучительным сухим кашлем, переходящим во влажный, с отделением скудной слизисто-гнойной мокроты. При аускультации выслушиваются жесткое дыхание и локальные сухие или влажные звучные мелкопузырчатые хрипы. При рентгенологическом исследовании — перибронхиальная и периваскулярная инфильтрация. В анализах крови выявляется значительное увеличение скорости оседания эритроцитов при нормальном содержании лейкоцитов. Улучшение самочувствия отмечается при назначении антибиотиков тетрациклинового ряда.
3. Диагностика Диагностика пневмоний включает в себя комплекс обязательных и дополнительных исследований.
Обязательные исследования:
— сбор общеклинических данных (жалоб, анамнеза, физикальных данных);
— общий анализ крови;
— биохимический анализ крови с определением общего белка, белковых фракций и показателей острой фазы воспаления (С-реактивного белка, серомукоида, фибриногена);
— общий анализ мокроты;
— микроскопия мазков мокроты, окрашенных по Граму;
— бактериологическое исследование (посев мокроты);
— анализ крови на ВИЧ-инфекцию;
— анализ кала на яйца гельминтов;
— ЭКГ;
— рентгеноскопия и рентгенография грудной клетки.
Дополнительные исследования:
— микроскопия мазков мокроты (определение палочек Коха);
— цитологическое исследование мокроты (атипические клетки);
— определение состояния иммунитета по анализам крови (Т-лимфоциты, В-лимфоциты, иммуноглобулины);
— обнаружение специфических антител и антигенов в сыворотке крови для уточнения этиологии пневмонии;
— компьютерная томография.
4. Осложнения Наиболее частыми осложнениями пневмонии являются:
— плеврит (серозно-фибринозный или гнойный);
— нагноительные процессы в легочной ткани;
— острая дыхательная недостаточность;
— септические осложнения (инфекционно-токсический шок, перикардит, миокардит, эндокардит, токсические поражения печени, почек, мочевыводящих путей, суставов, слюнных желез).
5. Формулировка клинического диагноза При постановке диагноза пневмонии необходимо учитывать этиологию, по возможности механизмы развития (внебольничная, внутрибольничная); локализацию и распространенность (сегмент, доля, одно- или двустороннее поражение); течение и степень тяжести (легкая, средней тяжести, тяжелая); фазу (разгар, разрешение, реконвалесценция); осложнения.
Источник

Острая пневмония – это одно из наиболее опасных заболеваний дыхательной системы человека, которое характеризуется воспалительным процессом, локализованным в легких.
Народным названием этой болезни является воспаление легких. Острая форма пневмонии часто отмечается как у детей, так и у взрослых пациентов. Она требует своевременной диагностики и адекватного лечения.
Существует большое количество разновидностей острой пневмонии, которые сильно отличаются друг от друга причинами, симптомами и течением болезни.
Острая пневмония у детей и взрослых пациентов при несвоевременной диагностике и неправильном лечении часто приводит к появлению опасных осложнений для здоровья, а в некоторых случаях – к летальному исходу.
Причины и виды
Существует огромное количество причин, которые могут вызвать появление и развитие острого воспаления легких. К ним относятся:
- бактериальная инфекция;
- вирусная инфекция;
- грибковая инфекция;
- аллергические реакции;
- вредные привычки (курение);
- частые простудные заболевания;
- травма грудной клетки;
- сильное переохлаждение организма.
Конечно, чаще всего появление острой пневмонии вызвано патологическим (болезнетворным) действием бактерий. Как правило, она появляется из-за стрептококков, стафилококков, гемофильной палочки и легионелл. Гораздо реже ее вызывают микоплазмы и хламидии.
Существует несколько классификаций острой пневмонии. Приводить их все не имеет смысла ввиду того, что любое воспаление легких является основанием для похода в клинику на прием к врачу. Постановка правильного диагноза является именно задачей терапевта или же пульмонолога.
Мы приводим для вас некоторое количество разновидностей острого воспаления легких, чтобы вы могли примерно представить себе насколько разнообразным и коварным может быть это заболевание. Итак, давайте дадим краткое определение видам острой пневмонии.
Прикорневая пневмония выделяется из ряда других болезней очагом воспаления, локализованным в области легочного корня.
Вирусная пневмония названа так по болезнетворным вирусам, которые приводят к ее появлению.
Грибковая пневмония вызывается соответствующей инфекцией. Это заболевание отличается отсутствием явных проявлений, что влечет за собой большие трудности при постановке диагноза.
Острая внебольничная пневмония, которое возникает вне стен больницы или клиники.
Очаговая пневмония называется так ввиду того, что воспаляются небольшие сегменты легкого – дольки.
Микоплазменная пневмония получила имя по конкретной бактерии возбудителю микоплазме.
Стрептококковая пневмония названа так из-за стрептококка.
Хламидийная пневмония названа так из-за возбудителя хламидии.
Атипичная пневмония – это вид острого воспаления легких, которое вызвано нехарактерными болезнетворными возбудителями. Как следствие можно вести речь о специфическом течении и симптомах этой группы заболеваний.
Таким образом, существует два основных типа классификации воспалений легких: по месту локализации воспалительного процесса и по микробу возбудителю. Естественно, что каждый конкретный случай болезни имеет обе этих характеристики. В итоге мы и получаем пневмококковую очаговую форму, стрептококковую прикорневую и так далее.
Симптомы и признаки

Выше мы уже упоминали тот факт, что разные формы острого воспаления легких имеют собственные симптомы. Однако, естественно, что есть и общие для всех видов заболевания признаки. Итак, симптомами острого воспаления легких являются:
- стремительное повышение температуры тела;
- бледная кожа лица часто с румянцем на щеках;
- приступообразный кашель;
- болевые ощущения в мышцах и суставах;
- боль в груди;
- хрипы при дыхании;
- часто одышка;
- сильная слабость.
Следует обязательно учитывать, что течение болезни и отмечающиеся симптомы достаточно индивидуальны в каждом конкретном случае. Так, у одних пациентов могут отмечаться все описанные признаки болезни, а у других лишь некоторые.
Помните, при появлении таких симптомов следует обязательно показаться квалифицированному врачу. Нельзя самостоятельно заниматься лечением, так как это может привести к серьезным негативным последствиям для здоровья взрослого или ребенка.
Методы диагностики
Поставить точный диагноз в домашних условиях невозможно. Диагностика должна проводиться специалистом в условиях клиники.
Прежде всего врач собирает анамнез, то есть опрашивает пациента на предмет жалоб, болей и существующих симптомов.
После этого проводится процедура аускультации легких. С помощью специального устройства – стетоскопа врач «слушает» больного. Этот метод основан на том, что дыхание при острой пневмонии сопровождается характерными хрипами. Например, при крупозном воспалении легких они являются влажными и мелкопузырчатыми.
Затем для постановки более точного диагноза и подбора оптимальной схемы лечения врач назначает проведение дополнительных диагностических процедур. Чаще всего ими являются рентгенологическое исследование и лабораторный анализ крови.
Средства и методы лечения
Острая пневмония требует предельно серьезного к себе отношения и квалифицированного врачебного лечения. Чаще всего врачи рекомендуют пациенту лечь в больницу. Однако, в некоторых случаях допускается лечение в домашних условиях. В таком случае требуется доскональное выполнение рекомендаций лечащего врача.
Необходимо понимать, что острое воспаление легких должно быть долечено до конца. Нельзя бросать лечебные мероприятия при улучшении самочувствия и отступления симптомов. Такая тактика может привести к переходу болезни в хроническую стадию.

Лечение острой пневмонии носит комплексный характер. Оно состоит:
- из медикаментозной терапии;
- соблюдения надлежащего режима;
- физиотерапевтических процедур;
- специальной диеты.
Поскольку возбудителями острого воспаления легких чаще всего являются болезнетворные бактерии, то в основе медикаментозной терапии лежит применение антибиотиков. Конкретный препарат назначается только врачом в зависимости от возбудителя.
Мы не можем более подробно расписать лечение, которое применяется при острой пневмонии. Это просто невозможно сделать без знания точного диагноза.
Помните, не существует универсального метода для терапии любого вида воспаления легких. Именно поэтому при первых признаках болезни необходимо обратиться к врачу.
Источник
Такое заболевание как острая пневмония все чаще диагностируется у взрослых и у детей. Пневмония входит в пятерку самых распространенных и опасных заболеваний дыхательной системы, поэтому нужно знать, как избежать воспаления легких, и методы лечения, если профилактика оказалась бессильной.
Причины развития острой формы пневмонии
Пневмония возникает при попадании в легкие патогенных микроорганизмов. Примерно у 2/3 пациентов обнаруживаются бактериальные возбудители: стрептококки и стафилококки, реже гемофильная палочка, клебсиеллы, легионеллы и другие бактерии. У некоторых пациентов острая пневмония возникает как осложнение после тяжелых вирусных заболеваний: гриппа, герпеса, вирусных инфекций. К ослабленному вирусами организму часто присоединяется бактериальная инфекция.
Острая форма пневмонии может возникнуть по следующим причинам:
- инфицирование простейшими;
- поражение дыхательных путей токсинами;
- воздействие аллергенов на легкие;
- лучевая терапия.
Наиболее подвержены развитию воспалительного процесса в легких лежачие больные, заядлые курильщики, пациенты с хроническими заболеваниями органов дыхания и врожденными патологиями дыхательных путей.
Классификация острой пневмонии
Для правильного лечения пневмонии важно знать форму и тяжесть течения воспалительного процесса. Для этого воспаление легких классифицируют по нескольким видам.
По длительности заболевания
Остротекущая пневмония стремительно развивается и стремительно заканчивается. Период от появления симптомов остротекущей пневмонии до полного выздоровления составляет не более 3–4 недель.
Затяжная пневмония – развивается на фоне сильного снижения иммунитета и ослабленного организма. Затяжная форма воспаления легких может длиться до 2 месяцев.

По тяжести течения
 Легкая – при таком течении болезни очень часто симптомы имеют смазанную картину. Пациенты чувствуют себя хорошо, температурные показатели незначительно отклоняются от нормы, а заподозрить воспаление легких можно по затяжному кашлю. Легкое течение болезни объясняется слабой интоксикацией, именно поэтому при своевременном лечении очень быстро наступает выздоровление.
Легкая – при таком течении болезни очень часто симптомы имеют смазанную картину. Пациенты чувствуют себя хорошо, температурные показатели незначительно отклоняются от нормы, а заподозрить воспаление легких можно по затяжному кашлю. Легкое течение болезни объясняется слабой интоксикацией, именно поэтому при своевременном лечении очень быстро наступает выздоровление.
Средняя – для этой тяжести характерна умеренная интоксикация, выражающаяся легкой слабостью, повышением температуры, головными болями и отклонениями в процессе дыхания. Отсутствие лечения может привести к развитию хронической формы пневмонии.
Тяжелая – наблюдаются признаки дыхательной недостаточности и тяжелой интоксикации. При тяжелом течении пневмонии лечение проходит строго в стационарных условиях, так как возможно развитие нарушения кровообращения, присоединение осложнений – менингита, энцефалита, сепсиса.
По топографическим признакам
На первом месте стоит острая правосторонняя пневмония. Намного реже поражается левое легкое, но заболевание носит очень тяжелый характер – требуется длительный период лечения и восстановления после выздоровления. Двухсторонняя пневмония крайне опасна для жизни, поэтому лечение проходит под наблюдением специалистов.
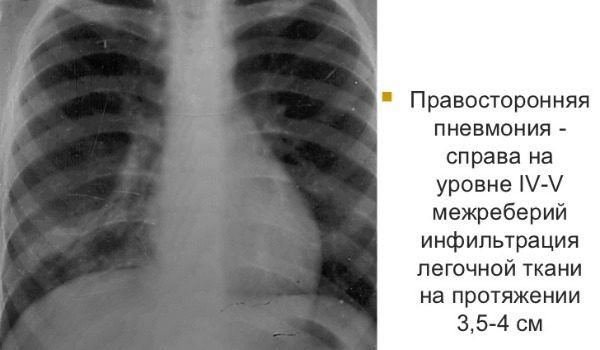
Правосторонняя пневмония
По условиям возникновения
Внебольничная пневмония – болезнь начинается в домашних условиях, как правило, исход благоприятный.

Госпитальная (больничная) пневмония – развивается через несколько суток после поступления в стационар с другим заболеванием. Причины инфицирования: несоблюдение санитарных условий и заражение от других пациентов.

Аспирационная пневмония – воспалительный процесс начинается из-за попадания в дыхательные пути инородных предметов. В зоне риска — больные с неврологическими заболеваниями, нарушением дыхательной и глотательной функций, лежачие пациенты.

Иммунодефицитное воспаление легких — развивается у пациентов с тяжелыми иммуносупрессивными патологиями: СПИД, онкологические и аутоиммунные заболевания, врожденный иммунодефицит. Иногда причиной становится длительный прием препаратов, подавляющих иммунную систему.

Иммунодефицитное воспаление легких
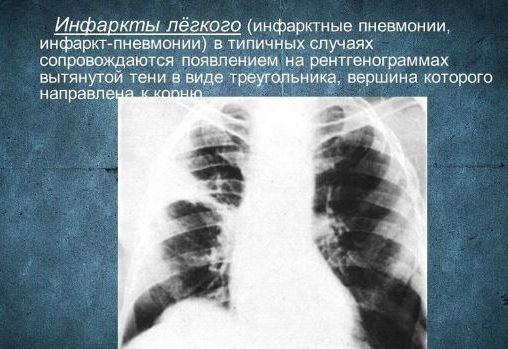
Инфаркт-пневмония – возникает, когда в легочной ткани нарушается кровообращение. Самая частая причина – тромбоэмболия легочных артерий.
По морфологическим признакам
Крупозная пневмония – очаг локализуется полностью в легком или затрагивает одну долю. Возбудитель болезни проникает в альвеолы, где и начинается воспалительный процесс.

Очаговое воспаление легких – является последствием бронхита, ОРВИ и других заболеваний дыхательных путей. Чаще всего поражаются нижние доли легких, но также для этой формы характерно чередование пораженных и здоровых участков легочной ткани.

Интерстициальная пневмония – воспалительный процесс затрагивает паренхиму и альвеолы, вызывая фиброзные изменения в легочной структуре. Отсутствие лечения приводит к неблагоприятному исходу.

При диагностике важно учитывать размер очага – поражение локализуется на небольшом участке легочной доли, граничит с несколькими долями или образует крупные очаги, охватывая полностью одну или несколько долей легкого.
Клинические проявления острой формы пневмонии
Признаки острой пневмонии зависят от многих факторов: возбудителя заболевания, наличия сопутствующих болезней, возраста пациента и состояния больного. В целом можно выделить стандартные признаки воспаления легких:
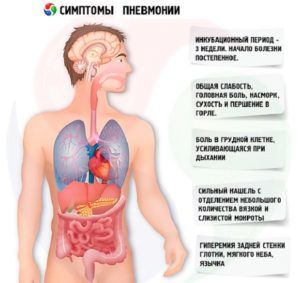
Симптомы острой формы пневмонии
- высокая температура тела;
- появление кашля;
- избыточная потливость;
- озноб, лихорадочное состояние;
- побледнение кожных покровов;
- одышка;
- нарушение сердцебиения;
- головные боли;
- нарушения сна;
- отсутствие аппетита.
Кашель при пневмонии может быть различного характера, сухим, преимущественно ночным, с отделением мокроты. Наличие коричневых или рыжих выделений говорит о развитии гнойного воспаления. При кашле многие пациенты жалуются на боли в груди или в спине в области лопатки.
При вялом течении болезни кашель чаще всего редкий и незначительный, легкие плохо прослушиваются, а температура держится в пределах нормы. В этом случае на протяжении длительного течения болезни ставят ошибочные диагнозы и назначают некорректное лечение, а пневмонию определяют только по снимку легких, когда состояние пациента становится очень плохим.

Температура тела при крупозной пневмонии до 40 градусов
При крупозной форме воспаления легких симптомы возникают внезапно: резко поднимается температура до 38–40 °C, нарушаются дыхательные функции, отходит мокрота коричнево-оранжевого цвета с гноем или прожилками крови, наблюдаются признаки тахикардии.
Очаговая форма пневмонии протекает с кашлем без одышки, с легкими болями в груди. Температура тела может подниматься до 37,5 °C только в первые три дня болезни, или держаться в пределах 38–38,5 °C до 10 дней.
В детском возрасте чаще диагностируется вирусная пневмония, а чем старше становится ребенок, тем выше становятся шансы подхватить бактериальное воспаление легких.
Диагностирование острой формы пневмонии
Во многих случаях поставить диагноз можно по клиническим признакам заболевания. Для этого врач осматривает пациента, прослушивает дыхание и опрашивает на наличие жалоб. Если есть подозрение, что у больного острая пневмония, ему назначают дополнительные методы диагностики, позволяющие подтвердить диагноз. Самый эффективный и быстрый способ диагностики – рентгенография грудной клетки. На снимке видны очаги и их локализация в легочных тканях.
Другие методы диагностики:
- лабораторные исследования крови и мочи;
- исследование мокроты на микрофлору;
- КТ и МРТ (в тяжелых случаях).
При затяжной пневмонии назначают ФВД, бронхоскопию и бронхографию, чтобы выявить наличие осложнений. Важно правильно дифференцировать воспаление легких от других патологий: онкологических процессов в легких, туберкулеза, бронхита, плеврита.
Методы лечения острой пневмонии
Лечение острой пневмонии может проходить в домашних условиях, при условии, что пациент старше двух лет, и течение болезни классифицируется как легкое или среднее. Маленьким детям и пожилым людям необходимо постоянно находиться под присмотром специалистов, поэтому их направляют на стационарное лечение. В зависимости от возбудителя назначают препараты, подавляющие жизнедеятельность патогенных микроорганизмов:
- антибиотики;
- противовирусные препараты;
- противогрибковые средства.

Антибиотики для лечения пневмонии
Другие группы препаратов:
- Для снятия спазмов и расширения бронхов необходим прием препаратов бронхорасширяющего действия: Беродуал, Атровент, Пульмикорт.
- Муколитики назначают для разжижения и лучшего отхождения мокроты из дыхательных путей: АЦЦ, Амброксол.
- Для поддержания иммунной системы нужны иммуномодулирующие средства: Генферон, Анаферон, Виферон, Полиоксидоний, настой эхинацеи.
- Чтобы снять отек и предотвратить развитие аллергии, назначают антигистаминные препараты: Цетиризин, Лоратадин, Зодак, Супрастин.
- Для предотвращения развития воспалительного процесса в гортани назначают спрей Мирамистин, полоскания с Фурацилином и Хлоргексидином.
Наибольшую эффективность приносит лечение, которое проводится с помощью компрессионного небулайзера. С его помощью лекарства поступают непосредственно к очагу воспалительного процесса, тем самым ускоряя выздоровление и предотвращая развитие негативных реакций в ЖКТ.
Дополнительные методы терапии
После снижения высокой температуры и снятия острого состояния назначают дополнительные методы лечения:

Электрофорез при острой пневмонии
- электрофорез;
- магнитотерапия;
- УВЧ;
- парафинотерапия;
- дыхательная гимнастика;
- массаж грудной клетки и спины.
Чтобы медикаментозная терапия дала результат, необходимо с первого дня лечения соблюдать специальный режим. Следует соблюдать все рекомендации врача по лечению, и сообщать ему, если наступило ухудшение или возникла аллергия на лекарство.
Пациент должен исключить из рациона всю вредную пищу, стараться питаться правильно, чтобы в рационе было как можно больше овощей и фруктов. Питание должно быть легкоусвояемым и питательным.
Важно соблюдать питьевой режим – достаточное количество жидкости поможет организму восполнить недостаток воды в организме, ускорить разжижение мокроты и выводить скопившиеся токсины.
Комната больного должна часто проветриваться, но так, чтобы он не находился на сквозняке. Проветривание и частая влажная уборка необходима для того, чтобы воздух, поступающий в больные легкие, был без примесей пыли. Больной должен как можно больше отдыхать и не перенапрягать организм. Нельзя заниматься спортом и любыми другими физическими нагрузками как минимум еще две недели после выздоровления.
Опасность острой пневмонии
Острая пневмония опасна гнойным воспалением – абсцессом, гангреной и эмпиемой легких. Гнойные процессы утяжеляют течение болезни и часто оставляют очаги с нарушением структуры легочных тканей. Такие осложнения опасны развитием сепсиса и летальным исходом. Обструкция опасна развитием дыхательной недостаточности, и, как следствие – нарушением сердечной деятельности. Пациенты с обструкцией должны находиться в стационаре, по крайней мере, пока не наступит стойкое улучшение.

Осложнением острой пневмонии является менингит
К другим осложнениям относятся:
- переход инфекции на верхние дыхательные пути;
- менингит;
- энцефалит;
- эндокардит;
- воспаление почек и другие инфекционные состояния.
Нередко заболевание сказывается на психоэмоциональном состоянии пациента.
Профилактика пневмоний
Так как пневмония часто является осложнением других болезней органов дыхания, основой профилактики считается своевременно и адекватное лечение этих заболеваний. Важно лечить любые очаги инфекции в организме, ведь даже кариозные зубы могут спровоцировать воспаление легких у пациентов со сниженным иммунитетом.
Другие меры профилактики:

Проводить достаточно времени на свежем воздухе для профилактики пневмонии
- избегать скопления людей в периоды эпидемий;
- не перегревать и не переохлаждать организм;
- своевременно проводить вакцинацию;
- полноценно питаться;
- проводить достаточно времени на свежем воздухе;
- закаляться.
Такие профилактические меры помогут укрепить организм и избежать не только пневмонии, но и многих других болезней.
Видео по теме: Пневмония
Источник