Синусит и отит у ребенка лечение
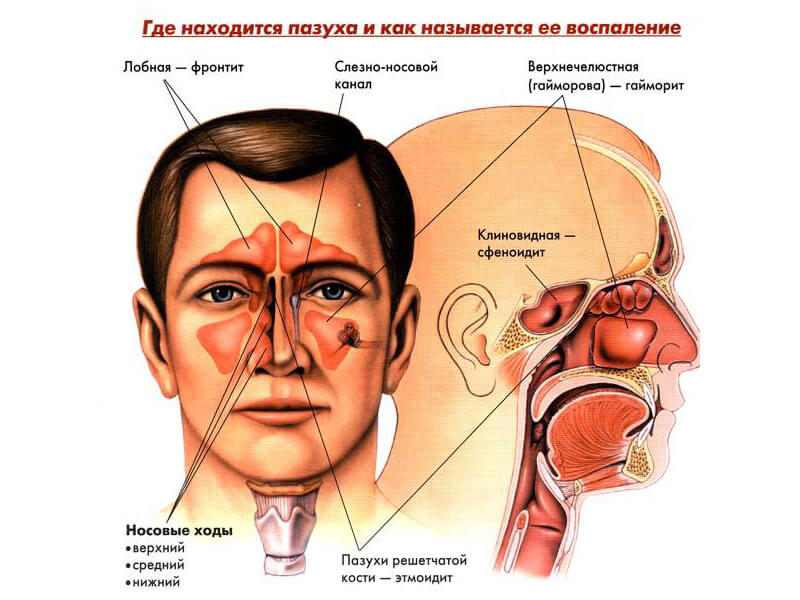
Гайморит и синусит – самые распространённые детские заболевания. Синусит – комплексное воспаление двух и более придаточных пазух: гайморовых, решётчатых, лобных и клиновидной. Гайморит – воспаление одной или обеих гайморовых пазух, как правило, болеют дети, начиная с 4 лет. Синусит у ребенка начинает проявляться с 10-летнего возраста.
Особенности развития болезни
У здорового ребёнка секреты, выделяемые пазухами (синусами) беспрепятственно проходят через соустья в носовую полость и выходят через ноздри. Если в синусы попадают инфекционные возбудители, с которыми неокрепший иммунитет ребёнка не в состоянии справиться:
- вспухает слизистая;
- нарушается естественный воздухообмен;
- создаются благоприятные условия для размножения патогенной микрофлоры;
- накапливается слизь;
- слизь густеет и расширяет пазухи, периодически вытекает;
- загустевшая слизь провоцирует гнойный синусит;
- гной попадает в кровь, ЛОР-органы.
Механизм протекания указан от острой до запущенной хронической формы. Процесс можно прервать на любом этапе, своевременно обратившись к ЛОРу. Родители затягивают с посещением клиники, путая признаки с обычным насморком или простудным заболеванием. Обращаются, когда состояние малыша не улучшается более 3 месяцев, болезнь переходит в хроническую форму. На данном этапе, вылечивать ребёнка намного сложнее. Понадобится длительный приём антибиотиков, что повлечёт негативное влияние на детский организм.

Длительность стадий:
- острая – 1-20 дней;
- подострая – 20-90 дней;
- хроническая – с 90 дня.
Первые 10 дней не проходит насморк.
Чтобы восстановить баланс микрофлоры, обязательна сбалансированная диета, приём витаминных комплексов. Важно следовать рекомендациям лечащего врача и не прерывать курс медикаментозных препаратов до полного излечения. Не пытайтесь вылечивать застои в переносице массажем, возможен резкий отток слизи в головной мозг и деформация хрящей.
Какие бывают воспаления?
Воспаления классифицируют по поражаемой области:
- гайморова пазуха – гайморит;
- лобная – фронтит;
- решётчатая – этмоидит;
- клиновидная – сфеноидит.
По природе возбудителя воспаления могут быть: вирусные, бактериальные, грибковые. По количеству поражённых пазух: моносинусит – одна пазуха, полисинусит – несколько, пансинусит – все. Одностороннее воспаление всех синусов – гемисинусит. Из вышеприведённой классификации следует, что односторонний гайморит – моносинусит; двусторонний – полисинусит.
По особенностям протекания – острый, подострый, хронический. По характеру воспаления – катаральный (присутствуют жидкие выделения слизи), гнойный (слизь характеризуется густотой), смешанный.
Классификация необходима для правильной постановки диагноза. Для назначения оптимального курса лечения важна точность диагностики при разграничении острой, подострой и обострения при хроническом протекании. Определить различия данных форм с практически одинаковыми симптомами, но с разными схемами лечения, может только врач, исходя из результатов комплексной диагностики.
По признакам и симптомам определить стадию протекания невозможно. Течение заболевания зависит от состояния организма, воздействия внешних факторов.
Причины развития болезни
Заболевание возникает по следующим причинам:
- ОРВИ,
- астма;
- детские заболевания – корь, краснуха, свинка;
- ослабление иммунитета – активизация условно патогенной микрофлоры;
- аллергическая отёчность, как правило, систематическая;
- грибковые микроорганизмы;
- аденоиды;
- доброкачественные или злокачественные образования;
- аномалии анатомического строения пазух;
- диабет, лейкоз;
- повышенное глазное, внутричерепное давление – хроническое протекание, обострения при повышении давления;
- травмы, периодические кровотечения;
- вдыхание загрязнённого воздуха;
- заболевания дыхательных путей, сопровождающиеся отделением мокрот и высокой температурой, сухим кашлем – поражение слизистой ЛОР-органов, стремительное развитие патологий хрящевых тканей, евстахиевых труб – болезнь приобретает комплексный характер;
- частое применение народных средств на меду, йоде, перекиси водорода, антисептических растворах – острая форма переходит в хроническую в несколько раз быстрее;
- длительное применение назальных капель – привыкание, обостряются симптомы;
- инфекционные заболевания ротовой полости, доброкачественные и злокачественные образования;
- механические повреждения и инфицирование.
90% причин возникновения заболевания – вирусы, около 10% имеют бактериальную природу, незначительная доля – грибковые возбудители. При грибковой этиологии – болезнь быстро переходит в гнойную форму.
Симптомы синусита у ребёнка
У детей болезнь быстрее переходит в гнойную форму, чем у взрослых. Симптомы менее выражены из-за малого размера пазух. Поскольку ребёнок в большинстве случаев не может рассказать о симптомах самостоятельно, ЛОР рекомендует родителям определять состояние малыша по признакам.
Симптомы:
- заложенность носа более 10 дней;
- боль в области очага воспаления, усиливающаяся при наклоне головы;
- головные боли;
- температура тела: хроническая – до 37,5, острая – до 38, гнойная – 39 и выше;
- сухой кашель.
Любой недуг без медицинской помощи будет проходить с негативными последствиями для организма.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Важный совет: если у ребёнка держится температура 37,1-37,5, есть насморк, головные боли – желательно обратиться к врачу. Обычный насморк может стать причиной потери, слуха, дефектов речи. Запущенные заболевания лечить очень сложно. Насморк может вызвать дисфункцию щитовидной железы: кокковые бактерии потребители йода, снижение выработки гонадотропина, сгущение лимфы снижает метаболизм щитовидной железы.
Как проявляется острый синусит?
Основные признаки, на которые рекомендуется обратить внимание:
- покраснение глаз, в ноздрях, припухлости области переносицы, гнусавость голоса;
- постоянные выделения слизи или гноя;
- если есть сопутствующее ЛОР-заболевание или грибковая природа, возможно отсутствие отделений;
- если причина вирус герпеса, возможны образования в ротовой полости, ноздрях, на внешней стороне крыльев носа;
- потеря аппетита, вялость;
- припухлость переносицы;
- дыхание только через рот из-за боли в носу, отдающей в лоб.
Не следует лечить самостоятельно даже лёгкий насморк у ребёнка. Капли с растительными маслами забивают реснитчатый эпителий, вызывают аллергию. В особенности, это касается соустий, соединяющих пазухи. Данное состояние может быть признаком гайморита.

Возможные осложнения
Врачи рекомендуют обращаться за медицинской помощью при наличии хотя бы 2 из вышеперечисленных признаков и симптомов, если заложенность носа длится более 10 дней. В противном случае возможны следующие осложнения:
- полная или частичная потеря обоняния, зрения, слуха;
- менингоэнцефалит;
- флегмона орбиты глаза;
- воспалительный процесс в костных тканях;
- тромбоз вен;
- менингит;
- конъюнктивит;
- абсцесс мозга;
- внутренняя гидроцефалия;
- лимфаденит.
Запущенную форму синусита вылечивать сложнее.
Абсцесс мозга, менингоэнцефалит могут привести к летальному исходу. Гнойные застои часто приводят к аутоиммунным заболеваниям – массовое пожирание отмерших фагоцитов живыми. Признаки – анкилозирование суставов, изменение пигментации кожи, кровотечения. Возможен летальный исход. Степень поражения организма определяют ревматолог, иммунолог.
Лечение
Лечение синусита у детей так же, как и гайморита, не назначается без предварительной диагностики. ЛОР определяет стадию, вид воспаления, патогенез возбудителя. Схема лечения зависит от особенностей болезни, наличия сопутствующих заболеваний, возраста малыша, локализации инфекции.

При синусите назначают:
- сосудосуживающие капли;
- антисептики;
- антибиотики;
- противовоспалительные препараты;
- муколитики;
- физиопроцедуры;
- антигистамины.
Сосудосуживающие капли стимулируют вывод слизи. Из-за эффекта привыкания врачи не рекомендуют использовать препарат дольше 5 дней.
Антисептические растворы наиболее эффективны при гайморите из-за простоты доступа к очагу воспаления. Данные ЛС входят в состав жидкости для промывания.
При лёгком протекании заболевания отоларингологи не рекомендуют сразу прибегать к использованию антибиотиков. На начальной стадии достаточно сочетать сосудосуживающие капли и физиопроцедуры.
Муколитики применяются для разжижения слизи. Применяют после снятия воспаления, ликвидации очага инфекции.
При обострениях назначают антибиотики согласно стандартной схеме:
- первый ряд – пенициллины с клавулановой кислотой;
- второй ряд – цефалоспорины – если есть противопоказания к препаратам первого ряда;
- третий ряд – макролиды, тетрациклины.
К антибиотикам данных классов наиболее чувствительны типичные возбудители заболеваний синусов: Haemophilus influenzae, Streptococcus pneumonia, Moraxella catarrhalis. Антибиотики назначают при бурном протекании болезни.
Если есть сильные нагноения – приоритет отдают цефалоспоринам.
При длительном хроническом протекании ЛОР определяет препарат, основываясь на результатах бактериального посева. Если одновременно протекает основное заболевание, вызванное возбудителем бактериальной природы, назначение по рекомендации врача, в сферу компетенции которого входит патология.
Максимальная длительность терапии антибиотиками не превышает 7 дней.

Нестероидные противовоспалительные детям назначают только в форме суспензии, рассчитывая дозировку исходя из массы тела и одновременного приёма других ЛС. Малышам не рекомендуется назначать противовоспалительные, обезболивающие и жаропонижающие медпрепараты по отдельности – высокая нагрузка на печень и почки.
Гормональные медпрепараты включают в схему лечения только при реактивных воспалительных процессах или аллергических реакциях. Противопоказаны до 18 лет, но могут включаться в терапию детям, если невозможно стабилизировать процессы другими классами ЛС.
Перед первым приёмом большинства медпрепаратов проводится аллергопроба инъекция ¼ от разовой дозы ЛС.
Физиопроцедуры вылечивают заболевания синусов лёгкой и хронической форм. Они должны проходить под наблюдением физиотерапевта. Самые эффективные:
- магнитотерапия – восстановление слизистой, снятие отёчности;
- электрофорез – ввод препаратов через ткани посредством электрического тока;
- теплотерапия – прогревание пазух, расширяет соустья.
- УФЧ – снятие болевых ощущений.
Ингаляции вылечивают заболевания лёгкого протекания за 5-7 дней.
Нельзя лечить физиопроцедурами заболевания острой формы или при обострении хронической. Физиотерапевтические процедуры проводятся после эвакуации слизистой при помощи капель или муколитиков.
Источник
У дочки третий день сопли. Сначала такие были жиденькие, прозрачные, теперь уже загустели, зеленые стали, но нос не закладывает. Вроде дальше не спускается, сама смотрела, горло не красное, да и не кашляет. А сопли льются, неприятно, особенно на прогулке, в обществе других детишек. Понимаю, что на улице бактерии не распространяются, но все равно, как на чумную смотрят на Катюху. Чем полечить можно? Вроде пустяк, в больницу идти не хочется, оттуда еще чего посерьезнее плюсом можно притащить, но так оставлять тоже некомильфо. Напоминаю, дочке 2, 5 года.
Посмотреть 5 комментариев
Я в шоке!!!! Мы лечили отит сначала сумамед но на третий день приема опять температура потом поменяли на супракс семь дней пролечили(в четверг был последний день аньибиотика). Плюс називин ,отипакс,отофа. И сегодня ночью мой мальчик опять начал сильно плакать температура 38. Утром поехали к лору дежурному сказал восполение есть и он не может сказать новое это или старое назначил отипакс ,борный спирт,в нос протаргол.Я пошла к педиатору спросила может в больницу лечь , а она говорит что не с чем ложить, дала электронный грпдусник померялии37и1( в 6 утоа пили парацетамол) я у нее спрашиваю не врет ли градусник она : ну может на несколько градусов. я в ужасе , что делать куда бежать? Ребенку почти три месяца
Посмотреть 8 комментариев
Отит или воспалительный процесс в одном из отделов уха (наружное ухо, среднее ухо, внутреннее ухо) — частая проблема малышей первых лет жизни. Обычно уже в школе дети перерастают этот недуг и страдают им значительно реже.
Читать далее →
Посмотреть 1 комментарий
Какое заболевание вызывает панику у каждой молодой мамы? Конечно, отит. Острый отит среднего уха считается «лидером» по частоте встречаемости среди патологий уха у маленьких детей.
Читать далее →
Посмотреть 1 комментарий
Отит — воспалительное заболевание одного или нескольких отделов уха.
Специалисты выделяют следующие типы отита:
— наружный отит;
— внутренний отит;
— средний отит.
Причины возникновения отита:
— разрастание аденоидов;
— воспаление слизистой оболочки евстахиевой трубы (при попадании бактерий и вирусов со слизью из носоглотки);
— ОРВИ, ОРЗ;
— возрастные анатомо-физиологические особенности среднего уха;
— простудные заболевания носоглотки;
— инфекционные детские заболевания, которые сопровождаются насморком.
Симптомы отита у детей:
— при надавливании на передний хрящ ушной раковины малыш начинает плакать;
— ребенок отказывается от груди;
— кроха тянется к ушку рукой и трет им о подушку;
— малыш кричит и очень беспокоен;
— слабость и снижение аппетита;
— повышение температуры;
— в некоторых случаях из уха вытекает гной;
— боль отдает в зубы и часть головы;
— шум в ушах;
— заложенность уха и потеря слуха.
По совокупности симптомов, а также про проведенным дополнительным исследованиям доктор может поставить диагноз и назначить адекватное лечение. Самостоятельная постановка диагноза и самолечение неприемлемо.
Читать далее →
Посмотреть 6 комментариев
Острый средний отит — самое частое, в том числе бактериальное осложнение ОРВИ, его переносят 65% грудных детей и 85% — к возрасту 3 лет, причем более половины детей болеют отитом повторно. У части детей выявляются такие симптомы отита как беспокойство, боль в ухе или отказ от сосания. Болезненное давление на козелок, если и говорит об отите, то лишь у детей до 6 месячного возраста. Средний отит может быть катаральным и гнойным.
Читать далее →
Посмотреть 1 комментарий
Поначалу появлялось неприятное ощущение в ухе во время плача ребенка или громкой музыки. Иногда возникает чувство будто вода попала. Вчера ухо стало беспокоить. Пошла к врачу. Говорит: все в порядке!!! Но если беспокоит капайте капли и делайте компрессы на ночь((( Если через неделю не поможет, приходите выпишу направление на обследование. Я в шоке((( Идти к другому врачу?
Посмотреть 9 комментариев
Недавно столкнулась с очень серьезной проблемой. Дочка простудилась, и вирус дал осложнение на ухо. Пик болезни припал на выходные, и возможности попасть на прием к врачу не было. А боль все усиливалась. Надо было что-то делать. «Перелопатила» весь интернет в поисках советов и рецептов. Узнала много полезной информации, большинство из которой применила на практике. Ребенку помогло. Решила поделиться с вами.
Заболевание уха называется отитом. Они бывают разной степени тяжести, но самой опасной является острая его форма. В этом случае следует незамедлительно применить антибактериальную терапию. И от того, какие антибиотики при отите вы выберите, напрямую зависит эффект лечения. Наиболее безопасными и широко используемыми являются: «Амоксициклин», «Кларитромицин», «Рокситромицин».
Желательно хотя бы по телефону связаться с врачом и проконсультироваться по этому поводу.
Если вы решили принимать антибиотики при отите, вам следует придерживаться некоторых правил:
— строго следуйте инструкции;
— не прекращайте прием антибиотиков сразу после наступления облегчения;
— если через 2 дня после приема антибиотиков состояние больного не улучшилось, следует сменить препарат;
— попутно принимайте какое-нибудь средство для поддержания уровня микрофлоры в кишечнике;
обязательно, при первой же возможности обратитесь к врачу.
Чтобы укрепить иммунитет, попейте отвар из шиповника.
Будьте здоровы!
Посмотреть 3 комментария
Отит или воспаление среднего уха – коварная и разнообразная
болезнь и в каждом конкретном случае лечить ее надо по разному. Не все родители знают об этом и допускают
следующие ошибки при лечении отита:
1)
Попытки самолечения и приобретение ушных капель
по совету знакомых, которые тоже лечили отит. Если имеется повреждение
барабанной перепонки, то лекарство может попасть в полость внутреннего уха, а
это чревато потерей слуха.
2)
Не всегда стоит закрывать ухо смоченной в
лекарстве ваточкой: при гнойном отите это препятствует оттоку гноя.
3)
Самовольный отказ от лечения антибиотиками,
назначенными доктором – довольно распространенная ошибка родителей, которые
считают, что вылечить отит можно применяя только капли. Это, действительно,
возможно, но только при лечении легкой формы болезни.
4)
Самоназначение антибиотика – тоже неверный шаг,
ведь причиной отита может быть не бактерия, а грибок, тогда лечение будет не
эффективным.
5)
Прогревания и промывания тоже порой может сильно
навредить и привести к распространению инфекции, например, при грибковом поражении
уха.
Еще одно распространённое заблуждение – это то,
что отитом болеют только дети. Отчасти это верно, ведь у малышей имеется
анатомическая предрасположенность к отиту (короткая и широкая евстахиева
труба), но и у взрослых запущенные болезни носоглотки, переохлаждение и др
факторы могут привести к воспалению среднего уха.
Посмотреть 2 комментария
В холодное время года малыши довольно часто болеют насморком, некоторые родители не придают этому значения, ведь простой ринит и лечить необязательно. Но на самом деле это заблуждение: обычные на вид сопли могут осложниться и привести к синуситу, а это уже серьезное заболевание.
Синусит подразумевает воспаление носовых пазух ребенка, а развивается он, как правило, на фоне обычного простудного заболевания. Рассмотрим ряд симптомов, которые должны насторожить родителей:
· Длительный (более 2 недель) насморк
· Густые или жидкие выделения из носа зеленого, желтого цвета, часто с гнойными включениями.
· Затрудненное носовое дыхание малыша или постоянно заложенный нос
· Жалобы на головную боль и боль в области переносицы
· Сухость слизистой носоглотки
· Подъем температуры тела
· Снижение аппетита, ухудшение сна и самочувствия ребенка
При наличии хотя бы половины этих симптомом стоит обраться к доктору и пройти обследование. Самолечение или отказ от приема антибиотиков, которые назначил врач, зачастую приводят к серьезным осложнениям . Помните, что своевременное лечение не позволит инфекции распространиться и не даст синуситу стать хроническим.
Наступает весна, часто при появлении солнышка детки спешат снять шапки и спрятать их в портфель. Но наступление календарной весны — не повод рано избавляться от головного убора, ведь холодный ветер и переменчивая погода могут сыграть злую шутку и привести к отиту. Чтобы болезнь не омрачила весенне настроение, нужно позаботиться о профилактике отита:
1) В холодное время нужно одевать шапку, но и не переусердствовать — перегрев так же вреден.
2) После купания важно хорошо вытирать ушки малыша и избегать сквозняков.
3) Вовремя лечить простудные заболевания, болезни носа и горла, так как эти органы тесно связаны с ушами, и инфекция может легко попадать в каждый из них.
4) Неправильно допускать, чтобы ребенок переносил простуду на ногах, это часто заканчивается осложнениями, в том числе и отитом.
5) Важно научить малыша правильно сморкаться, так как прикладывание чрезмерных усилий при сморкании и одновременное зажимание обеих ноздрей часто приводит к отитам.
6) Своевременное лечение зубов, так как они так же могут быть инфекционным очагом.
7) Решение проблемы с аденоидами: их чрезмерное разрастание и инфицирование могут быть причиной частых трудно излечиваемых болезней ушек у детей.
8) При появлении симптомов отита (боль в ухе, повышенная температура) надо не заниматься самолечением, а срочно обратиться к врачу.
Посмотреть 4 комментария
Наружный отит отличается от внутреннего не только локализацией, но и лечением. Как правильно лечить внутренний отит и избежать ошибок?
Наружный отит характеризуется воспалением в области наружно слухового прохода. Поскольку локализация воспалительного процесса при наружном и внутреннем отите различная, то и терапия наружного отита имеет свои особенности.
- Наружный отит часто проявляется формированием фурункулов, поэтому первоначальные меры должны быть направлены на дренирование очага и освобождение его полости от гнойного содержимого. Не стоит самостоятельно делать проколы, поскольку нарушение капсулы гнойника может повлечь увеличение площади гнойного расплавления ткани.
- Частый возбудитель наружного отита — стафилококк, поэтому в лечении должны использоваться антибактериальные препараты, чувствительные к данной бактерии.
- Обезболивающее можно давать ребенку при сильных болях.
- Не стоит греть ухо или ставить турундулы со спиртом, это может усугубить состояние ребенка.
- В народной медицине рекомендуют закапывать отвар лаврового листа или ромашки по 5 капель в ухо.
Неправильное лечение может повлечь серьезные осложнения, поэтому при сильных болях, повышении температуры необходимо показать ребенка ЛОРу.
Каждая мама должна знать признаки и симптомы отита, поскольку промедление в лечении может повлечь серьезные проблемы со здоровьем
малыша.
Отит у детей встречается редко как самостоятельное заболеваний. Патология эта является осложнением воспалительных процессов в носоглотке. Если своевременно распознать отит у детей и начать лечение, можно избежать осложнений.
Основным симптомом отита у детей является боль. Грудные дети при развитии отита становятся капризными, вялыми, плачем реагируют на прикосновение к ушку.
Старшие дети могут отметить, что боль стреляющая, резкая, колющая, нередко усиливающаяся к вечеру. Характерным симптомом отита является иррадиация боли челюсть, зубы, висок. Ребенок будет жаловаться на боль при разговоре жевании, чиханье.
Отиту присущи и общие симптомы интоксикации: сладость, повышение температуры, нарушение внимания, головная боль.
Маме стоит помнить: пренебрежение проблемой может стать причиной вовлечения барабанной перепонки в патологический процесс. При развитии гнойного отита из ушной полости начинает выделяться гной. Этот симптом должен быть знаком для мамы о необходимости обращения к врачу.
Что же такое гайморит и по каким симптомам распознать его у ребенка?
Этот вопрос вопрос волнует многих мам, столкнувшихся с этой проблемой. Иммунитет у ребенка еще не сформировавшийся, поэтому он особенно восприимчив к опасным вирусным и бактериальным инфекциям, которые может подхватить на прогулке, в детском саду, в общественном транспорте.
Первой защитной реакцией организма ребенка на инфекцию является выделение слизи из носа, в простонародье — сопли. Если этот процесс затягивается и у ребенка появляется боль в лобной части, цвет слизи с желто-зеленым окрасом и резким запахом, опухают веки, слезятся глаза, пропадает аппетит, то большая вероятность, что у малыша гайморит.
Нужно немедленно обратиться за квалифицированной помощью к врачу-отоларингологу. Гайморит представляет собой воспаление верхнечелюстной придаточной пазухи носа.
Лечение гайморита комплексное. Прежде всего снимается отёк слизистой полости носа и обеспечивается хороший отток слизи из гайморовых пазух. Затем с помощью лекарственных препаратов устраняется причина возникновения воспаления. Также назначается частое промывание носа, чтобы удалить скопившуюся слизь. В тяжелых и запущенных случаях детям старше шести лет, врач может назначить пункцию гайморовой пазухи, чтобы откачать гной и ввести в место воспаления препарат. Родителям не стоит бояться этой хирургической манипуляции, она пойдет только на благо вашего ребенка.
Источник


