Смерть ребенка из за пневмонии
Вике было семь лет. Её маленькая жизнь не всегда была безоблачной: они с родителями приехали в Россию с Украины после того, как там началась гражданская война. Казалось, всё наладилось. Девочка пошла в первый класс. В маленьком городке было спокойно и мирно, в лицее № 1, трёхэтажном кирпичном здании, — интересно и весело.
3 февраля у девочки поднялась высокая температура. Мама и папа вызвали скорую помощь. Прибывшие медики сказали, что, вероятно, это простуда. Они послушали лёгкие ребёнка и не заметили ничего подозрительного. Сотрудники скорой посоветовали утром вызвать участкового педиатра.
Фельдшер из районной поликлиники пришёл на следующий день. Он тоже послушал лёгкие у девочки и ничего странного не нашёл.
Ещё через день Вика начала задыхаться. Ночью ей снова вызвали скорую — и на этот раз девочка попала во Всеволожскую межрайонную клиническую больницу. Предварительный диагноз — запущенная пневмония.
За жизнь девочки боролись не только местные медики, но и специально вызванные врачи из Санкт-Петербурга.
Поражены были оба лёгких, одно из них уже полностью отекло — в нём было много жидкости. В реанимации Вику подключили к аппарату искусственного дыхания, ей давали антибиотики, ставили капельницы. Но было уже слишком поздно. Девочка не дожила до вечера.
Сейчас во Всеволожске идут проверки. СУ СК РФ по Ленинградской области возбудило уголовное дело по факту смерти Вики.
Росздравнадзор тоже собирается «проверить качество и своевременность оказания медицинской помощи семилетней девочке», сообщили Лайфу в пресс-службе ведомства.

Фото: © РИА Новости/Владимир Вяткин
Кто виноват, в целом и так понятно. Это не тот случай, когда родители пытались лечить ребёнка самостоятельно, — они обратились к врачам, и не раз.
— Родители в очень плохом состоянии, — рассказала Лайфу жительница Всеволожска. — Они возрастные (46 лет и больше 50 лет). Ребёнок поздний, долгожданный и единственный. Точно знаю одно: врача вызывали, лечили не сами. А госпитализировали не сразу. Но пневмония бывает очень коварна. Отёк лёгкого развивается стремительно. Надеюсь, следователи разберутся.
Ранее Лайф рассказывал ещё об одном похожем случае — но тогда ребёнок, к счастью, выжил. У 12-летней Лизы была температура 39 и ужасный кашель. Родители девочки вызвали скорую. Медики измерили ребёнку температуру, сделали жаропонижающий укол, послушали лёгкие и посоветовали родителям вызывать участкового врача.
Из поликлиники врач приходил дважды и говорил, что повода для беспокойства нет, а боль в боку возникает, потому что девочка его просто отлежала.
На третий день Лиза попала в больницу — причём в реанимацию. У девочки оказалась двусторонняя пневмония.
До того как появились антибиотики, пневмония считалась очень страшным заболеванием. Люди болели по несколько недель, в большинстве случаев умирали, порой пневмония переходила в туберкулёз. От пневмонии умерли, к примеру, русский поэт Константин Бальмонт и французский математик Рене Декарт.
Но сейчас достаточно неделю-две попить лекарства — и, как правило, болезнь отступает. Обычно не требуется никаких сложных процедур — просто медики должны вовремя поставить диагноз и назначить антибиотики. Но пневмония продолжает оставаться страшной болезнью — из-за невнимательности и непрофессионализма медиков.
Эксперты рассказали, при каких симптомах родителям лучше перестать слушать рассказы медиков о том, что у ребёнка якобы простуда, и настоять на госпитализации.
Сильная слабость

Фото: © РИА Новости/Игорь Зарембо
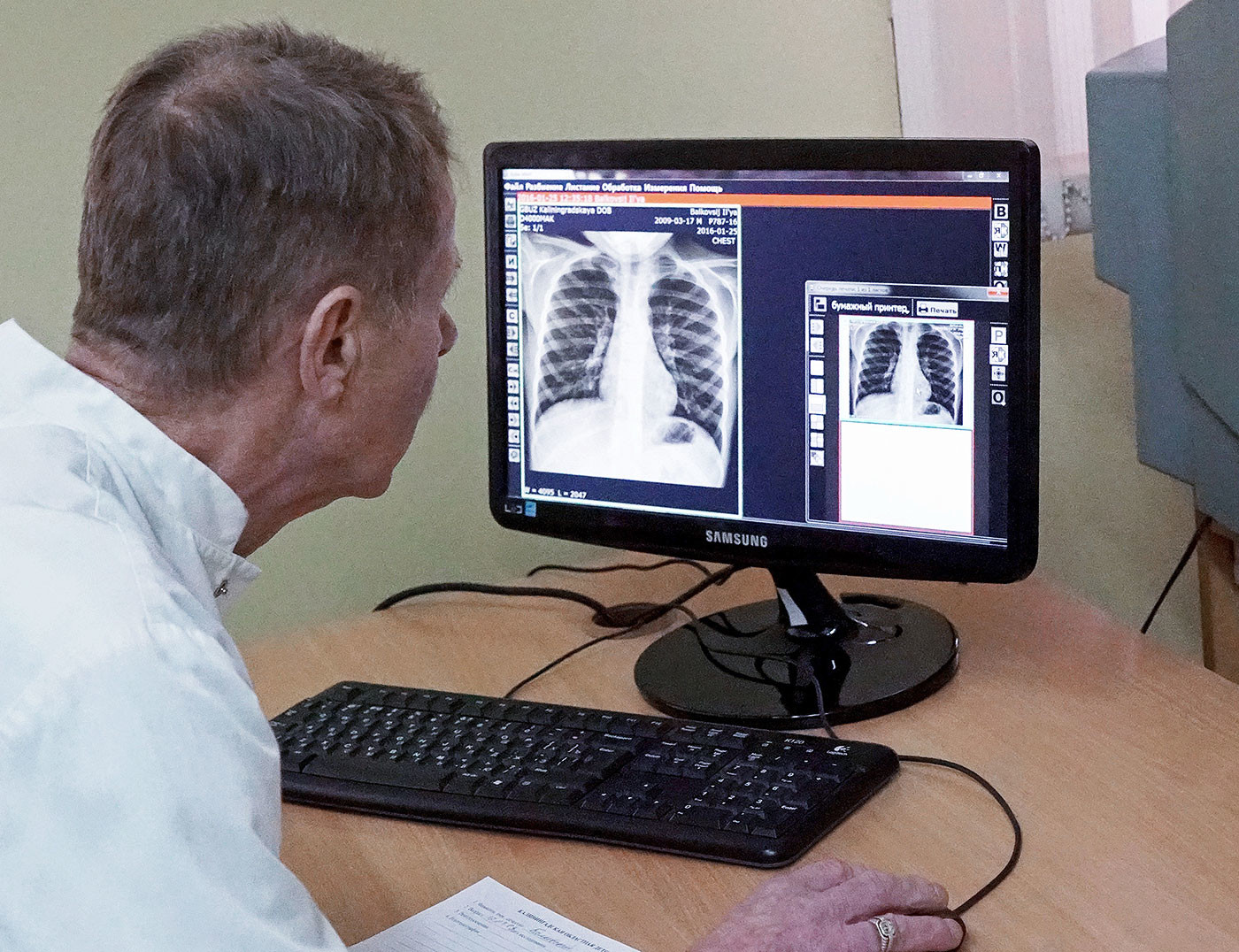
— Хрипы в лёгких можно не услышать — это зависит от искусства врача, от его опыта, качества фонендоскопа, — рассказал пульмонолог Евгений Шмелёв. — Медик должен оценить общее состояние ребёнка. Если он весёлый, только слегка покашливает — это одно. Если же у него вялость, слабость и одышка, то без рентгена никак.
Затруднённое дыхание. Это не только когда больной задыхается. У него могут просто при дыхании раздуваться крылья носа — и это тревожный признак.
— При одышке носогубный треугольник становится серым, — сказал врач.
Разные по цвету щёки. Если пневмония поразила только одно лёгкое, одна щека может быть ярко-розовой, а другая — бледной.
Кашля может не быть. Многие считают, что пневмония — это обязательно сильный кашель. Но это не так. Если вы заметили у ребёнка перечисленные симптомы, нужно вызвать скорую и добиться, чтобы ребёнку сделали рентген.
Как говорил ранее Лайфу сопредседатель Всероссийского союза пациентов Ян Власов, понять, хороший ли врач, пациенту (или родителям маленького пациента) очень трудно.
— Когда человек приходит в медицинское учреждение, он обращается уже заведомо доверяя специалисту. Он для этого и пришёл, чтобы доверить свою жизнь, жизнь и здоровье своего ребёнка людям, которые априори должны быть профессионалами. Но всё бывает. Можно сесть в такси, а водитель окажется пьян. И он повезёт вас в пропасть. Что вы будете делать? Вы попросите остановить машину и выйдете.
По словам Яна Власова, трудность в том, что, не имея медицинского образования, пациент не может оценить работу врача. Поэтому ему сложно сказать «Остановите!», даже когда пропасть близко.
Ранее Лайф публиковал советы Всероссийского союза пациентов о том, что делать в таких ситуациях. Можно, например, обратиться в полицию.
— Допустим, скорая приехала на дом к ребёнку, у него высокая температура, а скорая отказывается его госпитализировать, — сказал Ян Власов. — Если мама боится, что это может привести к ухудшению, она может прямо при врачах скорой набрать 02. Она звонит и говорит, что скорая помощь не забирает её больного ребёнка в больницу. Это называется «Оставление в опасности», статья 124 Уголовного кодекса.
По его словам, все звонки фиксируются и на основании такого заявления полиция может потом возбудить дело.
— Но, как правило, после такого звонка скорая помощь плюёт на всё, забирает всю семью и отправляет в больницу.
Источник
Годовалая Настя Орлова, которую должен был прооперировать трансплантолог Михаил Каабак, умерла, по предварительным данным, от пневмонии. Об этом заявила директор департамента медицинской помощи детям Минздрава РФ Елена Байбарина. По словам самого врача, которого в ноябре уволили, а затем восстановили в Национальном медицинском исследовательском центре здоровья детей, изначально планировалось, что девочку прооперируют 28 ноября, спустя месяц после введения последнего блока вакцин. Родителям ребёнка предлагали провести операцию у другого специалиста, однако они отказались.
Вечером в среду, 27 ноября, умерла одна из пациенток детского трансплантолога Михаила Каабака, которого сначала уволили из Национального медицинского исследовательского центра здоровья детей, а затем восстановили на работе.
Как рассказал RT врач, Настя Орлова, которой недавно исполнился год, наблюдалась у него с февраля 2019-го, а на конец ноября была запланирована операция по пересадке почки.
«Эта девочка появилась на свет в ноябре 2018 года с врождённым нефротическим синдромом. Мы наблюдаем её с февраля 2019 года. В мае удалили ей собственные почки, 28 октября ей был введён последний блок вакцин, а через месяц, то есть сегодня, нужно было делать трансплантацию. Настя умерла вчера, — рассказал RT Каабак. — У неё был вес 7,3 кг, а родители не могли стать донорами по состоянию здоровья. С ноября девочку поставили в лист ожидания трупной почки».
История скандала
Скандал вокруг трансплантолога Михаила Каабака и его коллеги Надежды Бабенко разгорелся 12 ноября, когда стало известно об их увольнении из Национального медицинского исследовательского центра здоровья детей (НМИЦ).
Медики утверждали, что поводом для увольнения послужило использование препарата «Алемтузумаб» при проведении уникальных операций по пересадке почек детям весом менее 10 кг. По словам Каабака, он применял это средство для подавления иммунитета, чтобы организм не отторгал трансплантированную почку, что считалось уникальной чертой его методики.
Однако дело в том, что регламентом таких операций не предусмотрено применение «Алемтузумаба», хотя сам препарат сертифицирован в России и содержится в Государственном реестре лекарственных средств.
Как считает руководитель отдела трансплантологии и трансплантационной нефрологии ГБОУ ВПО «Первый Санкт-Петербургский государственный медицинский университет им. академика И.П. Павлова» Минздрава России, председатель Ассоциации координаторов трансплантологов Олег Резник, эффективность использования «Алемтузумаба» не подтверждена.
«Эффективность этих весьма дорогостоящих препаратов не доказана широкими исследованиями на мировом уровне, протоколов применения таких препаратов нет в руководстве иммуносупрессии при трансплантации почки, — пояснил Резник RT. — Рекомендации о применении таких препаратов при пересадке почки нет и в национальных рекомендациях, утверждённых Минздравом. И вообще, этот препарат предназначен для лечения лимфолейкозов. Его свойства используются, наверное, профессором для подавления реакций иммунитета. Но фармакологический эффект лекарства сводится к истощающему действию. Препарат может привести к побочным действиям, таким как развитие вирусных инфекций и так далее».
В самом НМИЦ здоровья детей увольнение врачей объясняли не претензиями к их методике, а реорганизацией — якобы Бабенко и Каабак трудились на четверть ставки и не могли уделять всё внимание работе в центре. После реорганизации у центра появилась возможность нанять нового врача на полную ставку — он и должен был заняться операциями.
Также по теме
«Дети, по сути, умирали»: уволенного из НМИЦ здоровья детей трансплантолога Каабака восстановят в должности
Министр здравоохранения Вероника Скворцова распорядилась вернуть в штат Национального медицинского исследовательского центра здоровья…
«В связи с чем наличие внешних совместителей стало нецелесообразным», — пояснили журналистам в пресс-службе НМИЦ.
Сразу после увольнения врача на сайте Change.org появилась петиция в поддержку Каабака и Бабенко. Подписавшиеся требовали возвращения «единственного врача в России, который делает трансплантацию почек детям весом меньше 10 кг». Её подписали более 550 тыс. человек.
Кроме того, к журналистам с просьбой о помощи обратился житель Сахалина Сергей Кузнецов — папа 11-месячных Ромы и Виталика, которым Михаил Каабак должен сделать пересадку почек. Сергей рассказал, что ранее все врачи отказывались оперировать его сыновей и только Каабак согласился помочь. После увольнения трансплантолога, по словам Кузнецова, оперировать детей стало некому.
Между тем, по данным Минздрава, операции по пересадке почки выполняются в 16 центрах трансплантации. В 2015 году было проведено 65 операций по трансплантации почки детям, в 2016-м — 80 операций, в 2017-м — 105; в 2018-м — 89 операций; в этом году — 80.
Сообщается также, что Каабак — вовсе не единственный в России врач, оперирующий детей весом до 10 кг. Так, согласно информации Министерства здравоохранения, с 2010 по 2019 год в Федеральном научном центре трансплантологии и искусственных органов имени академика В.И. Шумакова было проведено 110 подобных операций. Из них 45 провёл трансплантолог Игорь Милосердов. Из 110 пациентов 21 был весом до 10 кг. Из этого числа 16 детей прооперировал Игорь Милосердов, троих — главный трансплантолог Минздрава РФ Сергей Готье, ещё двоих — трансплантолог Джабраил Сайдулаев.
По словам Сергея Кузнецова, в Минздраве ему предложили провести операцию у Сергея Готье.
«Мы попросили представить доказательства, что он провёл хотя бы одну операцию маловесным детям. На все запросы о проделанных на маловесных детях операциях и об их результатах, которые мы направляли, нам ничего не отвечали. Но у нас есть запись телефонного разговора с заведующим отделением трансплантации почки Милосердовым, который говорит нам, что они никогда не оперировали детей с весом меньше 9 кг. Поэтому мы отказались», — рассказал Кузнецов.
Также Кузнецов сообщил, что, помимо его сыновей, операции у Каабака ждали ещё 14 детей.
Причина смерти
История близнецов и других малышей, оказавшихся на грани смерти из-за увольнения врача-трансплантолога, вызвала широкий общественный резонанс. Во вторник, 26 ноября, министр здравоохранения Вероника Скворцова встретилась с Сергеем Кузнецовым и Михаилом Каабаком. По итогам встречи было объявлено, что Каабак восстановлен в НМИЦ и все дети будут прооперированы.
Однако вечером 27 ноября стало известно о смерти годовалой Насти Орловой.
На следующий день был созван экстренный брифинг с участием Каабака, директора Национального медицинского исследовательского центра здоровья детей Андрея Фисенко, а также директора департамента медицинской помощи детям Минздрава РФ Елены Байбариной. На нём сообщили предварительную причину смерти девочки.
«По предварительным данным, Настя Орлова умерла от пневмонии, а точная причина смерти будет установлена после вскрытия», — заявила Байбарина.
Отец Насти сообщил, что у девочки не выдержало сердце. Он также сказал РИА Новости, что не винит волгоградских врачей в смерти дочери.
Источник RT в Минздраве РФ рассказал, что родителям Насти предлагали прооперировать девочку у Готье.
«Мама требовала операции у Михаила Каабака. Ей несколько дней назад предложили делать операцию у Сергея Готье, но она наотрез отказалась», — сообщил собеседник.
Между тем СКР по Волгоградской области инициировал проверку по факту смерти годовалой девочки, ожидавшей операцию по пересадке почки.
Восстановление на работе
Как сообщила журналистам на брифинге Байбарина, Каабак и его коллега Надежда Бабенко восстановлены в исследовательском центре.
«Я держу в руках два трудовых договора и могу сказать, что Михаил Каабак и Надежда Бабенко приняты на работу с повышением — не на 0,25 ставки, как было до этого, а на целую, — рассказала Байбарина. — В НМИЦ произошло расширение: создан отдел по трансплантации органов. Им будет руководить Каабак».
Кроме того, Байбарина добавила, что пересадка почек детям, которые весят меньше 10 кг, проводится в разных учреждениях. Также она пояснила, что препарат «Алемтузумаб» Каабак может использовать на своё усмотрение.
«Этот препарат можно использовать вне инструкции. Есть отрицательные и положительные отзывы о нём по всему миру. Препарат имеет право вводить лечащий врач. Это решение будет приниматься коллегиально. Если Каабак решит его применять, он может это сделать», — пояснила Байбарина.
Таким образом, врач уже на следующей неделе сможет готовить пациентов к операциям.
«Завтра будет сформирован лист ожидания трупных органов, на следующей неделе мы ожидаем первую трансплантацию от посмертных доноров. Операция требуется 15 детям. Мы, безусловно, не успеем всех прооперировать до конца 2019 года, но, я думаю, мы должны хотя бы начать», — заявил Каабак.
Также врач рассказал RT о Роме и Виталике Кузнецовых, которым требуется трансплантация почек. Рома сейчас находится в Москве с папой, а Виталик — в Южно-Сахалинске с мамой.
«Ситуация тяжёлая. Мы планируем их обоих перевезти в больницу святого Владимира, где работает врач Анатолий Попа. Он начал им диализ и уже вытаскивал из многих осложнений. Виталик пока находится в реанимации в Южно-Сахалинске, в течение недели его доставят в Москву», — рассказал Каабак.
Благотворительный проект ДДБМ ранее открыл сбор средств для помощи семье Кузнецовых.
Источник
Можно ли умереть от пневмонии? Согласно данным ВОЗ, воспаление легких является причиной смерти двадцати процентов детей до пяти лет во всем мире. В России это инфекционное заболевание ежегодно диагностируется у четырех-пяти миллионов человек.

Пневмония – это одна из форм ОРВИ, которая характеризуется поражением верхних дыхательных путей. При воспалении легких в альвеолах накапливается жидкость и гной, что затрудняет дыхание и ограничивает поступление кислорода.
Статистика смертности от пневмонии
Распространенность пневмонии среди взрослого населения составляет пять-десять процентов, тогда как среди пожилых людей заболевают около двадцати-сорока процентов. Можно ли умереть от пневмонии? Летальные исходы есть, как и от обычной простуды. Статистика смертей от пневмонии в России составляет приблизительно 1,2 на тысячу населения. Чем старше человек, тем больше вероятность осложнений при воспалении легких. Так, если среди взрослых от шестнадцати для пятидесяти лет смертность без отягощающих заболеваний составляет приблизительно один-три процента, то среди пожилых людей (после шестидесяти пяти) летальных исходов больше – сорок-пятьдесят процентов.
Согласно статистическим данным ВОЗ, смерть ребенка от пневмонии – это, к сожалению, частое явление в современном мире. Ежегодно воспаление легких убивает около миллиона малышей до пяти лет. Но существуют меры, которые могут предотвратить смертность детей от этого заболевания. ВОЗ рекомендуют грудное вскармливание до двухлетнего возраста (с введением прикорма после шести месяцев), вакцинацию против кори, коклюша, допустимые санитарные условия, использование чистой воды.

Причины развития заболевания
Воспаление легких – это заболевание инфекционной природы, его возбудителями могут быть вирусы, бактерии или грибки. Причинами пневмонии, как правило, становятся streptococcus pneumoniae (бактерия чаще является причиной заболевания у детей) или haemophilus influenzae type b. Спровоцировать воспаление легких может и респираторно-синцитиальный вирус. У ВИЧ-положительных детей и взрослых одной из наиболее распространенных причин пневмонии является бактерии pneumocystis jiroveci.
Воспаление легких передается воздушно-капельным путем (это самый распространенный способ заражения) или через кровь (например, во время родов). При ослабленном иммунитете бактерии, провоцирующие развитие заболевания, быстро спускаются в легкие и начинают активно размножаться. В редких случаях причиной пневмонии является неинфекционное заражение. Тогда воспаление легких может развиваться вследствие механических повреждений грудной клетки, воздействия на организм ядовитых веществ или различного рода излучения.
Классификация видов пневмонии
Пневмония может быть односторонней (пострадало только одно легкое) или двусторонней (поражены оба легких). Также выделяют очаговое воспаление, при котором поражается небольшой участок легкого, сегментарную пневмонию (пострадали один или несколько сегментов), долевую (заболевание распространяется на целую долю легкого) и тотальную (охватывает весь орган). Чем лечить пневмонию зависит, в том числе, и от характера заболевания.
Внебольничная и внутрибольничная пневмонии
Также выделяют внебольничную (домашнюю, амбулаторную, не нозокомиальную) и внутрибольничную (госпитальную, нозокомиальную) пневмонии. В первом случае заболевание развивается вне лечебного учреждения или в течение непродолжительного срока нахождения в больнице (в первые двое суток). Риск осложнений после пневмонии у взрослых и детей в этом случае минимальный, болезнь проходит относительно благоприятно. Внутрибольничная пневмония возникает после 2-3 суток пребывания в больничном учреждении. В этом случае течение болезни довольно тяжелое, а вероятность летального исхода выше.
Аспирационная пневмония
Причиной возникновения еще одного типа воспаления легких – аспирационного – является попадание в дыхательные пути желудочного содержимого и инородных тел. Тяжесть состояния больного объясняется химическим ожогом слизистой. Смертность в таком случае очень высокая, особенно если аспирационная пневмония имеет хронический характер.
Клиническая картина воспаления легких
Симптомы воспаления легких во многом схожи с проявлениями обычной простуды или гриппа. Для пневмонии бактериальной природы характерны лихорадка, кашель с отделением мокроты, ускоренное дыхание, учащенный пульс, острая боль в грудной клетке, дрожь, сильное потоотделение. Вирусная инфекция чаще проявляется сухим кашлем, жаром, мышечной и головной болью, сильной одышкой, слабостью, симптомами переутомления. Проявления заболевания могут быть выражены как остро, так и несколько слабее, что больше характерно для пневмонии, вызываемой микоплазмами.
Двусторонняя пневмония у взрослых (опасность по времени обнаружения заболевания увеличивается — чем позже будет начато адекватное лечение, тем больше вероятность развития осложнений и даже летального исхода) проявляется стандартными симптомами. У больного появляется сильный сухой кашель, насморк, озноб, першение в горле, повышается температура, которая не сбивается жаропонижающими. Острая двухсторонняя пневмония требует комплексного подхода в лечении.

Что делать при появлении симптомов пневмонии?
При наличии этих симптомов необходимо как можно скорее проконсультироваться с врачом. До этого можно принять подходящее лекарство от кашля и жаропонижающее. Немедленно вызывать бригаду «скорой помощи» нужно, если общее состояние больного резко ухудшилось после простуды или гриппа, дыхание затруднено, есть жар, озноб и непрекращающийся кашель. Особенно важно немедленно обратиться за помощью при подозрении на воспаление легких у беременных, детей, пациентов с хроническими заболеваниями или слабым иммунитетом, пожилых людей.
Что может сделать врач при подозрении на пневмонию?
Для подтверждения диагноза проводится рентгенография, возбудитель заболевания определяется с помощью специального анализа крови или мокроты. При воспалении легких бактериальной природы назначают антибиотики, как правило, заболевание можно эффективно лечить и в домашних условиях. Госпитализация показана в тяжелых случаях. При дыхательной недостаточности также проводят кислородную терапию.
Возможные осложнения при пневмонии
Чем опасна пневмония? При пневмонии инфекция может распространяться на ближайшие к очагу воспаления ткани или по всему организму (с током крови или лимфы), провоцируя воспалительный процесс. Частными видами осложнений пневмонии являются:
- плевриты;
- абсцесс и гангрена легких;
- бронхообструктивный синдром;
- острая дыхательная недостаточность;
- проблемы с сердцем (эндокардит, перикардит, миокардит);
- ДВС-синдром;
- проблемы с головным мозгом (энцефалит и менингит);
- определенные психические расстройства;
- инфекционно-токсический шок;
- сепсис.

Факторы риска летального исхода
Можно ли умереть от пневмонии – вопрос спорный. Летальный исход, как правило, случается вследствие не самого воспаления легких, и а из-за осложнений. Риск летального исхода увеличивается при наличии следующих факторов риска:
- Сопутствующие заболевания сердца и сосудов: инфаркт миокарда, гипертензия, атеросклероз сосудов, ишемическая болезнь сердца, врожденные и приобретенные пороки сердца.
- Патологии дыхательной системы: туберкулез, эмфизема легких, хронический бронхит, первичная гипертензия легких.
- Наличие вредных привычек: курение табака, алкоголизм, наркотическая зависимость.
- Сахарный диабет и осложнения: нефропатия, ангиопатия.
- Хронические заболевания мочеполовой системы: почечная недостаточность, хронический гломерулонефрит.
- Возрастной фактор: младенческий и детский возраст, пожилые люди старше шестидесяти пяти лет.
Сепсис (заражение крови)
Чем опасна пневмония, так это множеством возможных осложнений. Сепсис – одно из самых опасных последствий. Состояние характеризуется попаданием в кровь инфекций и токсинов. Течение сепсиса сопровождается симптомами интоксикации, появляется озноб, повышается температура. Общее состояние пациенты обычно тяжелое. Присутствует затрудненность дыхания, несильный кашель с большим количеством мокроты, могут появляться признаки осложненного отита, плеврита, менингита.
Чем лечить пневмонию, осложненную сепсисом? Консервативное лечение предполагает антибактериальную терапию (перорально или внутривенно) и дезинтоксикацию организма. Прогноз при заражении крови не совсем благоприятный. Ежегодно от него в мире умирает четыре-шесть миллионов человек. В этой статистике учитываются все случаи заражения, а не только те, которые стали последствием воспаления легких.

Инфекционно-токсический шок
Можно ли умереть от пневмонии, которая осложняется выбросом в кровь большого количества токсинов? Такое состояние может вызвать нарушения в работе сердца и почек, почечную недостаточность, резкое снижение артериального давления. В таком случае состояние, угрожающее жизни больного, развивается очень быстро.
К симптомам пневмонии при инфекционно-токсическом шоке прибавляются низкое давление, диарея и рвота, высыпания. Проводятся медицинские мероприятия, целью которых является полное восстановление организма, стабилизация основных показателей, восполнение дефицита энергии.
Абсцесс легкого
Другое осложнение как обычной, так и двухсторонней пневмонии (прогноз благоприятный при своевременном обращении за медицинской помощью) – абсцесс легкого. В таком состоянии резко увеличивается количество мокроты с неприятным запахом, появляются симптомы интоксикации организма. В легких случаях назначается консервативное (медикаментозное) лечение, по показаниям назначаются переливание компонентов крови, бронхоскопия, аспирация полостей легких.
Дистресс-синдром
При пневмонии, осложненной дистресс-синдромом, больного немедленно госпитализируют в отделение неотложной терапии. Основными симптомами состояния, требующего немедленного вмешательства квалифицированных медиков, являются затруднение дыхания, симптомы отека легких, артериальная гипоксемия, гипертензия. Лечение направлено на устранение заболевания, которое стало причиной развития дистресс-синдрома. Если это по каким-либо причинам невозможно, врачи ограничиваются поддерживающей терапией. Иногда проводится искусственная вентиляция легких.
Источник


