Составить план ухода при риске развития пролежней


Добавил:
Upload
Опубликованный материал нарушает ваши авторские права? Сообщите нам.
Вуз:
Предмет:
Файл:
хоспис.doc
Скачиваний:
245
Добавлен:
26.02.2016
Размер:
2.72 Mб
Скачать
Сестринские вмешательства | Кратность |
1. | Ежедневно 1 раз |
2. Изменение положения пациента каждые • 8- 10 ч. -положение Фаулера; • 10- 12 ч. -положение «на левом боку»; • 12-14 ч. -положение «на правом боку»; • 14- 16 ч. -положение Фаулера; • 16-18 ч. -положение Симса; • 18-20 ч. -положение Фаулера; • 20-22 ч. -положение «на правом боку»; • 22-24 ч. -положение «на левом боку»; • 0-2 ч. -положение Симса; • 2-4 ч. -положение «на правом боку»; • 4-6 ч. -положение «на левом боку»; • 6-8 ч. -положение Симса | Ежедневно 12 раз |
3. | Ежедневно 1 раз |
4. | Ежедневно 12 раз |
5. | По индивидуальной программе |
6. | Ежедневно 4 раза |
7. Обеспечение употребления не менее 900 1300 1800 | В течение дня |
8. | В течение дня |
9. При недержании: • мочи • кала | В течение дня |
10. | В течение дня |
Продолжение таблицы
Сестринские вмешательства | Кратность |
11. Обучение пациента и поощрение его | В течение дня |
12. | Ежедневно 4 раза |
13. Обучение пациента дыхательным | В течение дня |
14. Наблюдение за влажностью кожи и | В течение дня |
Выбор положения и их чередование могут
изменяться в зависимости от заболевания
и состояния пациента.
V. Рекомендуемый план ухода при риске развития пролежней (у пациента, который может сидеть)
Сестринские вмешательства | Кратность |
1. Проводить текущую оценку | Ежедневно 1 раз |
2. Изменять положение пациента каждые • 8- 10 ч. -положение «сидя»; • 10- 12 ч. -положение «на левом боку»; • 12-14 ч. -положение «на правом боку»; • 14- 16 ч. -положение «сидя»; • 16-18 ч. -положение Симса; • 18-20 ч. -положение «сидя»; • 20-22 ч. -положение «на правом боку»; • 22-24 ч. -положение «на левом боку»; • 0-2 ч. -положение Симса; • 2-4 ч. -положение «на правом боку»; • 4-6 ч. -положение «на левом боку»; • 6-8 ч. -положение Симса Если пациент может быть перемещен | Ежедневно 12 раз |
3. | Ежедневно 1 раз |
Продолжние таблицы
Сестринские вмешательства | Кратность |
4. Проверка состояния постели при | Ежедневно 12 раз |
5. Обучение пациента самостоятельному | По индивидуальной программе |
6. | По индивидуальной программе |
7. Обучение пациента технике безопасного | По индивидуальной программе |
8. | Ежедневно 4 раза |
9. Обеспечить употребление не менее 900 1300 1800 | В течение дня |
10. Использовать поролоновые прокладки, | В течение дня |
11. При недержании: • мочи • кала | В течение дня |
12. | В течение дня |
13. Обучение пациента и поощрение его | В течение дня |
14. | Ежедневно 4 раза |
Приложение 1
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Практическое руководство
Основы сестринского дела
Результаты ухода регистрируются в протоколе к плану ухода.
- Проводить текущую оценку не менее 1 раза в день
(утром) по шкале - Изменять положение пациента каждые 2 ч:
- 8 —10 ч — положение Фаулера;
- 10—12 ч — на левом боку;
- 12—14 ч — на правом боку;
- 14—16 ч — положение Фаулера;
- 16—18 ч — положение Симса;
- 18—20 ч — положение Фаулера;
- 20—22 ч — на правом боку;
- 22—24 ч — на левом боку;
- 0 — 2ч — положение Симса;
- 2 — 4 ч — на правом боку;
- 4 — 6 ч — на левом боку;
- 6 — 8ч — положение Симса
!Выбор положения и их чередование могут изменяться в
зависимости от заболевания и состояния пациента
- Ежедневно утром в …. ч обмывать следующие
участки
(указать участки) - Проверять состояние постели при перемене положения
(каждые 2 ч). - Обучить родственников технике правильного
перемещения (приподнимая над кроватью). - Определять количество съеденной пищи (количество
белка не менее 120 г в сутки). - Обеспечить употребление не менее 1,5 л жидкости в сутки:
- с 9.00—13.00 —700 мл:
с 13.00—18.00 —500 мл;
с 18.00—22.00 —300 мл. - Использовать поролоновые прокладки под
(указать участки)
исключающие давление на кожу. - При недержании мочи:
менять памперсы каждые 4 ч.
При недержании кала:
менять памперсы немедленно после
дефекации с последующей бережной гигиенической процедурой. - При усилении болей — консультация врача.
- Поощрять пациента изменять положение в постели
(точки давления) с помощью перекладин, поручней и
других приспособлений.
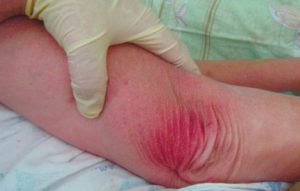
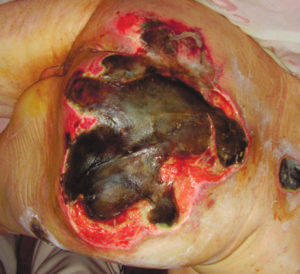
Итак, пролежень — это некроз мягких тканей в результате их длительного
сдавливания, сдвига относительно друг друга, а также трения.
Из-за тяжести состояния пациента не всегда удается добиться заживления пролежней.
Но улучшить качество жизни пациента, избавив его от боли и неприятного
запаха, под силу сестринскому персоналу и всем, осуществляющим уход.
Лечение пролежней зависит от:
- тяжести (степени) поражения (I, II, III, IV);
- наличия воспалительного экссудата и связанного с этим запаха.
Профилактика и лечение пролежней — процесс длительный и кропотливый, требующий
участия многих людей. Унифицированная документация позволит добиться
необходимой преемственности в уходе и лечении. Лист сестринской оценки степени
тяжести пролежней и стандартный план ухода позволят объективно оценить эффективность
проводимого лечения пролежней.

При первичной оценке состояния пролежней обратите внимание на локализацию,
размер, степень тяжести, наличие запаха и боли (оценку интенсивности боли или адекватность
обезболивания провести по шкале, принятой в данном лечебном учреждении).
Планируя совместно с пациентом и его близкими уход, необходимо предусмотреть
мероприятия для профилактики пролежней: специальный матрац, вспомогательные
средства (валики, подушки, поролон), комфортное постельное и нижнее
белье (хлопчато-бумажное, без складок, пуговиц и т. д.).
Для перемещения следует составить конкретный график: смена положения —
через каждые 2 ч (график должен быть записан в плане ухода). Целесообразно совместить
положение Фаулера с временем приема пищи, чтобы исключить дополнительные
изменения положения, создающие трудности как пациенту, так и тем,
кто его перемещает. Выбор положения, особенно «на животе», нужно согласовать
с врачом, так как, например, при отеках, одышке оно противопоказано.
Все лица, принимающие участие в перемещении пациента, должны владеть техникой
перемещения. Основные требования: приподнимание пациента над постелью
(исключается трение и «срезывающая сила»), правильная биомеханика тела людей
при осуществлении перемещения (исключается риск травмы спины).
Источник
Практическое руководство
Основы сестринского дела
Результаты ухода регистрируются в протоколе к плану ухода.
- Проводить текущую оценку не менее 1 раза в день
(утром) по шкале - Изменять положение пациента каждые 2 ч:
- 8 —10 ч — положение Фаулера;
- 10—12 ч — на левом боку;
- 12—14 ч — на правом боку;
- 14—16 ч — положение Фаулера;
- 16—18 ч — положение Симса;
- 18—20 ч — положение Фаулера;
- 20—22 ч — на правом боку;
- 22—24 ч — на левом боку;
- 0 — 2ч — положение Симса;
- 2 — 4 ч — на правом боку;
- 4 — 6 ч — на левом боку;
- 6 — 8ч — положение Симса
!Выбор положения и их чередование могут изменяться в
зависимости от заболевания и состояния пациента
- Ежедневно утром в …. ч обмывать следующие
участки
(указать участки) - Проверять состояние постели при перемене положения
(каждые 2 ч). - Обучить родственников технике правильного
перемещения (приподнимая над кроватью). - Определять количество съеденной пищи (количество
белка не менее 120 г в сутки). - Обеспечить употребление не менее 1,5 л жидкости в сутки:
- с 9.00—13.00 —700 мл:
с 13.00—18.00 —500 мл;
с 18.00—22.00 —300 мл. - Использовать поролоновые прокладки под
(указать участки)
исключающие давление на кожу. - При недержании мочи:
менять памперсы каждые 4 ч.
При недержании кала:
менять памперсы немедленно после
дефекации с последующей бережной гигиенической процедурой. - При усилении болей — консультация врача.
- Поощрять пациента изменять положение в постели
(точки давления) с помощью перекладин, поручней и
других приспособлений.
Итак, пролежень — это некроз мягких тканей в результате их длительного
сдавливания, сдвига относительно друг друга, а также трения.
Из-за тяжести состояния пациента не всегда удается добиться заживления пролежней.
Но улучшить качество жизни пациента, избавив его от боли и неприятного
запаха, под силу сестринскому персоналу и всем, осуществляющим уход.
Лечение пролежней зависит от:
- тяжести (степени) поражения (I, II, III, IV);
- наличия воспалительного экссудата и связанного с этим запаха.
Профилактика и лечение пролежней — процесс длительный и кропотливый, требующий
участия многих людей. Унифицированная документация позволит добиться
необходимой преемственности в уходе и лечении. Лист сестринской оценки степени
тяжести пролежней и стандартный план ухода позволят объективно оценить эффективность
проводимого лечения пролежней.

При первичной оценке состояния пролежней обратите внимание на локализацию,
размер, степень тяжести, наличие запаха и боли (оценку интенсивности боли или адекватность
обезболивания провести по шкале, принятой в данном лечебном учреждении).
Планируя совместно с пациентом и его близкими уход, необходимо предусмотреть
мероприятия для профилактики пролежней: специальный матрац, вспомогательные
средства (валики, подушки, поролон), комфортное постельное и нижнее
белье (хлопчато-бумажное, без складок, пуговиц и т. д.).
Для перемещения следует составить конкретный график: смена положения —
через каждые 2 ч (график должен быть записан в плане ухода). Целесообразно совместить
положение Фаулера с временем приема пищи, чтобы исключить дополнительные
изменения положения, создающие трудности как пациенту, так и тем,
кто его перемещает. Выбор положения, особенно «на животе», нужно согласовать
с врачом, так как, например, при отеках, одышке оно противопоказано.
Все лица, принимающие участие в перемещении пациента, должны владеть техникой
перемещения. Основные требования: приподнимание пациента над постелью
(исключается трение и «срезывающая сила»), правильная биомеханика тела людей
при осуществлении перемещения (исключается риск травмы спины).
Источник
Профилактические и вспомогательные средства при риске развития пролежней
(по Waterlow)
Специальный матрац, кровать:
· при сумме 10 и более использовать специальные матрацы;
· при сумме 15 и более баллов – специальные противопролежневые матрацы в сочетании с кроватями специальной конструкции;
· при сумме 20 и более баллов – специальные кровати, противопролежневые водные (гелевые) матрацы, заполненные воздухом (постоянно или с периодическим поддувом).
Подушки. Ни один пациент, пользующийся креслом – каталкой, инвалидной коляской не должен сидеть в кресле без подушки:
· при сумме 10 и более баллов пациент сидит на поролоновый подушке толщиной 10 см;
· при сумме 15 и более баллов желательно использовать подушку, содержащую гель, в крайнем случае – поролон;
· при сумме 20 и более баллов – подушка «ложемент», легко принимающая форму конкретного пациента.
Постельное бельё должно быть из естественных волокон – лучше хлопчатобумажное.
Валики для рук, ног и подушки из поролона применяются в качестве прокладок, овечья шерсть используется как вспомогательное средство.
_____________________________________________________________________________
Отделение____________________________________________________________________
Палата_______________________________________________________________________
ФИО пациента_________________________________________________________________
Врачебный диагноз_____________________________________________________________
Время начала реализации плана__________________________________________________
Время окончания реализации плана_______________________________________________
| Дата | Час | Оценка | Комментарии | Подпись |
Итоговая оценка_______________________________________________________________
Подпись сестры________________________________________________________________
_____________________________________________________________________________
Рекомендации для предупреждения пролежней
(сестринские вмешательства)
1. Оценивайте состояние каждого пациента при госпитализации или первом контакте, используя шкалу Нортон или Waterlow, и записывайте результат оценки.
2. При каждом перемещении, любом ухаживании или изменении его состояние осматривайте регулярно кожу в области крестца, пяток, лодыжек, лопаток, локтей, затылка, большого вертела бедренной кости, внутренней поверхности коленных суставов.
3. Не подвергайте уязвимые участки тела трению. Обмывайте их не менее одного раза в день, если необходимо соблюдать обычные правила личной гигиены, а также при недержании мочи, сильном потоотделении. Пользуйтесь мягким и жидким мылом. Убедитесь, что моющие средство смыто, высушите этот участок кожи. Если кожа слишком сухая, пользуйтесь увлажняющим кремом. Мойте кожу теплой водой.
4. Пользуйтесь защитным кремом, если это показано.
5. Не делайте массаж в области выступающих кожных участков.
6. Изменяйте положения пациента каждые два часа, даже ночью. Виды положений зависят от заболевания и состояния пациента.
7. Изменяйте положения пациента, приподнимая его над постелью.
8. Проверяйте состояние постели (складки, крошки и.т.д.).
9. Исключите контакт кожи с жесткой частью кровати.
10. Используйте поролон в чехле (вместо ватно – марлевых и резиновых кругов!) для уменьшения давления на кожу.
11. Ослабьте давление на участки нарушения целостности кожи. Пользуйтесь соответствующими приспособлениями.
12. Опустите изголовье кровати на самый низкий уровень (угол не более 30˚). Приподнимайте изголовье на короткое время выполнения каких – либо манипуляций.
13. Не допускайте, чтобы в положении «на боку» пациент лежит непосредственно на большом вертеле бедра.
14. Не допускайте непрерывного сидения в кресле или инвалидной коляске. Изменяйте положение через каждый час. Обучите пациента самостоятельно менять положения тела, подтягиваться, а также осматривать уязвимые участки кожи. Посоветуйте ему ослабить давление на ягодицы каждые 15 мин.: наклоняться вперед, в сторону, подниматься, опираясь на ручки кресла.
· Научите родственников и других лиц, осуществляющих уход, уменьшать риск повреждение ткани под действием давления;
· Регулярно изменять положение тела;
· Использовать приспособления, уменьшающие давление тела;
· Соблюдать правила приподнимания и перемещения;
· Осматривать кожу не реже 1 раза в день;
· Осуществлять правильное питание и адекватный прием жидкости.
15. Контролируйте качество и количество пищи и жидкости, в том числе при недержании мочи.
16. Максимально расширяйте активность пациента. Если он может ходить, побуждайте его прогуливайте через каждый час.
17. Используйте не промокающие прокладки, подгузники (для мужчин – наружные мочеприемники) при недержании.
18. Используйте перчатки при выполнении любых процедур.
Рекомендуемый план ухода при риске развития пролежней
(у лежащего пациента)
(результаты ухода регистрируются в протоколе к плану ухода)
| Проблема | Цель | Сестринские вмешательства |
| Риск развития пролежней | Пролежней не будет | 1. Проводить текущую оценку не менее 1 раза в день (утром) по шкале____________ 2. Изменять положение пациента каждый 2 часа: 8-10 ч. – положение Фаулера; 10-12ч. – на левом боку; 12-14ч. – на правом боку; 14-16ч. – положение Фаулера; 16-18ч. – положение Симса; 18-20ч. – положение Фаулера; 20-22ч. – на правом боку; 22-24ч. — на левом боку; 0-2ч. – положение Симса; 2-4ч. – на правом боку; 4-6ч. – на левом боку; 6-8ч. – положение Симса; Выбор положение и их чередование могут изменяться в зависимости от заболевания и состоянии пациента. 3. Ежедневно утром в ___ч. обмывать следующие участки___ 4. Проверять состояние постели при перемене положения (каждые 2 ч.) 5. Обучить родственников технике правильного перемещения ( приподнимая над кроватью). 6. Определить количество съеденной пищи (количества белков не менее 120 г. в сутки). 7. Обеспечить употребление не менее 1,5 л. жидкости в сутки: С 9.00 до 13.00 – 700 мл. С 13.00 до 18.00 – 500 мл. С 18.00 до 22.00 – 3000 мл. 8. Использовать поролоновые прокладки под_________ (указать участки), исключающие давление на кожу. 9. При недержании мочи: Менять памперсы каждые 4 ч. При недержании кала: Менять памперсы немедленно после дефекации с последующей бережной гигиенической процедурой. 10. При усилении болей – консультация врача. 11. Поощрять пациента изменять положение в постели (точки давления) с помощью перекладин, поручней и других приспособлений. |
Источник