Современная диагностика и лечение средних отитов
Проблема лечения острого среднего отита у взрослых до сих пор остается одной из актуальных в современной оториноларингологии. Обусловлено это большой распространенностью (20–30%) и частотой случаев невосприимчивости микрофлоры к основным антибиотикам, повышением вирусных поражений среднего уха, неудовлетворительными результатами лечения, а нередко и переходом острого воспаления в хроническую форму [2,3,5].
Заболевание характеризуется в одних случаях легким течением и симптомы его проходят даже без лечения в течение 2–3 суток, в других – отличается тяжелым и затяжным течением, а в некоторых случаях принимает характер рецидивирующего течения. Вероятность развития в таких случаях внутричерепных осложнений (менингит, абсцесс мозга) или тромбоза сигмовидного синуса, лабиринтита, пареза лицевого нерва, мастоидита, сепсиса остается довольно высокой [1,7,8].
Существует несколько путей проникновения инфекции в среднее ухо: тубогенный, травматический, гематогенный. Наиболее частым из них является тубогенный. Острые и хронические заболевания полости носа, пазух носа, носоглотки, опухоли, как правило, приводят к развитию острого среднего отита. Процесс начинается с дисфункции слуховой трубы и нарушения ее проходимости или функционального нарушения, вызванного неэффективностью механизма ее активного открытия. Оба механизма приводят к созданию отрицательного давления в барабанной полости и транссудации жидкости, которая изначально является стерильной, но после попадания бактериальной или иной флоры принимает воспалительный характер, направленный на элиминацию возбудителя, регенерацию поврежденных тканей и восстановление функциональных структур. На первом этапе в очаге воспаления усиливается кровоток, повышается проницаемость стенок капилляров, увеличивается миграция клеток белой крови непосредственно в ткани. Затем запускаются защитные механизмы – выделяются медиаторы воспаления, свободные радикалы кислорода, что в остром периоде оказывает положительный эффект на воспалительный процесс. Однако длительное присутствие в очаге высокоактивных клеток и свободных радикалов приводит к серьезным изменениям тканей за счет преобразования коллагена и переокисления клеточных мембран. В этом случае изначально направленная на стимуляцию иммунитета и процессов репарации воспалительная реакция может перейти в неконтролируемую, образуется так называемый «порочный круг» (инфекция и воспаление усиливают друг друга), что способствует хронизации патологического процесса с развитием осложнений и присоединением суперинфекции [12].
Этиологическими факторами острого среднего отита могут служить также иммунодефицит (в частности, низкий уровень IgA, IgG2), ВИЧ–инфекция, генетическая предрасположенность [9].
Острый средний отит – это остро развившееся воспаление полостей среднего уха, проявляющееся одним или несколькими симптомами (боль в ухе, повышение температуры тела, выделения из уха, снижение слуха). Обычно заболевание длится не более 3 недель и может даже спонтанно закончиться выздоровлением с полным восстановлением анатомической целостности структур среднего уха и их функций, однако может принять характер затянувшегося или рецидивирующего течения.
При остром среднем отите в воспалительный процесс вовлекается не только барабанная полость, но и клеточная система сосцевидного отростка, антрум, адитус и слуховая труба.
Основными возбудителями острого среднего отита являются пневмококк (Streptococcus pneumoniae) и гемофильная палочка (Haemophilus influenzae), составляющие в среднем 60% бактериальных возбудителей, реже мораксела (Moraxella cataralis) – 3–10%, стрептококк (Streptococcus pyogenus) – 2–10%, стафилококк (Staphilococcus aureus) – 1–5%. Около 20% посевов из барабанной полости оказываются стерильными. Считают, что причиной около 10% острых воспалений среднего уха являются вирусы, определенную роль может играть микоплазма (Micoplasma pneumoniae), способная вызывать буллезный геморрагический мирингит [1,7].
Диагностика острого среднего отита базируется на типичных жалобах и данных инструментального исследования.
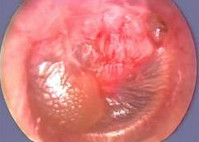
Отоскопией обычно определяется гиперемия и утолщение барабанной перепонки, ее выбухание и нарушение подвижности. При наличии отделяемого в наружном слуховом проходе осмотр с использованием оптики (отоскоп, микроскоп) позволяет увидеть перфорацию, которая в ряде случаев бывает щелевидной, нередко прикрытой отечной слизистой оболочкой.
В течение острого среднего отита выделяют обычно 3 стадии или фазы: доперфоративная, перфоративнвя и репаративная.
Для стадии катарально–гнойного воспаления (доперфоративная) характерны умеренная или сильная боль в ухе, отсутствие выделений из уха, тугоухость, шум в ухе, аутофония, повышение температуры тела до суб– или фебрильных цифр, гиперемия барабанной перепонки, ее выбухание, сглаженность или отсутствие опознавательных знаков.
На стадии перфоративной боль в ухе бывает умеренной или отсутсвует, зато в слуховом проходе появляется гной, снижение слуха усиливается и носит кондуктивный характер, температура тела снижается и становится субфебрильной или нормализуется, определяется перфорация барабанной перепонки, из которой поступает гной.
В стадии репаративной отсутствуют и боль, и выделения, нормализуется температура тела, но сохраняется умеренная кондуктивная тугоухость в ряде случаев, барабанная перепонка становится серой, перфорация прикрывается рубцом.
В каждой стадии воспалительного процесса предусматривается свой индивидуальный подход лечения. Важным компонентом симптоматической и этиопатогенетической терапии является местная противовоспалительная терапия, отвечающая определенным принципиальным критериям, а именно – обеспечивать концентрацию оптимальной дозы активного вещества непосредственно в очаге воспаления; не иметь системного воздействия назначаемого препарата с целью сокращения нежелательных побочных эффектов; быть доступной широким слоям населения.
Снижение уровня благосостояния населения, качества жизни, рост инфекционных заболеваний существенно затрудняют оказание соответствующей помощи больным с воспалением среднего уха.
В неперфоративной стадии воспаления среднего уха необходимы действия, направленные на восстановление функции слуховой трубы. Для этого требуется применение сосудосуживающих капель в нос (ксилометазолин и др., по 5 капель в каждую ноздрю 3–4 раза в сутки), а также капли в ухо (холинасалицилат, гентамицин + бетаметазон по 5 капель 3 раза в день). Эти капли назначаются в первые сутки заболевания для купирования болевого синдрома, который обусловлен отеком барабанной перепонки и ее напряжением. Ушные капли, содержащие неопиоидный анальгетик–антипиретик феназон и лидокаин, следует закапывать в ухо, герметически закрывая затем слуховой проход ватой с вазелином на несколько часов. В этом случае препарат не будет испаряться и окажет максимальное противоотечное и обезболивающее действие. Если через сутки не наступает положительный эффект, следует прибегнуть к парацентезу или тимпанопункции.
На стадии перфоративной, когда в слуховом проходе появляется гной, следует проводить туалет слухового прохода с применением дезинфицирующих растворов (риванол, фурацилин, эктерицид и др. или 3% перекисью водорода с последующим введением ушных капель (ципрофлоксацин, рифамицин) [4,5,6], содержащих антибиотики. Преимуществом такого способа введения – местное воздействие в очаге воспаления и отсутствие системного действия. При закапывании в ухо и попадании в барабанную полость препарат оказывает выраженное антимикробное действие. Эти капли не обладают ототоксическим действием, поэтому их можно использовать при перфорации барабанной перепонки, но такие капли, как холинасалицилат, гентамицин + бетаметазон, оказывают ототоксическое воздействие, и их применение в этой стадии нежелательно.
Ципрофлоксацин – антибиотик из группы фторхинолонов, обладает широким спектром антибактериального действия, действует бактерицидно на грамположительную и грамотрицательную флору, в том числе на синегнойную палочку. Препарат ингибирует ДНК бактерий, вследствие чего нарушается микробный синтез клеточных белков и ДНК. Ципрофлоксацин действует как на размножение бактерий, так и на бактерии, находящиеся в стадии покоя [13]. Клиническая эффективность ципрофлоксацина в ушных каплях «Ципромед» усиливается за счет вязкой основы – пропиленгликоля. Кроме этих капель, можно применять раствор амоксициллин/клавуланата и дексаметазона в разведении 3:1 с добавкой 1–2 капель 0,1% раствора адреналина с последующим нагнетанием путем надавливания на козелок [8].
Существует комбинированный препарат, содержащий хлорамфеникол – бактериостатический антибиотик широкого спектра действия, нарушающий процесс синтеза белка в микробной клетке. Препарат активен в отношении грамположительных и грамотрицательных бактерий. Беклометазон дипропионат – глюкокортикоид, оказывающий противовоспалительное и антигистаминное действие. Лидокаин гидрохлорид – местный анестетик, вызывает обратимую блокаду проведения импульса по нервным волокнам за счет блокирования прохождения ионов натрия через мембрану. Наличием в препарате клотримазола обеспечивается, кроме всего прочего, противогрибковое действие, обусловленное нарушением синтеза эргостерина, входящего в состав клеточной мембраны грибов, что изменяет проницаемость мембраны и вызывает последующий лизис. Таким образом, препарат позволяет достичь антибактериального, противовоспалительного, противогрибкового и обезболивающего эффекта при воспалительных процессах в среднем ухе.
На репаративной стадии воспалительного процесса следует предпринять попытки восстановить слух, так как велика опасность хронизации процесса. Хороший эффект оказывает катетеризация слуховой трубы, пневмомассаж, лазеротерапия (5–7 процедур) по 5 минут продолжительностью.
В начальной стадии острого среднего отита для снятия болевого синдрома и уменьшения воспалительной реакции обычно назначают анальгетики и нестероидные противовоспалительные препараты (ацетилсалициловая кислота, метамизол, трамадол, кетопрофен, ибупрофен, кеторолак и др.).
Антигистаминные препараты обычно используют для купирования аллергического компонента и сопутствующих явлений ринита, для уменьшения отека слизистой оболочки слуховой трубы.
Особого разговора заслуживает антибиотикотерапия при остром среднем отите. При этом заболевании в значительном проценте случаев не требуется назначения системных антибактериальных препаратов. Почти 75% антибиотиков, используемых в настоящее время, имеют спорную терапевтическую ценность [12]. Кроме того, пропорционально потреблению системных антибиотиков происходит развитие устойчивости к ним микрофлоры. Феномен бактериальной устойчивости представляет большую проблему в терапии инфекционных заболеваний всего населения.
Наиболее частыми механизмами защиты бактерий от антибиотика являются: перестройка мишеней (мишенью является определенная функция жизнедеятельности микроорганизма, специфически подавляемая данным лекарственным средством) таким образом, что препарат больше не способен взаимодействовать с ними; нарушение проникновения антибиотика в микробную клетку; его инактивация бактериальными ферментами; вытеснение антибиотика ферментными системами возбудителя.
Принято считать, что предупредить дальнейшее развитие бактериальной резистентности возможно за счет введения в медицинскую практику строгих правил по применению антибиотиков – они должны назначаться только тогда, когда абсолютно необходимы, их антимикробный спектр должен быть адекватным, а используемые дозировки и продолжительность лечения оптимальными.
В этой связи большое значение приобретает топическое антибактериальное и противовоспалительное лечение, что помогает избежать системного метаболизма лекарственного препарата, а также способствует доставке оптимальной дозы активного препарата непосредственно в очаг воспаления.
Системная антибиотикотерапия необходима в случаях, когда требуется исключить риск возможного возникновения внутричерепных осложнений. Она обязательна в случаях осложненного течения отита, когда имеется выраженная интоксикация, признаки развития лабиринтита или мастоидита или наличие сопутствующей патологии (сахарный диабет, заболевания почек, крови).
При назначении антибактериальной терапии необходимо исследование отделяемого с определением флоры и чувствительности к антибиотикам. Однако проведение подобного исследования не всегда возможно, кроме того, иногда нужна немедленная антибактериальная терапия. В этих случаях требуется назначение эмпирической антибактериальной терапии. Ведущими препаратами для эмпирической терапии следует считать амоксициллин и амоксициллин/клавуланат. Они являются наиболее активными против пенициллинрезистентных пневмококков. В случае аллергии на b–лактамы целесообразно применение макролидных антибиотиков. При устойчивости к амоксициллину возбудителей, при рецидивирующем среднем отите назначают амоксициллин/клавуланат (Панклав) по 625 мг х 3 раза в сутки. Панклав является антибиотиком широкого спектра действия; содержит полусинтетический пенициллин амоксициллин и ингибитор b–лактамаз клавулановую кислоту. Клавулановая кислота ингибирует большинство клинически значимых b–лактамаз и защищает амоксициллин от потери антибактериальной активности, вызванной продукцией b–лактамаз, как основными возбудителями и ко–патогенами, так и условно патогенными микроорганизмами. Данная комбинация обеспечивает высокую бактерицидную активность Панклава. Панклав обладает широким спектром антибактериального действия. Активен в отношении как чувствительных к амоксициллину штаммов, так и в отношении штаммов, продуцирующих b–лактамазы. Другие антибиотики – цефтриаксон, цефуроксим аскетил. Применение остальных антибиотиков из–за устойчивости к ним микрофлоры или из–за токсичности, низкой биодоступности нежелательно (ко–тримоксазол, ампициллин, гентамицин и др.) Поэтому при впервые возникшем остром среднем отите у пациентов, не получавших ранее антибиотики в течение предыдущего месяца, можно рекомендовать амоксициллин (как альтернативу – макролиды). У пациентов, получавших ранее антибиотики, при неэффективности амоксициллина после 1–2 суток наиболее эффективно применение Панклава, альтернативой ему могут служить препараты цефтриаксона, цефуроксим–аксетил, при аллергии на лактамы – современные макролиды. При осложненном среднем отите и неэффективности указанных препаратов рекомендуются фторхинолоны III–IV поколения. Но к ним следует относиться с осторожностью. Они считаются препаратами резерва, их применение целесообразно при высоком риске развития осложнения среднего отита, а также в случаях неэффективности антибактериальной терапии другими препаратами. В этих случаях можно предложить следующую схему антибактериальной терапии осложненных форм острого среднего отита: амоксициллин/клавуланат (Панклав) 650 мг 3 раза в день в течение 48 часов, при положительном эффекте – продолжение указанного лечения, в противном случае – левофлоксацин 0,5–1,0 г 1 раз в день.
Назначение адекватной системной антибактериальной терапии, как правило, приводит к быстрому улучшению в течение 1–2 суток самочувствия больного, нормализации температуры тела, исчезновению общемозговой симптоматики и т.д.
Литература
1. Косяков С.Я. Острый, затянувшийся и рецидивирующий средний отит: выбор лечения на распутье / С.Я.Косяков,А.С.Лопатин // Consilium Medicum.–2004.–T.6.– N.4.–C.270–274.
2. Кравченко Д.В. Результаты обследования и лечения больных острым гнойным средним отитом / Д.В.Кравченко // Новости оторин. и логопатол.–2002.– № 1. – С.77–78.
3. Николаев В.В. Опыт общего и локального применения антигомотоксических препаратов в оториноларингологии / В.В.Николаев // Биолог.мед.–1997.–№1.–С.34–35.
4. Николаев М.П. Современные подходы к местной терапии при отитах / М.П.Николаев, Н.Э.Байкова,В.М.Зайцев и др. // Рос. оторинол.–2005.–№ 3 (16).–С.82–84.
5. Овчинников А.Ю. Опыт использования препарата кандибиотик в оториноларингологической практике / А.Ю.Овчинников // Рос. оторин.–2004.– № 4 (11).–С.101–103.
6. Романова Е.В. Применение ушных капель «ципромед» в лечении средних отитов / Е.В.Романова,Ф.В.Семенов // Рос. оторин.–2004.–№3 (10).–С.143–144.
7. Туровский А.Б. Острое воспаление наружного и среднего уха./ А.Б. Туровский,А.И.Крюков // Consilium Medicum–2000– Vol.8.– C.323–325.
8. Туровский А.Б. Антибактериальная терапия острого среднего отита в современных условиях / А.Б.Туровский,А.В.Баландин // Вестн. оторинолар.–2004.–№1.–С.35–38.
9. De Castro Junior T. Sih Acute Otitis Media |T.De Castro Junios || JuxFed of ORL (JFOS) –1998.–S.–17–23.
10. Froom J.Diagnosis and antibiotic treatment ofacute otitis media, report from international primary care networa | I.Froom,bL.Culpepper P/Grob et al. || Br.Med J.–1990.– Vol.300.–P 582–588.
11. Kligman E.W. Twenty common problems in primary care | E.W.Kligman Earache. In B.D.Weiss et al. || Ist edition – New York: Mc Grow Yill.– 1999.–P. 123–144/
12. Uhari M. Meta –analitic review of the risk factors for acute otitis media | M. Uhari, K. Mantyssari, M.Niemela||Clin Infect Dis.–1996.–Vol.22.–P. 1079–1083.
13. Vidal–2001 | Havas Medi Media. Справочник.2001.– С.13–455.
Источник
Острый средний отит — быстро протекающее инфекционно-воспалительное поражение полости среднего уха. Клиническая картина заболевания включает выраженный болевой синдром, общие проявления, ощущения заложенности и шума в ухе, понижение слуха, возникновение перфоративного отверстия в барабанной перепонке с последующим гноетечением. В основе диагностики острого среднего отита лежат данные клинического анализа крови, отоскопии, различных исследований слуха, рентгенографии черепа, рино- и фарингоскопии, обследования слуховой трубы. Общее лечение заболевания проводится антибиотиками, антигистаминными и противовоспалительными препаратами, местная терапия заключается в продувании слуховой трубы, закапывании ушных капель, промывании барабанной полости, введении в нее протеолитических ферментов и пр.
Общие сведения
Острый средний отит является широко распространенной патологией как в детской, так и во взрослой отоларингологии. Острый средний отит — это наиболее часто встречающаяся форма отита. С одинаковой частотой он наблюдается у женщин и у мужчин. В последнее время отмечается склонность острого среднего отита к более вялому течению у взрослых и частому рецидивированию у детей. У детей младшего возраста в связи с особенностями строения уха при остром среднем отите сразу происходит вовлечение в воспалительный процесс антрума — пещеры сосцевидного отростка и заболевание носит характер отоантрита. Острый средний отит может возникнуть как осложнение евстахиита, экссудативного среднего отита, аэроотита, травмы уха, воспалительных заболеваний носоглотки.

Острый средний отит
Причины острого среднего отита
До 65% острых средних отитов обусловлены стрептококковой инфекцией. На втором месте по частоте встречаемости стоят пневмококк и стафилококк. В редких случаях острый средний отит бывает вызван дифтерийной палочкой, протеем, грибами (отомикоз).
Наиболее часто проникновение инфекционных агентов в барабанную полость происходит тубогенным путем — через слуховую (евстахиеву) трубу. В норме слуховая труба служит барьером, защищающим среднее ухо от попадания в него находящихся в носоглотке микроорганизмов. Однако при различных общих и местных заболеваниях ее функция может нарушаться, что приводит к инфицированию барабанной полости с развитием острого среднего отита. Провоцирующими дисфункцию слуховой трубы факторами являются: воспалительные процессы верхних дыхательных путей (ринит, озена, фарингит, ларингит, ларинготрахеит, ангина, аденоиды, хронический тонзиллит); доброкачественные опухоли глотки (ангиома, фиброма, невринома и др.), опухоли полости носа; хирургические вмешательства в полости носа и глотки; диагностические и лечебные манипуляции (продувание по Политцеру, катетеризация слуховой трубы, тампонада при носовом кровотечении).
Развитие острого среднего отита может произойти при инфицировании барабанной полости транстимпанальным путем — через поврежденную барабанную перепонку, что случается при травмах и инородных телах уха. Гематогенный путь инфицирования полости среднего уха с возникновением острого среднего отита может наблюдаться при общих инфекциях (кори, гриппе, скарлатине, краснухе, дифтерии, сифилисе, туберкулезе). Казуистическим случаем считается появление острого среднего отита в связи с проникновением инфекции из полости черепа или внутреннего уха.
В возникновении острого среднего отита имеет значение состояние общего и местного иммунитета. При его снижении даже сапрофитная флора, попадающая в барабанную полость из носоглотки, может стать причиной развития воспаления. Относительно недавно было доказано, что в появлении острого среднего отита не последняя роль принадлежит так называемой ушной аллергии, которая является одним из проявлений системной аллергии наряду с аллергическим ринитом, экссудативным диатезом, аллергическим дерматитом, астматическим бронхитом и бронхиальной астмой. Немаловажную роль в развитии острого среднего отита играют неблагоприятные факторы внешней среды: переохлаждение, сырость, резкие перепады атмосферного давления.
Симптомы острого среднего отита
Острый средний отит в среднем длится около 2-3 недель. В течении типичного острого среднего отита выделяют 3 последовательные стадии: доперфоративную (начальную), перфоративную и репаративную. Каждая из этих стадии имеет свои клинические проявления. При своевременно начатом лечении или высокой иммунологической резистентности организма острый средний отит может принять абортивное течение на любой из указанных стадий.
Доперфоративная стадия острого среднего отита может занимать всего несколько часов или длится 4-6 дней. Она характеризуется внезапным началом с интенсивной боли в ухе и выраженными общими симптомами. Боль в ухе обусловлена быстро нарастающей воспалительной инфильтрацией слизистой оболочки, выстилающей барабанную полость, в результате чего происходит раздражение нервных окончаний языкоглоточного и тройничного нервов. Боль в ухе при остром среднем отите носит резкий мучительный и иногда нестерпимый характер, приводит к нарушению сна и снижению аппетита. Она иррадиирует в височную и теменную области. Болевой синдром у пациентов с острым средним отитом сопровождается шумом и заложенностью в ухе, снижением слуха. Эти симптомы связаны с тем, что из-за воспалительных изменений снижается подвижность находящихся в барабанной полости слуховых косточек, отвечающих за звукопроведение.
Общие проявления острого среднего отита заключаются в повышении температуры тела до 39°С, общей слабости, ознобе, утомляемости и разбитости. Гриппозный, скарлатинозный и коревой острый средний отит часто протекают с одновременным вовлечением в воспалительный процесс внутреннего уха с развитием лабиринтита и понижением слуха за счет расстройств звуковосприятия.
Перфоративная стадия острого среднего отита наступает, когда в результате скопления в барабанной полости слишком большого количества гнойного содержимого происходит разрыв барабанной перепонки. Через образовавшееся отверстие начинают выходить вначале слизисто-гнойные, затем гнойные, а иногда и кровянистые выделения. При этом самочувствие больного острым средним отитом заметно улучшается, боль в ухе стихает, температура тела подает. Гноетечение обычно продолжается не более недели, после чего заболевание переходит в следующую стадию.
Репаративная стадия острого среднего отита характеризуется резким уменьшением и прекращением гноетечения из уха. У большинства пациентов в этой стадии происходит самопроизвольное рубцевание перфоративного отверстия в барабанной перепонке и полное восстановление слуха. При размере перфорации более 1 мм фиброзный слой барабанной перепонки не восстанавливается. Если зарастание отверстия все же происходит, то место перфорации остается атрофичным и тонким, поскольку образовано лишь эпителиальным и слизистым слоями без фиброзного компонента. Большие перфорации барабанной перепонки не закрываются, по их краю наружный эпидермальный слой перепонки срастается с внутренним слизистым, образуя омозолелые края остаточного перфоративного отверстия.
Острый средний отит далеко не всегда протекает с типичной клинической картиной. В некоторых случаях наблюдается изначально затяжной и слабовыраженный характер симптомов, отсутствие самопроизвольного разрыва барабанной перепонки. С другой стороны, возможно крайне тяжелое течение острого среднего отита с выраженной симптоматикой, температурой до 40°С, головной болью, тошнотой и головокружением. Задержка образования перфорации барабанной перепонки в таких случаях приводит к быстрому распространению инфекции в полость черепа с развитием внутричерепных осложнений. В случаях, когда после перфорации барабанной перепонки улучшение состояния не происходит, отмечается усугубление симптоматики после некоторого улучшения или наблюдается длительное (более месяца) гноетечение, следует думать о развитии мастоидита.
Диагностика острого среднего отита
Диагноз острого среднего отита устанавливается отоларингологом на основании жалоб пациента, характерного внезапного начала заболевания, результатов отоскопии и микроотоскопии, исследования слуха. В клиническом анализе крови у пациентов с типичным течением острого среднего отита выявляется умеренный лейкоцитоз и нерезкое ускорение СОЭ. Тяжелые формы заболевания сопровождаются выраженным лейкоцитозом со сдвигом формулы влево, значительным ускорением СОЭ. Неблагоприятным признаком, свидетельствующим о развитии мастоидита, является отсутствие эозинофилов.
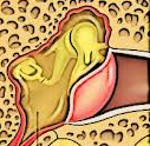
Отоскопическая картина острого среднего отита зависит от стадии заболевания. В начальном периоде выявляется инъекция радиальных сосудов барабанной перепонки. Затем гиперемия приобретает разлитой характер, отмечается инфильтрация и выпячивание перепонки в сторону слухового прохода, иногда присутствует беловатый налет. В перфоративной стадии при отоскопии видна щелевидная или округлая перфорация барабанной перепонки, наблюдается пульсирующий световой рефлекс — синхронная с пульсом пульсация гноя, видимого через перфорацию. В отдельных случаях наблюдается пролабирование через перфоративное отверстие слизистой барабанной полости, напоминающей грануляционную ткань. В репаративной стадии острого среднего отита при отоскопии может отмечаться заращение перфорации или ее организация в виде уплотнения и омозолелости края.
Аудиометрия, пороговая аудиометрия и исследование камертоном выявляют кондуктивную тугоухость. Данные акустической импедансометрии говорят о сниженной подвижности слуховых косточек. При подозрении на мастоидит и петрозит проводится рентгенография черепа в области сосцевидного отростка, для исключения внутричерепных осложнений МРТ и КТ головного мозга. Выявление заболеваний носоглотки, которые могли явиться причиной острого среднего отита, осуществляется при помощи риноскопии, фарингоскопии, ларингоскопии, определения проходимости евстахиевой трубы, рентгенографии околоносовых пазух.
Лечение острого среднего отита
Острый средний отит лечится в зависимости от стадии и, как правило, в амбулаторных условиях. При развитии осложнений показана госпитализация больного. С целью купирования болевого синдрома в доперфоративной стадии острого среднего отита применяют содержащие анестетики ушные капли. Эффективно закапывание подогретых до 38-39 °С капель с последующим закрытием слухового прохода ватой с вазелином, которую извлекают через несколько часов. Используют также турунды, смоченные спиртовым р-ром борной кислоты. Для снятия отечности и улучшения дренажной функции слуховой трубы назначают антигистаминные препараты и назальные сосудосуживающие капли: оксиметазолин, ксилометазолин, нафазолин, тетризолин, ксилометазолин.
Общая терапия пациентов с острым средним отитом проводится противовоспалительными препаратами: диклофенаком, ибуфеном и пр. В случае повышения температуры тела и интенсивного болевого синдрома показана антибиотикотерапия. Препаратами выбора являются амоксициллин, цефуроксин, спирамицин. Начав прием антибиотика, необходимо его пропить в течение 7-10 дней, поскольку досрочное прекращение антибиотикотерапии может привести к возникновению рецидивов и осложнений, хронизации отита, образованию спаек внутри барабанной полости.
Хороший эффект в доперфоративной стадии острого среднего отита дает продувание слуховой трубы по Политцеру и промывание среднего уха растворами антибиотиков в сочетании с глюкокортикостероидными препаратами. Выпячивание барабанной перепонки на фоне проводимого лечения говорит о том, что несмотря на все лечебные мероприятия, в барабанной полости происходит скопление большого количества гноя. Такое состояние чревато развитием осложнений и требует проведения парацентеза барабанной перепонки.
В перфоративной стадии острого среднего отита наряду с применением антигистаминных, сосудосуживающих и антибактериальных средств проводят туалет наружного уха и транстимпанальное введение препаратов. Для уменьшения отека и секреции слизистой используют фенспирид, для разжижения густого секрета — муколитики (ацетилцистеин, растительные препараты). Назначают физиотерапевтическое лечение: УФО, УВЧ и лазеротерапию.
Лечение в репаративной стадии острого среднего отита направлено на предотвращение образования спаек, восстановление функций слуховой трубы, повышение защитных сил организма. Применяют продувание слуховой трубы, введение через нее в барабанную полость протеолитических ферментов, пневмомассаж барабанной перепонки, ультрафонофорез с гиалуронидазой, витаминотерапию, прием биостимуляторов (маточное пчелиное молочко, гемодериват крови телят).
Прогноз острого среднего отита
При своевременном и грамотном лечении, достаточной активности иммунных механизмов острый средний отит заканчивается полным выздоровлением и 100% восстановлением слуха. Однако позднее обращение к врачу, плохое состояние иммунитета, неблагоприятные внешние воздействия и фоновые заболевания могут стать причиной совершенно иного исхода заболевания.
Острый средний отит может трансформироваться в хронический гнойный средний отит, который сопровождается прогрессирующей тугоухостью и рецидивами гноетечения. В некоторых случаях воспалительный процесс приводит к выраженным рубцово-спаечным изменениям в барабанной полости, нарушающим подвижность барабанных косточек и являющимся причиной развития адгезивного среднего отита со стойким понижением слуха.
В тяжелых случаях острый средний отит сопровождается развитием целого ряда осложнений: гнойного лабиринтита, мастоидита, неврита лицевого нерва, петрозита, менингита, тромбоза сигмовидного синуса, абсцесса головного мозга, сепсиса, некоторые из которых могут привести к летальному исходу.
Источник

