Современная классификация и лечение пневмонии

Пневмония – это острое воспалительное заболевание респираторных отделов легких, преимущественно бактериальной этиологии, характеризующееся внутриальвеолярной экссудацией. Диагноз «острая пневмония» в современной литературе не используется и является излишним, так как диагноз «хроническое воспаление легких» патогенетически необоснованный и устаревший.
Основные причины развития заболевания согласно ВОЗ
Дыхательные пути взрослых и детей постоянно подвергаются атакам болезнетворных микроорганизмов, но местные механизмы защиты в лице иммуноглобулина А, лизоцима и макрофагов у здоровых людей не дают заболеваниям развиваться.
К факторам риска развития воспаления легких, по определению ВОЗ от 1995 года, относятся:
- пожилой возраст – люди старше 60 лет (вследствие угнетения кашлевого рефлекса, рефлекса, отвечающего за спазм голосовой щели);
- период новорожденности и младенчества (причиной является неполное развитие иммунной системы);
- состояния, сопровождающиеся потерей сознания (эпилепсия, черепно-мозговые травмы, состояние наркозного сна, попытки суицида снотворными или наркотиками, алкогольное опьянение);
- заболевания органов дыхания (хронический бронхит, эмфизема легких, острый респираторный дистресс-синдром), курение;
- сопутствующие заболевания, снижающие активность иммунитета (онкологические заболевания, системные заболевания соединительной ткани, ВИЧ-инфекция и др.);
- негативные ссоциально-бытовые условия жизни, недостаточное питание;
- длительное нахождение пациента в положении лежа.
Критерии кодификации
Современная медицина эволюционирует каждый день, ученые выделяют новые микроорганизмы, открывают новые антибиотики. Классификации болезней тоже претерпевают различные изменения, которые направлены на оптимизацию лечения пациентов, сортировки больных, предупреждения развития осложнений.
В настоящее время ВОЗ выделяет несколько разновидностей пневмонии у взрослых и детей, основываясь на этиологии возбудителя, локализации процесса, сроках и условиях возникновения, клинических категориях больных.
Классификация по МКБ-10 (по формам и срокам возникновения)
- Внегоспитальная – возникает в домашних условиях или в первые 48 часов пребывания в лечебном учреждении. Протекает сравнительно благоприятно, летальность составляет 10-12%.
- Госпитальная (нозокомиальная) – возникает после 48 часов нахождения больного в стационаре либо если больной за предыдущие 3 месяца пребывал на лечении в каком-либо лечебном учреждении в течение 2 и более суток. В современных протоколах Всемирная организация здравоохранения (ВОЗ) включает в данную категорию больных с вентилятор-ассоциированной пневмонией (находящихся на ИВЛ длительное время), а также пациентов с воспалением легких, находящихся на содержании в домах престарелых. Характеризуется высокой степенью тяжести и летальностью до 40%.
- Аспирационная пневмония – возникает при проглатывании большого количества содержимого ротоглотки пациентами, пребывающими без сознания, с нарушенным актом глотания и ослабленным кашлевым рефлексом (алкогольное опьянение, эпилепсия, черепно-мозговые травмы, ишемический и геморрагический инсульты и др.). При аспирации желудочного содержимого может возникать химический ожог слизистой оболочки дыхательных путей соляной кислотой. Такое состояние называется химическим пневмонитом.
- Пневмонии, развивающиеся на фоне иммунодефицитов, как первичных (аплазия тимуса, синдром Брутона), так и вторичных (ВИЧ-инфекция, онкогематологические заболевания).
Разновидности по возбудителю, степени тяжести и локализации
Классификация по возбудителю:
- Бактериальные – основными возбудителями бывают Streptococcus pneumonia, Staphylococcusaureus, Mycoplasmapneumonia, Haemophilusinfluenza, Chlamydiapneumonia.
- Вирусные – зачастую вызываются вирусами гриппа, парагриппа, риновирусами, аденовирусами, респираторно-синцитиальным вирусом. В более редких случаях это могут быть вирусы кори, краснухи, коклюша, цитомегаловирусная инфекция, вирус Эпштейна-Барр.
- Грибковые – основными представителями в данной категории являются Candidaalbicans, грибки рода Aspergillus, Pneumocystisjiroveci.
- Пневмонии, вызванные простейшими.
- Пневмонии, вызванные гельминтами.
- Смешанные – данный диагноз бывает чаще всего при бактериально-вирусной ассоциации.
Формы пневмонии по степени тяжести:
- легкая;
- средняя;
- тяжелая;
- крайне тяжелая.
Виды пневмонии по локализации:
- Очаговая – в пределах ацинуса и дольки.
- Сегментарная, полисегментарная – в пределах одного или нескольких сегментов.
- Долевая (устаревший диагноз: крупозное воспаление легких) – в пределах одной доли.
- Тотальная, субтотальная – может охватывать все легкое.
Воспалительный процесс бывает:
- односторонним;
- двусторонним.
Классификация у детей по возбудителю
- От рождения до 3 недель – этиологическим агентом воспаления легких (чаще у недоношенных детей) являются стрептококки группы В, грамотрицательные бациллы, цитомегаловирусная инфекция, Listeriamonocytogenes.
- От 3 недель до 3 месяцев – в большинстве случаев детей поражает вирусная инфекция (респираторно-синцитиальный вирус, вирусы гриппа, парагриппа, метапневмовирус), Streptococcuspneumoniae, Staphylococcusaureus, Bordetellapertussis, Chlamydiatrachomatis (назальное заражение).
- От 4 месяцев до 4 лет – в данном возрасте восприимчивость детей возрастает к стрептококкам группы А, Streptococcuspneumoniea, вирусным инфекциям (вирусы парагриппа, гриппа, аденовирусы, риновирусы, респираторно-синцитиальные вирусы, метапневмовирусы), Mycoplasmapneumoniae (у более взрослых детей).
- От 5 до 15 лет – в школьном возрасте у детей пневмонию чаще всего вызывают Streptococcuspneumoniae, Mycoplasmapneumoniae, Chlamydiapneumoniae.
Клинические категории больных внегоспитальной пневмонией по МКБ-10
1-я клиническая категория: амбулаторные больные, обычно не требующие госпитализации. Это в большинстве случаев молодые люди без сопутствующих патологий. Возбудителями чаще всего являются респираторные вирусы, Streptococcuspneumoniae и Haemophilusinfluenzae.
2-я клиническая категория: амбулаторные больные с модифицируемыми факторами риска (сопутствующие нарушения сердечно-сосудистой системы и органов дыхания, возраст старше 60 лет, дети до 2 лет, неблагоприятные коммунально-бытовые условия), обычно не требуют госпитализации, за исключением отдельно рассматриваемых случаев. Этиологические агенты – те же, что и для предыдущей категории. В этих двух категориях обычно определяется воспаление легких легкой степени тяжести.
3-я клиническая категория: стационарные больные, требующие круглосуточного наблюдения. Возбудители представляют собой бактериально-вирусные ассоциации, анаэробную инфекцию, Streptococcuspneumoniae, включая резистентные к лекарственным средствам формы. Характерно воспаление легких средней степени тяжести.
4-я клиническая категория: больные, требующие наблюдения в условиях отделения интенсивной терапии. Диагностируется воспаление легких тяжелой и крайне-тяжелой степени тяжести. Этиологическую роль играют Pseudomonas sp, аэробная грамотрицательная флора, Streptococcuspneumoniae, включая резистентные к лекарственным средствам формы.
Формы нозокомиальных воспалений по ВОЗ
- Ранние – возникают в период первых 4-5 дней с момента попадания в стационар, имеют относительно благоприятный диагноз, микроорганизмы в основном чувствительны к антибиотикотерапии.
- Поздние – появляются после 6 дней нахождения в лечебном учреждении, диагноз в большинстве случаев сомнительный или неблагоприятный, возбудители бывают мультирезистентными к антибиотикам.
Критерии тяжелого течения заболевания
- появление на рентгенограмме «свежих» очагово-инфильтративных изменений в легких;
- температура свыше 38°С;
- бронхиальная гиперсекреция;
- Pa O2/Fi O2 ≤ 240;
- кашель, тахипноэ, локально выслушиваемые крепитации, влажные хрипы, бронхиальное дыхание;
- лейкопения или лейкоцитоз, палочкоядерный сдвиг (более 10% молодых форм нейтрофилов);
- при микроскопии мокроты более 25 полиморфноядерных лейкоцитов в поле зрения.
Источник
Современные медики в своей практике нередко сталкивались с разными формами течения пневмонии. Различие видов воспалительных процессов объясняется многообразием микроорганизмов, вызывающих воспалительное заболевание органов дыхания, а также индивидуальной реакцией организма на внедрение возбудителей. Поэтому на основании этиологии, тяжести, длительности, локализации, природе возбудителя была создана классификация пневмонии.
Этиология пневмонии
Основной причиной развития патологии является воздействие патогенных микроорганизмов. Обычно организм с легкостью справляется с такими атаками, но иногда его защитные функции ослабевают, что и способствует развитию воспалительного процесса. К провоцирующим факторам относятся:
- несовершенство иммунной системы у грудных детей;
- угнетение кашлевого рефлекса у пожилых людей старше 65 лет;
- влияние табачного дыма на органы дыхания;
- длительно пребывание больного в лежачем положении;
- болезни, снижающие иммунитет.

Классификация воспаления легких
На протяжении долгого времени в медицинской практике отдавалось предпочтение делению по клинико-морфологическому принципу на долевую и очаговую пневмонию, которые значительно различаются по происхождению и клинической картине. Современные исследования показали, что такая классификация не отражает всевозможные варианты пневмоний, и дает мало информации при выборе оптимального метода лечения, нацеленного на устранение причины заболевания.
Сегодня известно несколько видов пневмонии, классификация которых происходит исходя из локализации поражения, в зависимости от сроков возникновения и форм, степени тяжести заболевания, природы возбудителя.
Классификация по сроку возникновения и формам
Согласно ВОЗ в зависимости от срока и форм проявления существуют перечисленные ниже типы пневмонии:
- внегоспитальная возникает в домашних условиях, вне стационара, отличается низкой смертностью, является наиболее распространенной формой;
- госпитальная (нозокомиальная), для которой характерно развитие симптоматики спустя 3 суток после поступления пациента в медицинское учреждение;
- аспирационная пневмония проявляется во время проглатывания большого количества содержимого ротоглотки;
- воспалительный процесс в легких при иммунодефицитных состояниях.
Вышеуказанная форма пневмонии чаще всего наблюдается у пациентов с ВИЧ-инфекцией, страдающих от наркотической зависимости, принимающих иммунодепрессанты. Аспирационный вид пневмонии фиксируется у лежачих пациентов, людей в бессознательном состоянии, больных ЦНС, алкоголиков, при нарушении глотательной функции или ослаблении кашлевого рефлекса. Аспирация желудочного содержимого способна вызвать химический ожог слизистой органов дыхания.
Классификация заболевания по возбудителю
К данной группе относятся воспаления легочной ткани, вызванные различными типами возбудителей: вирусы, бактерии, грибок, гельминты. Бактериальная пневмония. Возбудителями данной разновидности выступают бактерии (стафилококки, стрептококки, легионеллы, пневмококковая инфекция). Для типичного варианта течения заболевания характерна симптоматика:
- гипертермия;
- появление продуктивного кашля с гнойной или «ржавой» мокротой;
- головные боли;
- одышка;
- отсутствие аппетита.
Лечение данной формы заболевания подразумевает антибактериальную терапию.
Вирусный тип пневмонии провоцируют вирусы гриппа, в более редких случаях парагриппа, аденовирусы, миксовирусы, пикорнавирусы, риновирусы. У больного наблюдаются следующие симптомы:
- повышения температуры;
- озноб;
- хрипы при дыхании;
- боли в груди, мышцах, суставах;
- отделение гнойной мокроты, иногда с кровяными примесями.
Пневмонию грибковой природы вызывают кандиды, плесневые грибы, криптококки, пневмоцисты. Сначала больного лихорадит, затем возникает сухой кашель. Нередко наблюдаются такие осложнения, как легочное кровотечение и гидроторакс. При инфицировании гельминтозами к общим признакам присоединяются боли в нижней части живота, тошнота, сопровождающаяся рвотой, общая интоксикация.
Терапия подобного вида заболевания нацелена на ликвидацию глистов и нормализации функций органов дыхания. Диагноз «смешанное воспаление легких» ставится при бактериально-вирусном виде. К отдельной категории по способу заражения следует отнести атипичную пневмонию, возбудителями которой выступают хламидии, микоплазмы, кишечная палочка, клебсиеллы.
Классификация по месту локализации
Заболевание легких поражает как всю поверхность органа, так и отдельные его части. По этому признаку имеется отдельная классификация пневмонии:
- одно- или двустороннее воспаление – поражение одного либо обоих легких;
- очаговая – воспаление небольшого участка характерного органа;
- сегментарная разновидность – распространение патологии на один или несколько сегментов легкого;
- долевая (крупозная) пневмония захватывает одну либо несколько долей характерного органа;
- сливная – слияние нескольких маленьких очагов в один большой;
- тотальное поражение – распространение воспалительного процесса по всей поверхности легких.
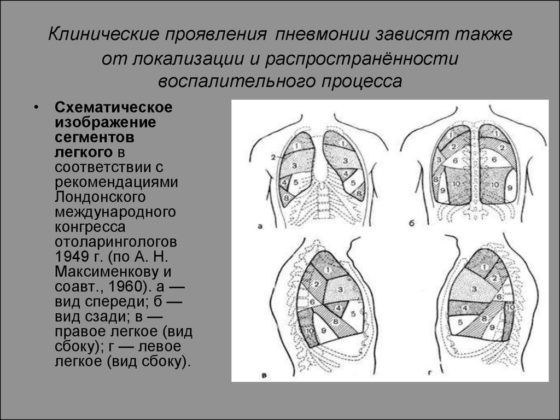
Классификация по степени тяжести заболевания
Согласно ВОЗ классифицируют пневмонию по степени тяжести следующим образом: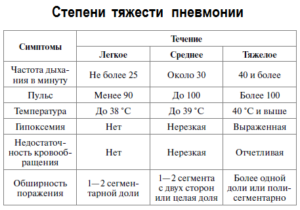
- легкая;
- средняя;
- тяжелая.
Для легкой степени характерны слабовыраженные симптомы. Присутствуют признаки интоксикации. На данном этапе больной редко нуждается в госпитализации.
Людям со средней степенью поражения необходимо стационарное лечение. Исходя из медицинских показаний, пациент направляется в пульмонологическое отделение. Для средней степени тяжести характерна умеренно выраженная интоксикация, при которой температурные показатели тела превышают отметку 38 °C, немного снижается давление.
Тяжелая степень пневмонии имеет ярко выраженные признаки. Повышается температура выше отметки 39 °C, иногда наблюдается помутнение сознания, лейкоцитоз, значительное падение уровня давления. Человеку необходима интенсивная терапия в условиях стационара. Обычно прогноз неблагоприятный. Для стадии характерен высокий уровень смертности.
Классификация по длительности течения
 В зависимости от длительности и характера течения ВОЗ рекомендует следующую классификацию пневмонии: острая, хроническая, скрытая. Остро протекающее заболевание характеризуется ярко выраженными признаками. К ним относятся интенсивный кашель, гипертермия. Нередко болезнь возникает на фоне сахарного диабета, инфаркта. Сопровождается осложнениями и, значительно реже, смертельным исходом.
В зависимости от длительности и характера течения ВОЗ рекомендует следующую классификацию пневмонии: острая, хроническая, скрытая. Остро протекающее заболевание характеризуется ярко выраженными признаками. К ним относятся интенсивный кашель, гипертермия. Нередко болезнь возникает на фоне сахарного диабета, инфаркта. Сопровождается осложнениями и, значительно реже, смертельным исходом.
Хроническая форма является результатом неполного лечения воспаления острого течения. Для нее свойственны периоды ремиссии и обострения. Проявляется повторяющимися рецидивами заболевания. Скрытая, она же вялотекущая, форма является наиболее опасной, поскольку долгое время может протекать бессимптомно, но при этом поражает легочную ткань. Наблюдаются слабовыраженные признаки:
- потеря аппетита;
- вялость;
- побледнение кожного покрова;
- жажда;
- сильное потоотделение.
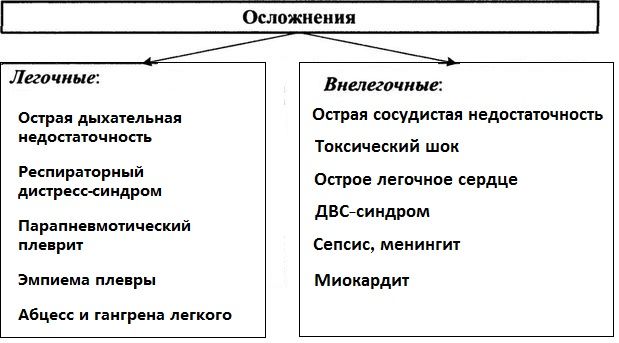
Осложнения пневмонии
Осложненным течение пневмонии считается, если оно сопровождается развитием воспалительных и реактивных процессов в бронхолегочной системе и других органах. Присутствие осложнений определяет характер течения заболевания и его исход.
Существуют легочные и внелегочные осложнения болезни. К первой группе относятся такие патологии, как абсцесс характерного органа, гангрена, возникновение дыхательной недостаточности, экссудативный плеврит. Осложнениями пневмонии внелегочной формы являются миокардит, сердечная недостаточность, инфекционно-токсический шок, отек органов дыхания, сепсис, менингит, анемия.
Профилактические меры
Профилактические мероприятия пневмонии заключаются в укреплении иммунной системы, закаливания организма, своевременного лечения простудных заболеваний, санации хронических очагов инфекции в носоглотке, отказе от пагубных привычек. Следует избегать переохлаждения и бороться с запыленностью. Для предупреждения заражения пневмококком взрослому населению рекомендуется пройти вакцинацию. По словам ВОЗ, профилактика посредством иммунизации представляется собой наиболее успешный вид медицинской помощи.
Видео по теме: Пневмония
Источник
Легкие на снимке (фото)
Пневмония еще каких-то несколько десятков лет назад считалась смертельным заболеванием, выявление которого у пациента было подобно приговору. К счастью, современная медицина не стоит на месте, и врачи успешно лечат эту патологию.
Несмотря на прогресс, воспаление легких по-прежнему является причиной высокой смертности у взрослых и детей, особенно при несвоевременной диагностике заболевания.
Что это за болезнь?
Легкие рисунок
Что такое воспаление легких (пневмония)? Пневмонией называют острое инфекционно-воспалительное поражение легких, при котором в патологический процесс вовлекаются все элементы и структуры органа – интерстициальная ткань, альвеолы.
Согласно статистическим данным острый воспалительный процесс в легких встречается у 12 человек из тысячи, а у лиц старше 50 лет эти показатели превышают 15 случаев на тысячу больных. Несмотря на постоянную разработку инновационных схем лечения пневмонии и внедрения новых антимикробных препаратов актуальность проблемы сохраняется, так как данное заболевание занимает 3 место по смертности после патологий сердечнососудистой системы, опухолей и травматизма.
Часто воспаление легких развивается у ослабленных лежачих больных, протекая параллельно с опухолями злокачественного характера, сердечной недостаточностью, нарушениями мозгового кровообращения, тем самым осложняя прогноз последних. У ВИЧ инфицированных пациентов и больных вирусом иммунодефицита воспаление легких является, чуть ли главной причиной летального исхода.
Основные причины развития заболевания
Микробы
Что вызывает пневмонию? На первом месте по частоте возникновения воспалительного процесса в легких стоит бактериальная инфекция.
Наиболее распространенными возбудителями являются:
- грамположительные бактерии – стафилококки, пневмококки, стрептококки;
- грамотрицательные – гемофильная палочка, легионелла, протей, энтеробактерии;
- вирусы – герпеса, аденовируса, гриппа, парагриппа;
- микоплазмы;
- грибки.
Кроме этого, причиной развития пневмонии могут стать и другие факторы:
- травмы грудной клетки (подробней читайте тут);
- вдыхание пыли и химических веществ;
- аллергическая реакция, при которой развивается спазм бронхов и отек легких;
- острое отравление;
- передозировка ионизирующим облучением.
Кто в группе риска?
Развитию пневмонии наиболее подвержены лица с ослабленным иммунитетом на фоне следующих состояний:
- сердечная недостаточность;
- хронические инфекции органов носоглотки и верхних дыхательных путей – риниты, синуситы, гаймориты, тонзиллиты, фарингиты, ларингиты, бронхиты;
- врожденные пороки легких;
- истощение организма на фоне плохого питания и частых простуд;
- синдром иммунодефицита;
- злоупотребление алкоголем и табакокурение (читайте подробней тут).
Курение
Возбудители инфекции проникают в легкие через кровь, лимфу или воздушно-капельным путем. Если местный иммунитет нарушен, а сопротивляемость организма к инфекциям слабая, то в легочных альвеолах развивается воспалительный процесс, который быстро распространяется и захватывает другие отделы легочной ткани.
В альвеолах образуется патологический экссудат (жидкость), что мешает полноценному газообмену между тканью легких и кровеносными сосудами. На фоне этого у больного развивается и прогрессирует кислородная и дыхательная недостаточность, которая постепенно приводит к сердечной недостаточности, если лечение было начато не сразу. О стадиях развития воспаления легких в таблице ниже.
Таблица 1. Стадии пневмонии:
Стадия развития воспалительного процесса в легкихЧем характеризуетсяПрилива (чаще всего длится 12-48 часов)Легочные сосуды резко наполняются кровью и патологической жидкостью в альвеолах (экссудатом)Красного опеченения (1-3 суток)Легкое уплотняется и по своему внешнему виду напоминает печень. В альвеолярной патологической жидкости выявляются красные кровяные тельца в большом количествеСерого опеченения (2-6 дней)Эритроциты распадаются, а лейкоциты массивно попадают в альвеолыРазрешенияПостепенно легкие восстанавливаются в совей структуре
Таблица 2. Полная классификация заболевания:
Классификация пневмонииВид
На основании данных эпидемиологии
Женщина в стационаре
- контагиозная (негоспитальная);
- внутрибольничная (госпитальная);
- вызванная иммунодефицитом;
- атипичная
По причине происхождения
Вирусы
- вирусная;
- бактериальная;
- грибковая;
- микоплазменная;
- смешанная
По механизму развития
Женщина в постели
- первичная – развивается, как самостоятельное заболевание;
- вторичная – развивается, как осложнение на фоне не леченных заболеваний дыхательных путей;
- аспирационная – развивается вследствие попадания в дыхательные пути рвотных масс, частичек пищи, околоплодных вод (у новорождённых);
- посттравматическая;
- послеоперационная;
- постинфарктная – развивается в результате закупорки мелких сосудов ветвей легочной артерии кровяными сгустками, масляными лекарственными препаратами и прочим
По обширности поражения легочной ткани
Снимок легких
- односторонняя (поражается правое или левое легкое);
- двусторонняя;
- тотальная – долевая, сегментарная, прикорневая, корневая
По характеру течения
Острая пневмония
- острая;
- хроническая;
- затяжная
По развитию осложненийНеосложненного течения и осложненного (миокардитом, эндокардитом, септическим шоком, абсцессом, плевритом)По клинико-морфологическим признакам
- паренхиматозные – крупозные и долевые;
- очаговые – бронхопневмония, дольковая пневмония;
- интерстициальные – встречается чаще всего при микоплазменной инфекции
В зависимости от тяжести течения заболевания выделяют три степени пневмонии:
- Легкая – характеризуется не слишком выраженной интоксикацией организма. У больного повышается температура тела до 38 градусов, показатели АД в пределах нормы, пульс немного учащенный, одышка появляется только при незначительных физических нагрузках. На рентгене хорошо заметен очаг воспаления.
- Средняя – у больного симптомы умеренной интоксикации организма, характеризующиеся учащением пульса до 100 ударов в минуту, незначительным снижением АД, высокой температурой тела, одышкой в состоянии покоя. На рентгеновском снимке определяется инфильтрация.
- Тяжелая – наблюдается выраженная интоксикация организма, характеризующаяся высокой температурой до 40 градусов, нарушением ясности сознания, тахикардией более 100 ударов в минуту, одышкой, цианозом, коллапсом, развитием осложнений.
Клинические симптомы пневмонии
Кашель при пневмонии
Крупозная и очаговая пневмонии характеризуется разным началом и клинической симптоматикой, рассмотрим каждую подробнее.
Крупозное воспаление легких: симптомы
- начало заболевания острое – у больного повышается температура до 39-39,5 градусов, беспокоят боли в грудной клетке, одышка, нарастающая слабость;
- кашель – сначала сухой, непродуктивный, приступообразный, который сменяется на 3 сутки влажным с отделением мокроты «ржавого» цвета;
- лихорадка;
- частые пульс, сниженное артериальное давление, приглушенные сердечные тоны;
- синюшность носогубного треугольника;
- герпетические высыпания на крыльях носа, подбородке и щеках;
- дыхание шумное, учащенное, поверхностное с хорошо заметным раздуванием крыльев носа.
При аускультации (прослушивании грудной клетки стетофонендоскопом) слышны влажные мелкопузырчатые хрипы и крепитация (поскрипывание при вдохе).
Очаговое воспаление легких: клинические симптомы
Стетофонендоскоп у врача
В отличие от крупозной пневмонии очаговая характеризуется рядом следующих симптомов:
- начало заболевания постепенное – часто воспаление легких развивается на фоне не долеченного ОРВИ или трахеобронхита;
- у больного повышается температура тела до фебрильных отметок (38-38,5 градусов) с суточным колебанием до 1 градуса;
- появляется кашель с отделением мокроты слизисто-гнойного характера, потливость, нарастающая слабость. При дыхании больной ощущает боль в грудной клетке;
- кожа с синюшным оттенком, особенно в области носогубного треугольника. При слиянии нескольких очагов воспаления состояние больного ухудшается еще больше – возникает сильная одышка и цианоз кожи.
При аускультации грудной клетки хорошо выслушивается жесткое дыхание, мелкокалиберные и среднекалиберные пузырчатые хрипы, крепитация над патологическим очагом. Выдох у больного, как правило, удлинен. На видео в этой статье врач подробнее рассказывает об отличительных симптомах пневмонии у взрослого.
Диагностика заболевания
Подтверждение пневмонии у пациентов включает в себя дифференциальную диагностику воспаления легких с другими легочными патологиями, выяснение природы происхождения заболевания и степени тяжести воспалительного процесса.
Заподозрить воспаление легких у пациента можно по характерным признакам:
- быстрое прогрессирование лихорадки и интоксикации;
- нарастающий кашель;
- одышка и потливость.
При физикальном обследовании пациента перкуторно (путем постукивания) определяется притупление легочного звука, а при аускультации выслушиваются очаговые, мелкопузырчатые, разнокалиберные хрипы и крепитация (поскрипывание) над очагов воспаления. При проведении ультразвукового исследования плевральной полости или эхокардиографии в некоторых случаях определяют плевральный выпот.
Для уточнения диагноза больным чаще всего рекомендуют сделать рентген органов грудной клетки. Независимо от вида пневмонии, патологический процесс чаще всего локализуется на нижних долях легкого.
На снимке рентгена при пневмонии выявляются следующие изменения:
- паренхиматозные – на легком хорошо заметны очаговые или диффузные затемнения разно локализации;
- интерстициальные – усиление легочного рисунка.
Важно! Рентген легких при пневмонии пациенту назначают при постановке диагноза и спустя 3 недели от начала развития заболевания – это помогает оценить эффективность пройденного лечения и исключить бронхогенный рак легких или другие легочные патологии.
Кроме этого к обязательным методам диагностики пневмонии относятся анализы крови, мочи и бакпосев мокроты. Бактериологический посев мокроты является незаменимым исследованием, так как позволяет не только дифференцировать возбудителя инфекции, но и подобрать эффективный антибиотик.
Лечение
Таблетки и ампулы
Пациентов, которым поставлен диагноз воспаление легких, госпитализируют в терапевтическое отделение или в отделение пульмонологии. Не стоит пренебрегать этим условием и отказываться от стационара – воспаление легких при неправильном его лечении быстро прогрессирует и может стать причиной смерти больного.
Важно! Дети с пневмонией госпитализируются в принудительном порядке, независимо от степени тяжести патологического процесса.
Инструкция лечения пневмонии
Чай с лимоном и медом
Антибиотики в уколах
Для того чтобы больной скорее поправился и воспаление легких не привело к осложнениям следует подойти к лечению заболевания комплексно:
- постельный режим – это очень важно в первые 3-4 дня от начала заболевания, в противном случае быстро прогрессирует легочная и сердечная недостаточность. Больной должен быть легко одетым, под одеялом, температура воздуха в помещении не выше 21 градуса. Комнату следует проветривать каждые 2-3 часа и обязательно дважды в день проводить влажную уборку без использования каких-либо средств, содержащих хлор или ароматизаторы.
- Питание и питье – рекомендуется много пить теплой щелочной жидкости (компотов, чаев, отваров из шиповника, морсов, минеральную воду без газа). Если больной отказывается от еды, то предлагайте ему теплый куриный бульон с перетертым мясом грудки – он богат белком и витаминами, поэтому придает сил ослабленному организму.
- Кислородная терапия – при признаках дыхательной недостаточности больному включают подачу увлажненного кислорода через специальную маску. В каждой больнице есть такие баллоны, через которые пациентам проводят оксигенотерапию.
- Антибактериальная терапия – является основой лечения пневмонии. При контагиозной пневмонии чаще всего назначают препараты пенициллиновой группы с клавулановой кислотой – Амоксиклав, Амоксициллин, Оспамокс, Флемоксин солютаб. При непереносимости пенициллинов больному прописывают препараты из группы макролидов (Суммамед, Азитромицин, Спирамицин), цефалоспоринов (Цефазолин, Цефтриаксон, Лораксон), аминогликозидов (Гентамицин). Способ введения антибиотика определяется тяжестью течения пневмонии и общим состоянием больного. Детям и пожилым людям антибиотик вводят в форме внутримышечных инъекций.
При неизвестном происхождении пневмонии и невозможности выявить возбудителя больному назначают комбинированную терапию, подбирая 2-3 антибиотика одновременно. Обычно курс лечения антибактериальными препаратами составляет не менее 7-10 суток, а при осложненном течении – не менее 2 недель, по рекомендации врача возможна замена антибиотика, если препарат оказывается недостаточно эффективным.
Важно! Ни в коем случае нельзя самостоятельно прекращать антибиотикотерапию или заменять назначенный вам препарат более дешевым аналогом – цена такой самодеятельности часто представляет угрозу для жизни и значительно повышает риск развития осложнений.
Вспомогательная и симптоматическая терапия
Панадол от температуры
Помимо антибиотиков пациенту с пневмонией назначают ряд вспомогательных препаратов для симптоматического лечения заболевания:
- Жаропонижающие препараты – при повышении температуры свыше 38 градусов и выраженной лихорадке рекомендуется принять препарат на основе Парацетамола или Ибупрофена. Отличным жаропонижающим и обезболивающим эффектом обладают препараты на основе Нимесулида, но принимать их можно не чаще 2 раз в сутки, поэтому желательно чередовать с Парацетамолом и Ибупрофеном.
- Муколитики и отхаркивающие – при кашле на фоне воспаления легких важно обеспечить больному продуктивную эвакуацию патологического экссудата (мокроты). Для этого назначают препараты в форме сиропа, таблеток или растворов для ингаляций, которые разжижают вязкую мокроты и усиливают двигательную способность ресничек мерцательного эпителия, за счет чего кашель становится влажным и продуктивным.
- Антигистаминные препараты – чтобы несколько расслабить мускулатуру дыхательных путей и предотвратить развитие отека легких рекомендуется принимать антигистамины. Дозу лекарства врач определяет индивидуально, так же, как выбор препарата.
- Иммуностимуляторы –для повышения защитных сил организма и поддержания иммунной системы в борьбе с возбудителем больному назначают настойки на эхинацее, Элеутерококк, Кагоцел, Интерфероны.
- Витамины – восполнить дефицит микроэлементов и витаминов в организме, а также поддержать его во время болезни помогут специальные витаминные комплексы, в состав которых входит рекомендованная суточная доза. В некоторых случаях больному назначают двойную суточную дозу витамина С.
Сироп от кашля
Физиотерапия при пневмонии
Физиотерапия
После снятия лихорадки и устранения интоксикации организма пациенту примерно на 5-7 день от начала заболевания назначают физиотерапевтические процедуры:
- массаж;
- УВЧ;
- электрофорез с лекарственными препаратами;
- ингаляции;
- ЛФК – начинают с дыхательной гимнастики, постепенно увеличивая нагрузку.
Ингаляция ребенку
Лечение проводят до восстановления нормальных показателей анализов, данных спирометрии и рентгенологического исследования.
Что делать после пневмонии? После перенесенного воспаления легких пациенту рекомендуется пройти курс санаторно-курортного лечения, которое включает в себя кислородные коктейли и оксигенотерапию, ЛФК, массажи, различные оздоравливающие процедуры.
Дыхательная гимнастика
Осложнения
Пожилая женщина после пневмонии
Пневмония считается осложненной, если на фоне ее течения в бронхолегочной системе и внутренних органах развиваются патологические процессы, приводящие к нарушению в их работе. Если длительное время сохраняется слабость после пневмонии, то обязательно нужно обратиться к врачу для исключения осложнений.
Таблица 3. Виды осложнений пневмонии:
Виды осложненияЧто к ним относится?Легочные
- хроническая обструктивная болезнь легких;
- рубец на легком после пневмонии, который в будущем может нарушать работу органа;
- дыхательная недостаточность;
- абсцесс легкого;
- пневмонический экссудативный плеврит
Не легочные
- сердечная недостаточность на фоне прогрессирующей дыхательной;
- менингит;
- миокардит;
- гломерулонефрит;
- эндокардит;
- инфекционно-токсический шок
Важно! Для того чтобы избежать осложнений пневмонии следует как можно раньше обращаться к врачу. Даже самая простая простуда может осложниться воспалением легких при неправильном лечении или его отсутствии.
Прогноз
Прогноз при воспалении легких определяется несколькими факторами:
- возрастом пациента – у детей и стариков прогнозы, как ?


