Средний отит диагностика современное лечение
Эффективность лечения отита среднего уха будет зависима от времени его выявления, профессионализма доктора. При лечении рассматриваемого недуга подход должен быть комплексным: ликвидировать надо, в том числе, ту болезнь, которая обусловила прогрессирование среднего отита.
Методы диагностики отита среднего уха – как выполняют отоскопию?
При диагностировании отита важно правильно интерпретировать симптомы и признаки отита.
Перед тем, как начинать проводить с пациентом аппаратные исследования, надо провести с ним беседу для выяснения следующих моментов:
- Начало болезни. Когда появился дискомфорт, что могло спровоцировать это (удар, простуда, попадание инородного предмета/вещества в ухо).
- Что именно беспокоит пациента, с какой периодичностью и силой.
Популярным аппаратным средством обследования ушного прохода является отоскопия. Последняя представляет собой манипуляцию, посредством которой можно 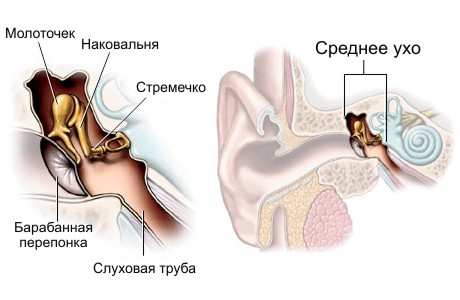 визуализировать барабанную мембрану, уяснить погрешности. Отоскоп полезен при изучении дефектов, которые сформировались в результате пагубного влияния микробактерий на среду среднего уха. Данный медприбор имеет воронкообразную форму. Зауженный конец размещают в полость уха. В наши дни указанный мединструмент комплектуется с оптическим увеличителем, что помогает более детально рассмотреть составляющие среднего уха. При погружении воронкообразного инструмента в ушной проход, возможно обнаружить такие изменения:
визуализировать барабанную мембрану, уяснить погрешности. Отоскоп полезен при изучении дефектов, которые сформировались в результате пагубного влияния микробактерий на среду среднего уха. Данный медприбор имеет воронкообразную форму. Зауженный конец размещают в полость уха. В наши дни указанный мединструмент комплектуется с оптическим увеличителем, что помогает более детально рассмотреть составляющие среднего уха. При погружении воронкообразного инструмента в ушной проход, возможно обнаружить такие изменения:
- Деформация барабанной мембраны. Последняя имеет вогнутую конструкцию, что объясняется ограничением поступления воздушных масс. Такое явление – признак тубоотита.
- Выпуклая форма мембраны с красным окрасом. Есть следствием катаральной/гнойной стадии острого отита.
- Отсутствие целостности в строении мембраны. Свидетельствует о финишной стадии отита. Внешним проявлением должно быть гноетечение.
Также могут применяться следующие виды обследования:
- Рентген головы. Для подтверждения мастоидита, если есть подозрения на внутричерепные погрешности. Более эффективным будет использование КТ.
- Тимпанометрия. Применяют, когда надо исследовать частоту колебаний барабанной мембраны.
- Аудиометрия. Актуальна при падении слуховых возможностей. Помогает установить причину появления рассматриваемого недуга.
- Тимпаноцентез. Практикуется редко среди маленьких пациентов с тяжелым течением среднего отита. Заключается во взятии образца жидкости посредством прокалывания барабанной мембраны.
Консервативное лечение воспаления
Излечение рассматриваемого недуга реально, но не относится к элементарной манипуляции. Если начинать лечебные манипуляции на начальной стадии, то в кратчайший период получения больным всего необходимого комплекса консервативного лечения можно констатировать позитивные изменения.  Начинать надо с установления причины, которая дала толчок возникновению среднего отита. Для этих целей берутся под контроль гаймориты, риниты, регулярно осуществляются профилактические меры в отношении аденоидов.
Начинать надо с установления причины, которая дала толчок возникновению среднего отита. Для этих целей берутся под контроль гаймориты, риниты, регулярно осуществляются профилактические меры в отношении аденоидов.
Таким образом будут обеспечены надлежащие условия для адекватной жизнедеятельности слуховой тубы.
Для освобождения просвета слуховой трубки от залежей гнойных масс осуществляют ее промывание/продувание. В ротовую полость вводят катетер, который нужно провести к барабанной мембране. Через этот мединструмент поступают лекарственные препараты, которые минимизируют воспаление, ликвидируют микробактерии.
Медпрепараты, которые используются в борьбе со средним отитом, делятся на:
- Антибактериальные. Внедряют в мышечную ткань, вовнутрь барабанной проймы. Этому предшествует тщательная промывка посредством антисептических средств. Антибиотики выбирать надо аккуратно, перечитав внимательно инструкцию (в некоторых медсредствах может присутствовать предупреждение в отношении негативного влияния на слуховые способности):
- Пенициллиновой группы.
- Цефалоспорины.
- Макролидные. Практикуют в случае отсутствия вышеперечисленных препаратов.
Показательным для применения этих средств является возраст пациента. Множество докторов принимают тактику выжидания, ограничиваясь предписаниями маленьким пациентам жаропонижающих препаратов, болеутоляющих.
Это актуально при:
- Ничтожных проявлениях среднего отита.
- Если инфицировано только одно ухо.
- Существуют сомнения в отношении диагноза.
- Сосудосуживающие. Сюда относят препараты местного воздействия. Для увеличения диаметра проймы слуховой тубы могут применяться физрастворы нафтизина, санорина, некоторых других медсредств. Если они предназначены для грудничковых ребятишек, последним надо прочистить носовой ход, смазав стенки носа жидким вазелином. После корочки извлекаются ватной палочкой. Капать сосудосуживающий препарат надо более одного раза в сутки.
- Антигистаминные. Актуально в случае аллергических процессов в носовой полости. Аллергические реакции провоцируют набухание материи носовой проймы, из-за чего диаметр отверстия слуховой трубки уменьшается. Это влечет застой процессов, зарождению недугов инфекционного характера в среднем ухе. Противоаллергические препараты типа клемастина, супрастина ликвидируют перечисленные выше явления.
- Глюкокортикоиды. Помогают избавиться от отека зараженных материй, благоприятствуют понижению активности микробактерий.
Показания к антротомии и парацентезу барабанной перепонки
Хирургические манипуляции в аспекте лечения рассматриваемого недуга можно разделить на два вида:
- Парацентез.
Необходим в таких случаях:
- Попытки использования консервативных методов не были плодотворными.
- Подозрения на возникновение обострений со стороны тканей головного мозга. Такое явление сопровождается головной болью, лихорадкой, головокружением.
- Средний отит у новорожденных деток провоцирует обширную интоксикацию.
Алгоритм осуществления операционных манипуляций следующий:
- Внедряют обезболивающее средство в слуховое отверстие до полного соприкосновения с барабанной мембраной. Для этих целей используют маленький ватный фитиль, который обмакивают в обезболивающем.
- Посредством отоскопии отмечают место прокалывания. Больной принимает сидячую/стоячую позицию, его голова пребывает на подушке.
- Подбирают медиглу с учетом индивидуальных особенностей. Последняя может быть прямой/изогнутой с копьеобразным наконечником.
- Барабанную мембрану прокалывают быстро, насквозь. Надо рассчитать силу прокалывания так, чтобы не повредить близлежащие участки.
- Благодаря использованию катетера, который погружают в прооперированный участок, происходит отток гнойной жидкости.
- Внедряют в слуховой проем стерильный тампон. Последний надо постоянно менять по мере заполнения его жидкими массами.
После проведения описанной манипуляции общее состояние больного улучшается: 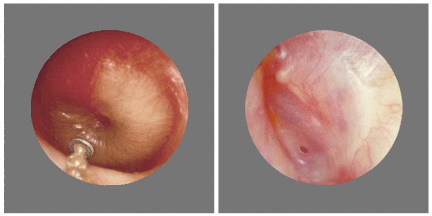 температура тела возвращается в норму, тошнота/рвота не беспокоят, болевые ощущения сведены к минимуму.
температура тела возвращается в норму, тошнота/рвота не беспокоят, болевые ощущения сведены к минимуму.
Противопоказаний к рассмотренной операции нет, однако — часть докторов настаивают на ее проведении в экстренных случаях.
- Антротомия.
Применяют, когда нужно убрать залежи гноя, кото скопился в заушном участке; для прободения барабанной мембраны.
Доктора обращаются к данному методу в случаях:
- У пациента констатируется мастоидит.
- Попытки медикаментозного лечения не были плодотворными.
Антротомия осуществляется в такой последовательности: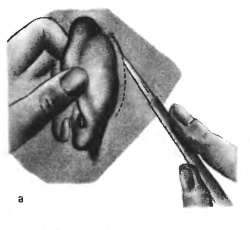
- Маленьким пациентам дают наркоз, взрослые могут обойтись обезболивающим.
- Медскальпелем разрезают кожный покров. Удлиненность надреза варьируется в пределах 5 см. Отступ от уха должен быть не меньше 5 мм.
- Используя распатор, отсекают мягкую материю, открывая доступ к верхнему шару отростка.
- Накладывают ранорасширитель, что повышает продуктивность операции.
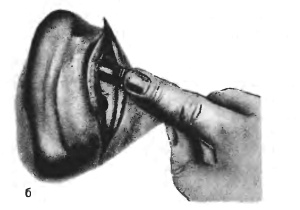
- Ликвидируют костную материю отростка.
- Разрезают пещеру.
- Вырезают поврежденный участок кости, выкачивают гной, прочищают участок от скоплений грануляционной ткани.
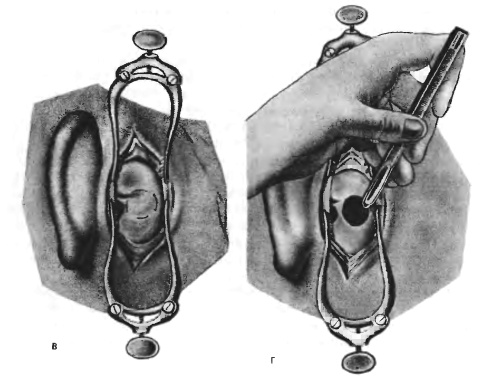
- Ранку тщательно проверяют на наличие стружки костной материи, промывают ее обеззараживающими физрастворами. Иногда внедряют антибиотики.
- Финишная стадия операция заканчивается введением марлевых фитильков, которые пропитывают в жидком вазелине. Швы на указанную рану не накладывают.
Как защитить себя от заболевания?
Чтобы минимизировать посещение ЛОР-врача, уберечь свою барабанную мембрану от разрывов, воспалений, надо повышать возможности защитных реакций организма, закалять его:
- Ежедневные физупражнения: пробежка, гимнастика. Делать это желательно утром, но если нету возможности, то подойдет любое время.
- Принятие воздушных, солнечных ванн. Загорать надо адекватно: в правильное время. При прогулке на свежем воздухе одеваться надо так, чтобы не перемерзнуть, иначе организм получит большую нагрузку в аспекте энергетических затрат. Это может быть чревато простудой.
- Обливания холодной водой – если состояние здоровья позволяет. Новичкам надо начинать с обтираний тела влажной тканью.
- Витамины, микроэлементы насыщают микроклетки организма нужными полезными веществами. Это формирует сильный иммунитет. Получать такие вещества можно с различных продуктов, медпрепаратов.
- Своевременное обращение к доктору за помощью при простуде.
Гигиена ушей предусматривает постоянную чистку.
Важным является уход за состоянием ротовой полости, горла, носового прохода.
Болеющие хроническим отитом не должны игнорировать посещение ЛОР-врача: это поможет вовремя среагировать на обострения.
Источник

Актуальность
Воспалительные заболевания наружного уха у пациентов различных возрастных групп, по данным многочисленных отечественных и зарубежных исследований, составляют до 17% всей ЛОР-патологии. В амбулаторно-поликлиническом звене удельный вес пациентов с различными формами отита достигает 38%, из них больных наружным отитом – в среднем 50%. Сохраняется тенденция к увеличению заболеваемости наружным отитом среди всех возрастных групп. Это связано не только с неблагоприятным воздействием окружающей среды, широким и бесконтрольным применением медикаментозных средств, вызывающих иммунологические сдвиги в организме, но и с увеличением количества больных с аллергическим фоном. Наибольшая распространенность патологии отмечается в старшем детском и молодом возрасте. На протяжении жизни в среднем каждый 10-й человек минимум один раз переносит наружный отит, а 3–5% населения страдают хронической формой наружного отита [1]. Болезнь наиболее распространена среди людей, длительно находящихся в условиях повышенной влажности.
Этиология и патогенез
Воспалительные заболевания наружного уха, по данным литературы, в 60–98% случаев имеют бактериальную природу. Микробный пейзаж при наружном отите с течением времени претерпел изменения. В последнее время роль синегнойной палочки возросла в среднем до 78%, тогда как золотистый стафилококк встречается только в 9–27% случаев [2]. Начинаясь как наружный отит, вызванный синегнойной палочкой, злокачественный наружный отит может перейти в псевдомонадный остеомиелит височной кости. Реже при воспалительных заболеваниях наружного уха определяются Staphylococcus epidermidis, Streptococcus pyogenes, Streptococcus pneumonia, Enterococcae, Escherichia coli, Proteus, Klebsiella pneumonia, Mycoplasma pneumonia, анаэробы и другие микроорганизмы. Кроме бактериальной флоры, существенную роль в развитии наружного отита играют патогенные грибы. В ряде случаев в роли этиотропного фактора выступают бактериальные или бактериально-грибковые ассоциации.
Значительную роль в этиопатогенезе отитов играет общее состояние организма. В связи с этим очень часто наружный отит встречается у пациентов с сахарным диабетом, нарушением иммунного статуса.
Такие защитные механизмы, как слабая кислая среда (pH 5,0–5,7) на поверхности кожи наружного слухового прохода и протекторные свойства ушной серы, препятствуют избыточному росту микрофлоры. Развитию воспалительного процесса в наружном ухе предшествует нарушение целостности кожного покрова, которое может быть вызвано многими причинами: травмами, длительным пребыванием во влажной среде, изменениями кожи на фоне нарушения обмена веществ, сахарного диабета, различных дерматитов, экзематозных процессов. Предрасполагающими к возникновению наружного отита факторами служат анатомические особенности строения: узкие наружные слуховые проходы, наличие экзостозов, а также ношение слухового аппарата, попадание воды в уши, недостаточность образования и изменение состава ушной серы, нарушение местного и общего иммунного статуса, лучевое воздействие [3].
По этиологическому фактору наружный отит может быть бактериальным, вирусным, грибковым, аллергическим, идиопатическим.
Клиническая картина
Основными симптомами наружного отита являются боль в ухе (70%), зуд (60%), снижение слуха (32%) и ощущение давления или распирания в ухе (22%) [1]. Отоскопически определяются гиперемия и инфильтрация кожи перепончато-хрящевой части слухового прохода, его просвет суживается порой до такой степени, что барабанная перепонка становится недоступной для обзора. Десквамированный эпителий смешивается с гноем, в результате чего образуются кашицеобразные массы с резким гнилостным запахом. При надавливании на козелок либо оттягивании ушной раковины кзади и кверху, как правило, у таких пациентов возникает боль, что позволяет провести дифференциальную диагностику между воспалением наружного и среднего уха. Диффузный наружный отит следует дифференцировать от злокачественного наружного отита, фурункулеза, буллезного наружного отита и себорейного дерматита [3]. Онкологические заболевания наружного уха, к счастью, встречаются не так часто, но длительно текущее инфекционное воспаление, не поддающееся консервативному лечению, с выраженным разрастанием грануляционной ткани может потребовать проведения биопсии с последующим гистологическим исследованием для исключения злокачественного новообразования наружного уха [4].
Для диффузного наружного отита характерно поражение кожи наружного слухового прохода, подкожной клетчатки (в перепончато-хрящевой части) и надкостницы, лежащей непосредственно под кожей в костной части наружного слухового прохода. Заболевание, как правило, сопровождается болью в ухе, снижением остроты слуха, зудом и гнойными выделениями. Диагноз основывается на наличии типичных признаков диффузного воспаления кожи наружного слухового прохода, которое иногда распространяется на барабанную перепонку. Процесс имеет острое или хроническое течение с обострениями.
В ряде случаев наружный отит, вызванный синегнойной палочкой, может принять злокачественное течение и перейти в псевдомонадный остеомиелит височной кости, при отсутствии лечения инфекция прогрессирует, распространяясь на ушную раковину, кожу головы и околоушную слюнную железу. Впоследствии поражение захватывает среднее и внутреннее ухо, что может привести к развитию менингита и отогенным абсцессам головного мозга.
При ограниченном наружном отите воспаление всегда локализовано в фиброзно-хрящевой части наружного слухового прохода. Это необходимо учитывать при дифференциальной диагностике гнойного среднего отита, сопровождающегося мастоидитом, когда отоскопически определяется нависание кожи в передне-верхнем отделе наружного слухового прохода. Для стадии инфильтрации характерны локальная гиперемия и уплотнение кожи. В стадии абсцедирования покраснение кожи может распространяться на всю поверхность наружного слухового прохода, однако всегда определяется резко болезненный инфильтрат с просвечивающим гнойным стержнем на его верхушке, плотный при пальпации. Для ограниченного наружного отита характерно поражение волосяного фолликула и окружающей его подкожной клетчатки. Заболевание сопровождается болью в ухе, постепенно прогрессирующей, постоянного характера, усиливающейся при открывании рта и жевании. Снижение слуха не является характерной жалобой, однако при фурункуле крупных размеров, перекрывающем просвет наружного слухового прохода, можно наблюдать картину кондуктивной тугоухости на стороне пораженного уха.
Диагностика и дифференциальная диагностика
Постановка диагноза при наружном отите основывается на жалобах больного, анамнезе заболевания, данных общей клинической картины, а также результатах отоскопии. Оптимальным диагностическим методом считается проведение комплексных лабораторных микробиологических исследований, направленных на выявление возбудителя заболевания и определение его чувствительности к специфической терапии.
Дифференциальную диагностику диффузного наружного отита необходимо проводить с острым средним отитом, мастоидитом, а также с гнойным паротитом.
Характерными признаками рожистого воспаления наружного уха являются симптомы общей интоксикации: повышение температуры тела до 39–40° С, озноб и головная боль. Выделяют эритематозную форму, буллезную и буллезно-геморрагическую. При эритематозной форме отмечаются выраженная гиперемия и отек кожных покровов всей ушной раковины с четкими краями, включая мочку уха. При пальпации определяется резкая болезненность. Для буллезной формы заболевания характерно образование пузырей с серозным содержимым на фоне гиперемии ушной раковины. При буллезно-геморрагической форме определяются пузыри с серозно-геморрагическим содержимым. Возможно также распространение рожистого воспаления на барабанную перепонку, при этом возникает рожистый средний отит. Дифференциальная диагностика проводится с хондроперихондритом ушной раковины (мочка уха в воспалительный процесс не включена), а также с мастоидитом (при распространении гиперемии на область сосцевидного отростка).
Хондроперихондрит ушной раковины – диффузное воспаление надхрящницы с вовлечением в процесс кожи наружного уха. По форме заболевания различают серозный и гнойный перихондрит. Причинами заболевания могут быть травмы, ожоги, укусы насекомых. Возможно возникновение перихондрита и как осложнения фурункула слухового прохода, а также диффузного наружного отита. Для клинической картины хондроперихондрита характерна боль в области ушной раковины или наружного слухового прохода с иррадиацией в прилегающие ткани. Отек и гиперемия распространяются по всей ушной раковине, исключая мочку уха. В дальнейшем возможно появление флюктуации, за счет образования гнойного экссудата. При прогрессировании заболевания происходит расплавление хряща с отторжением некротизированных тканей и последующей деформацией ушной раковины. Дифференциальный диагноз проводят с рожистым воспалением и отогематомой.
При герпетическом отите наблюдаются выраженная интоксикация и лихорадка. Характерны также резкая боль в ухе, зуд, покалывание. К особенностям герпетического поражения уха относятся высыпания в виде розовых пятен, с последующим образованием везикул с прозрачным содержимым. Высыпания локализуются по ходу чувствительных нервов (задняя поверхность ушной раковины, мочка уха, кожа слухового прохода). После самостоятельного вскрытия пузырьков через 7–10 дней образуются корки, после отпадания которых, следов на коже не остается. При данном заболевании возможны осложнения в виде арахноидита, менингита, абсцесса мозга, периферического пареза лицевого нерва, а также вестибулярные расстройства, сенсоневральная тугоухость.
Дифференциальная диагностика проводится с экземой наружного уха, буллезной формой рожистого воспаления.
Лечебная тактика
В связи с отсутствием ранней микробиологической диагностики лечебная тактика при наружном отите у взрослых и детей в основном построена на стартовом эмпирическом назначении системных и местных противовоспалительных препаратов. Для эффективности антимикробной терапии при наружных отитах необходимым условием является назначение антибактериальных препаратов широкого спектра действия, с высоким уровнем биодоступности и безопасности, а также симптоматической и гипосенсибилизирующей терапии [5].
Терапия наружного отита назначается с учетом клинической картины и характера патогенной микрофлоры. При неосложненном течении достаточно назначения короткого курса местных композитных препаратов, содержащих в своем составе антибиотики. Пациентам со среднетяжелым и тяжелым течением диффузного наружного отита при повышении температуры тела, распространении воспалительного процесса за пределы слухового прохода, наличии регионарной лимфаденопатии, подозрении на распространение инфекции на среднее ухо или признаках некротизации процесса, а также в случае затяжного течения рекомендуется применение системной антибиотикотерапии [6].
При лечении фурункула наружного слухового прохода, как правило, назначают антибиотики системного действия. Препаратами выбора являются защищенные пенициллины или препараты цефалоспоринового ряда. В стадии инфильтрации в качестве местной терапии целесообразно применение антибактериальных мазей 3–4 р./сут. Возможно сочетание с физиотерапией (УВЧ-терапия). При неэффективности терапии в стадии абсцедирования производится хирургическое лечение (вскрытие фурункула).
Лечение рожистого воспаления проводится в условиях стационара. Для лечения используются антибиотики пенициллинового ряда в сочетании с гипосенсибилизирующей терапией. В качестве местной терапии используется туширование пораженных участков 3–5% раствором калия перманганата.
При лечении перихондрита ушной раковины препаратами выбора служат антибиотики широкого спектра действия: цефалоспорины III–IV поколения, фторхинолоны – у взрослых и детей старше 15 лет. В качестве местной терапии используется туширование 3–5% раствором калия перманганата, мазевые аппликации с полимиксином, а также физиотерапевтические процедуры (УФО, УВЧ-терапия, лазеротерапия). При появлении флюктуации проводят вскрытие и дренирование субперихондральных гнойников с удалением некротизированных участков тканей.
При герпетическом поражении наружного уха лечение должно быть комплексным, включающим дезинтоксикационную, противовоспалительную и гипосенсибилизирующую терапию. Кроме того, обязательна специфическая противовирусная терапия ацикловиром. Для предупреждения вторичного бактериального воспаления назначают антибиотики пенициллинового и цефалоспоринового ряда.
При микозных наружных отитах применяется нитрофунгин. Он используется при различных видах грибкового поражения кожи: трихофитии, грибковой экземе, эпидермофитии, кандидозе. При кандидозе можно сочетать обработку нитрофунгином с применением клотримазола. При поражении плесневыми грибами эффективны амфотерицин В, амфоглюкамин, микогептин.
При злокачественном наружном отите экстренно назначают антибиотики, активные в отношении Pseudomonas aeruginosa: пенициллины (азлоциллин, пиперациллин), цефалоспорины (цефтазидим, цефоперазон, цефепим), азтреонам, ципрофлоксацин. Все эти антибиотики желательно назначать в комбинации с аминогликозидами (гентамицин, тобрамицин, нетилмицин, амикацин) и применять в высоких дозах в/в, в течение 4–8 нед. (за исключением аминогликозидов). При стабилизации состояния возможен переход на пероральную терапию ципрофлоксацином.
При лечении бактериального диффузного наружного отита этиотропная терапия зависит от вида возбудителя. При бактериальном диффузном отите препаратами выбора для проведения системной антибактериальной терапии являются антибиотики широкого спектра действия, предпочтение отдается препаратам с антисинегнойной активностью (цефалоспорины III поколения, фторхинолоны – у взрослых и детей старше 15 лет).
Центральное место в лечении наружного отита занимают топические препараты. Учитывая спектр основных возбудителей острого диффузного наружного отита, следует применять лекарственные средства, эффективные в отношении золотистого стафилококка и синегнойной палочки, а учитывая наличие характерного болевого синдрома при данной патологии, целесообразно применять местные препараты, в состав которых входит местный анестезирующий компонент. Из антибактериальных средств для местного лечения диффузного наружного отита чаще всего применяются аминогликозиды, т. к. эти препараты достаточно полно перекрывают спектр (прежде всего грамотрицательных микроорганизмов, вызывающих наружный отит) и обеспечивают хорошее аппликационное действие.
Препараты, применяемые для местного лечения наружного отита, выпускаются в форме мазей, кремов, ушных капель. Ушные капли – универсальная и наиболее распространенная форма выпуска.
По нашему мнению, для лечения диффузного наружного отита одними из наиболее эффективных являются ушные капли Анауран – комбинированный препарат, в состав которого, наряду с обладающими мощным противомикробным действием неомицином и полимиксином В, входит лидокаин – сильный местный анестетик.
Неомицина сульфат – антибиотик группы аминогликозидов, обладающий широким спектром действия. Препарат представляет комплекс антибиотиков (неомицин A, неомицин B, неомицин С), образующихся в процессе жизнедеятельности лучистого гриба (актиномицета) Streptomyces fradiae или родственных микроорганизмов. Неомицина сульфат обладает бактерицидным действием широкого диапазона: в отношении штаммов грамположительных и грамотрицательных бактерий (включая S. pneumoniae, Staphylococcus spp., E. coll, Proteus spp., Shigella dysenteria spp., Shigella boydii spp., Shigella flexneri spp. и Shigella sonnei spp.). Устойчивость микроорганизмов к неомицину развивается крайне медленно.
Уникальность и эффективность действия Анаурана объясняется присутствием в составе капель полимиксина, что отличает Анауран от аналогичных препаратов. Полимиксины – группа антибиотиков, синтезируемых определенным штаммом спорообразующей палочки, по химическому составу относятся к циклическим пептидам. Системное применение полимиксинов в связи с их высокой токсичностью ограничено. В то же время побочные явления при местном применении полимиксина крайне редки. Основные показания к его применению – тяжелые инфекции, вызванные псевдомонадами и клебсиеллами (пневмонии, абсцесс легкого, сепсис, эндокардит, менингит). Уникальный спектр антибактериального действия в отношении грамотрицательных бактерий, и прежде всего большинства штаммов P. aeruginosa и E. Coli, делает полимиксин препаратом выбора для лечения наружного отита [7].
Присутствие в составе препарата лидокаина – местного анестетика – позволяет быстро и безопасно справиться с болевыми ощущениями, сопровождающими большинство заболеваний наружного уха, а также снять такое проявление воспаления, как отечность. Адекватное обезболивание стоит на одном из первых мест в комплексной терапии наружного отита, оно позволяет значительно облегчить состояние пациентов в максимально короткие сроки.
Таким образом, можно рекомендовать Анауран как препарат выбора в лечении наружных отитов бактериальной этиологии.
В заключение следует отметить, что лучшим методом лечения отита является его профилактика, т. е. своевременное лечение ОРВИ, заболеваний носа, околоносовых пазух и носоглотки, а также соблюдение правил гигиены наружного уха.
Источник


