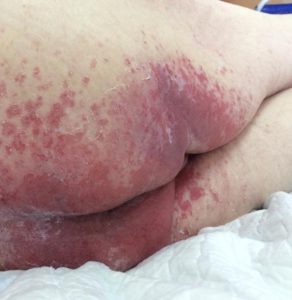
Стадии пролежней на ногах фото
На чтение 6 мин. Просмотров 8.1k. Опубликовано 05.04.2018
Пролежни — распространенная проблема, связанная с омертвлением тканей, в результате длительного сдавливания определенных частей тела. Возникают они у людей, которые в связи с болезнью ограничены в движении.
При неправильном уходе пролежни могут глубоко поражать мягкие ткани, что приводит к образованию глубоких ран. Наиболее часто такая проблема возникает у пожилых людей, так как кровообращение в таком возрасте ухудшается, поэтому тканям сложнее восстанавливаться.
Причины возникновения пролежней
Главным фактором является давление твердой поверхности на выпирающие участки тела. Чаще всего поражаются такие области:
- крестец;
- грудной отдел;
- лопатки;
- затылок.
Уязвимость этих зон связана с тем, что там имеется слабая прослойка мышц и жировой ткани между костью и кожей.
Отметим! При положении на боку, основная часть массы давит на область бедренной и подвздошной кости. Частое положение на животе опасно для грудной области. Сидячие пациенты подвержены образованию пролежней в области седалищных бугров, крестца, стоп, пяток, лопаток и пальцев.
Ещё одной причиной появления пролежней является трение и скольжение. Оно возникает при взаимодействии кожи с простыней, когда больной меняет положение сам, либо его переворачивают, либо пересаживают.
Основную группу риска возникновения недуга включают люди, ограниченность движения которых связана с:
- операциями;
- заболевания и травмы, требующие постельного режима, либо нахождение в инвалидном кресте;
- параличи;
- кома.
К другим факторам относят:
- нарушение чувствительности, связанное с неврологическими заболеваниями. При этом пациент не чувствует дискомфорта и сдавливания мягких тканей;
- пожилой возраст. Чем старше человек, тем тоньше становится кожа, теряем эластичность и способность к быстрому заживлению;
- плохое питание и недостаточное употребление жидкости;
- мышечная атрофия и низкий вес. Жировая ткань вместе с мышцами создает прослойку, которая в норме защищает костные выступы и кожу;
- повышенная влажность на коже, либо её сухость;
- недержание мочи или кала. У пациентов с такой проблемой, кожа часто пребывает в мокром состоянии, отсюда возникает среда для размножения бактерий;
- мышечные спазмы. Они приводят к непроизвольным движениям, кожа страдает от трения о постель или одежду;
- вредные привычки. Курение приводит к сужению кровеносных сосудов, отсюда появляется нехватка кислорода.
Все это приводит к замедленным процессам заживления ран.
Стадии и фото пролежней у лежачих больных
Выделяют четыре стадии развития пролежней.
1 стадия — начальная
Образуется в результате нарушения кровообращения в коже. Существенных внешних признаков нет, так как гибель клеток ещё не происходит.
Сначала пораженный участок бледнеет, затем появляется краснота, которая перерастает в отек голубоватого или синеватого оттенка.
2 стадия
Характеризуется образованием первых признаков гибели клеток. Процесс проходит на поверхности кожи, без затрагивания мышечной ткани.
На этой стадии возможно появление пузырьков с жидкостью и шелушение.
3 стадия
Развитие некроза опускается до глубины дермы и задевает подкожную жировую клетчатку.
На участках истонченной кожи продолжают образовываться более глубокие пузырьки. При неправильном лечении возможно попадание инфекции и формирование гнойных очагов.
4 стадия
Самая тяжелая и запущенная стадия. Поражаются все слои ткани, вплоть до костей. На этой стадии пролежень выглядит как глубокая рана, сквозь которую можно увидеть сухожилия и костную ткань.
В случае попадания инфекции могут поражаться кости и суставы.
Осложнения пролежней
Неправильный уход и несвоевременное лечение пролежней у больных может приводить к серьезным последствиям.
Таким как:
- нарушение кровообращения;
- образование гангрены;
- сепсис;
- раковые заболевания;
Отметим! Конечно, такие случаи встречаются крайне редко. Но необходимо помнить, что риск все же есть, поэтому следует прикладывать максимальные усилия, дабы перебороть пролежни на ранних стадиях развития.
Лечение пролежней
Лечение назначается в зависимости от степени поражения тела. Обработку пролежней 1 и 2 стадий возможно производить дома. Более сложные случаи с глубокими и гнойными поражениями требуют оперативного вмешательства.
На 1 стадии пролежней необходимо:
- каждые пару часов проводить очищение камфорным спиртом;
- обрабатывать несколько раз в день кожу маслом облепихи;
- поддерживать больное место в чистоте и сухосте
Важно не массажировать больные места, даже при обработке не рекомендуется применять какую-либо силу. Кожа в таких местах очень тонкая и её легко травмировать, что может привести к инфекциям.
2 стадия. На этой стадии одни лишь спирт и масло не помогут. Необходимо добавлять специальные лекарственные препараты.
Рекомендации:
- несколько раз в день обрабатывать рану хлоргексидином, он оказывает антисептическое действие;
- после обработки сразу же наносить специальную мазь;
- накладывать на больные места гидрогелевые повязки;
- использовать специальные аппликации, которые способствуют быстрому заживлению ран. Гидрогелевые повязки и аппликации являются дорогостоящими продуктами, но их применение значительно ускоряет процесс выздоровления.
3 и 4 стадия. На этих стадиях, как правило, появляются значительные раны, которые требуют хирургического вмешательства.
Таким образом проводится:
- очищение раны и участка тела;
- наложение повязок с заживляющим эффектом;
- при наличии в ране большого количества гноя, используют особый вид повязок, типа Биатен. После того, как рана подсушилась, на неё можно наносить специальные лекарственные препараты.
Лечение в домашних условиях
Следует помнить, что лечить пролежни дома необходимо с особой осторожностью. На 1 и 2 стадии допускается обработка ран при помощи каланхоэ. Лист разрезается и привязывается к ране. Сок этого растения выводит из раны вредные жидкости, подсушивает её и ускоряет процесс заживления. Также хорошим помощником станет сок столетника. Компрессы из него прикладывают к пролежням на 20-25 минут.
Примечание! качестве профилактики применяют и картофельный крахмал. Он убирает излишки влаги с поверхности. Специалисты рекомендуют обрабатывать пораженные участки облепиховым маслом, так как среди всех перечисленных препаратов оно обладает лучшим эффектом.
В
Меры профилактики
При уходе за лежачими больными, проверка состояния кожи является обязательной процедурой.
Особое внимание следует уделять местам, которые подвержены образованию пролежней:
- для предотвращения образования ран, необходимо каждые 2-3 часа менять положение больного, при этом важно проводить это с особой осторожностью, дабы избегать лишнего трения и растяжения кожи;
- постельное белье и одежду выбирать из натуральных тканей, желательно чтобы на ней не было пуговиц и других элементов, способных создать риск повреждения кожи;
- поддерживание в комнате с больным оптимальной температуры. Она должна быть не низкая, и не высокая;
- постель должна быть чистой и сухой. Если необходимо, использовать пеленки, либо памперсы.
Важно помнить: что предотвратить болезнь легче, чем потом бороться с её осложнениями. Поэтому, при уходе за лежачими больными необходимо обращать внимание на создание комфортных условий для их жизни, соблюдать правила гигиены, дабы потом не страдать от осложнений.
Источник
Пролежни — это нарушение целостности кожных покровов вследствие нарушения кровоснабжения и иннервации отдельного участка, возникших из-за длительного сдавления.
Омертвение мягких тканей часто возникает у лежачих больных и без лечения распространяется в глубину вплоть до костей и сухожилий, образуя полости-«карманы» в мышечном слое.
Эффективное лечение пролежней зависит от стадии и глубины поражения мягких тканей. Однако намного легче предотвратить развитие патологии у лежачих больных, нежели устранять уже появившийся некроз тканей.
Причины возникновения пролежней
Главная причина образования пролежней — сдавление мягких тканей на протяжении длительного времени. Постоянное давление, способное нарушить естественный кровоток капилляров кожи в течение 2 часов, провоцирует появление начальных признаков некроза. Пролежни — удел лежачих больных.
Некротический процесс развивается у пациентов:
- в коме;
- с инсультом (нарушена иннервация);
- с травмами спины, головного мозга;
- получивших инфаркт и вынужденных лежать в неподвижном состоянии;
- диабетиков;
- психиатрических больных (особенно с кататоническим синдромом);
- с непроизвольным мочеиспусканием и дефекацией.
Особенно быстро пролежни формируются у пожилых, истощенных и тучных больных.
Провоцирующими факторами являются:
- Недостаточная гигиена больного, особенно при лихорадке и обильном потоотделении.
- Отсутствие полноценного ухода — жесткая кровать, складки на простыни, мокрое нательное и постельное белье.
- Аллергия на средства ухода за пациентом.
- Недостаточное питание с дефицитом белков.
Пролежни чаще всего поражают:
- если больной лежит на спине — пятки, ягодицы, крестец, лопатки, локти, затылок;
- если больной лежит на боку — стопа, пальцы ног, вертел бедренной кости, гребень подвздошной кости, область локтевого сустава, ухо и височная область.
Иногда некроз спровоцирован слишком тугой гипсовой повязкой, неправильно сформированного зубного протеза (пролежни образуются в ротовой полости) или длительного нахождения в уретре катетера.
Стадии пролежней у лежачих больных, фото
Обработка пролежней радикально отличается в зависимости от стадии некротического процесса. При отсутствии должного ухода и соответствующего лечения пролежней глубина поражения тканей увеличивается.
1 стадия
Возникает венозная эритема: отдельные участки кожи становятся красно-синюшного цвета, окраска кожи не изменяется после предотвращения давления, местная температура нормальная или несколько снижена. Целостность кожи при этом не нарушена (смотрите фото).
Синяк и артериальное кровоизлияние под кожу изначально имеют ярко-красный цвет, а местная температура чуть повышена. Эти отличия имеют большое значение в диагностировании пролежней на начальной стадии развития и их своевременном лечении.
2 стадия
Первичное повреждение целостности кожи вследствие развивающегося отека: появление на фоне стойкой гиперемии мацерации (участков истонченной кожи), шелушения и мелких пузырьков. Уже с этой стадии возможно присоединение инфекции и формирование гнойных очагов.
3 стадия
фото третей стадии
Распространение некротического процесса на более глубокие слои вплоть до поражения мышцы, явные признаки нагноения и выделение из раны серозной жидкости и гноя.
4 стадия
Формирование глубоких полостей с обнажение сухожилий и костей. В зависимости от силы давления на разных участках тела могут формироваться пролежни с разной стадией некротизации тканей (фото).
Лечение гнойных пролежней в домашних условиях не принесет результата: необходима госпитализация больного.
Пролежни могут осложняться:
- рожистым воспалением, вызванным гноеродными бактериями, — холодный, плотный на ощупь, ярко-красный, разрастающийся по периферии очаг/очаги, гипертермия до 39ºС, признаки интоксикации (тошнота, головные боли, нарастающая слабость);
- флегмоной — разлитым гнойным воспалением, не имеющим четких границ, распространяющемся на подкожные слои, фасции мышц и межмышечное пространство;
- газовой гангреной — гнилостным процессом, развивающемся в течение 6-7 часов после попадания на очаги пролежней клостридии (часто из почвы), характеризующемся крепитацией очага (хрустом), невыносимым гнилостным запахом, серым цветом кожи и сухостью раны;
- сепсисом (заражением крови) — высокая гипертермия, сменяющаяся затем низкой температурой, стремительное развитие процесса и септический шок, часто заканчивающийся смертельным исходом.
Лечение пролежней в зависимости от стадии
Лечение пролежней 1-2 стадии у лежачих больных можно проводить дома. Гнойные и глубокие некротические очаги чаще всего требуют хирургического вмешательства и госпитализации пациента.
Обработка пролежней 1 стадии
Если пациент находится в стационаре, возможно применение дозированного ультрафиолетового облучения и электростатического душа.
Гиперемированные участки дважды — трижды в день обрабатываются:
- 2% камфорным спиртом;
- 1% салициловым спиртом;
- 0,5% нашатырем;
- 1-2% спиртовым раствором танина;
- Аргокрем, содержащим серебро.
Лечение пролежней 2 стадии и открытых ран в домашних условиях
При появлении микроповреждений на коже и мацерации основная цель заключается в предотвращении нагноения. Для этого используют:
- антисептики Хлоргексидин;
- противомикробная мазь Левомеколь;
- гель Солкосерил, Бепантен (активируют регенерацию кожи);
- серебро содержащий Аргогель и мазь с Метилурацилом (стимулируют местный иммунитет);
- повязки с Химотрипсином, препаратами Мультиферм, Гидросорб, Комфил.
Лечение пролежней 3-4 стадии
Единственно эффективная лечебная тактика — частичное хирургическое иссечение некротизированных тканей с дальнейшим местным противовоспалительным лечением образовавшихся ран и общей терапией, включающей применение гормональных препаратов Дексаметазон, Гидрокортизон и иммуностимуляторов, внутривенное вливание 0,5% Метронидазола.
Особенности лечения от места расположения пролежней
Лечебный результат повышается при соблюдении следующих правил лечения с учетом локализации некротического процесса.
Пролежни на пятках — клиновидные подушки, защита кожи коллоидной повязкой с Комифилом на 2-5 дней.
Пролежни на ягодицах — лечение и профилактика включает использование и регулярная смена подгузников, специальных ягодичных кругов. Профилактический массаж ягодичной зоны при отсутствии признаков некротизации может быть более глубоким, так как эта область имеет достаточно выраженный мышечный слой.
Пролежни на копчике — минимальный мышечный слой обуславливает быстрое распространение некроза до костной ткани, поэтому эту зону обрабатывают антисептиками в первую очередь.
Лечение в домашних условиях
В домашних условиях допустимо проведение пассивного дренирования. Для этого рана заполняется стерильными салфетками, обильно смоченными вышеуказанными антисептическими растворами и противовоспалительными мазями.
В крайнем случае можно использовать бинты с обработанным, не распадающимся на нити краем. Однако подобная тактика не обеспечит излечение гнойных глубоких ран, а лишь предотвратит разрастание некроза вглубь тканей.
Нельзя использовать: йод, марганцовку, зеленку, перекись водорода, борную кислоту! При гнойных процессах неэффективны: линимент Вишневского, Синтомициновая и другие антибактериальные мази с вазелином в составе.
Меры профилактики пролежней
Перечисленные ниже мероприятия позволят не только предотвратить появление участков некротизации мягких тканей даже у больных, длительно прикованных к постели, но и повысят эффективность алгоритма обработки пролежней на дому.
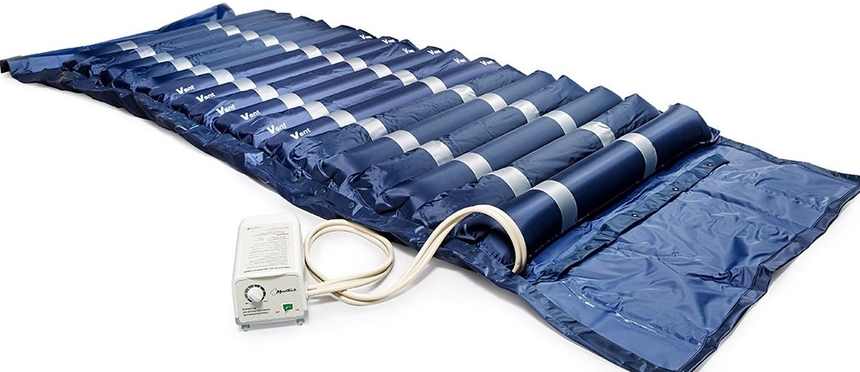
- Оптимальный вариант — использование противопролежневого матраса и функциональной кровати.
- Изменение положения пациента каждый 2 часа.
- Нежной растирание кожи на ягодицах, спине, ногах и в других местах плотного соприкосновения с постелью.
- Постельное и нательное белье только натуральное, гладкой текстуры (без вышивки, поперечных швов и рельефных рисунков). Обязательно отсутствие складок на расстеленной простыни и наволочке.
- Полноценная гигиена — обтирание больного мягкой тряпочкой, смоченной в теплой воде с дальнейшим тщательным просушиванием, частая смена нательного/постельного белья, использование утки/судна.
- Полноценное питание с достаточным количеством белка, при необходимости — введение через зонд питательных смесей Нутризон, Оптимум и т. д.
- Соблюдение питьевого режима — не менее 1,5 л жидкости в день.
- Регулярный осмотр больного терапевтом при нахождении его дома. При нагноении пролежней — консультация хирурга.
- Автор: Администратор
- Распечатать
Оцените статью:
Источник
Что такое пролежни
Пролежень — это омертвение (некроз) мягких тканей из-за их длительного давления, приводящего к нарушению кровоснабжения и нервной трофики.
Пролежни — одно из самых частых осложнений у людей, прикованных к постели.
Основная причина пролежней — недостаточный и неквалифицированный уход за лежачим пациентом. Формированию пролежней способствует ослабление организма, избыточный вес, недостаточный вес, недержание мочи и кала, пр.
Пролежни чаще всего образуются на ягодице, крестце, копчике, лопатках, локтях, пятках, коленях.
В зависимости от глубины поражения мягких тканей выделяют 4 стадии пролежней.
При 1 стадии пролежней страдает поверхностный слой кожи.
При 2 стадии пролежней поражается кожа с вовлечением подкожно-жировой клетчатки.
При 3 стадии пролежней формируется рана на всю глубину кожи и подкожно-жировой клетчатки — до мышцы.
При 4 стадии пролежней некроз затрагивает и мышцу; формируется очень глубокая рана — до сухожилия и кости.
Пролежни диагностирует и лечит хирург. Диагноз ставят на основании наружного осмотра.
Лечение пролежней 1 и 2 стадии консервативное — применяют препараты для улучшения тонуса и защиты кожи; средства, улучшающие микроциркуляцию; антибактериальные препараты, пр.
Лечение пролежней 3 и 4 стадии, как правило, хирургическое — проводят удаление омертвевших тканей, после чего рану лечат некролитическими, дегидратирующими, заживляющими, антибактериальными препаратами в зависимости от локализации пролежней и глубины поражения тканей.
Без лечения или при неправильном несвоевременном лечении пролежни осложняются флегмоной, гнойным артритом, бурситом, остеомиелитом, эрозивным кровотечением, сепсисом, раком кожи, пр.
Профилактика пролежней сводится к тщательному уходу за лежачим пациентом, использованию специального противопролежневого матраса, надувного круга, регулярному массажу мягких тканей, сбалансированному питанию, пр.
Причины пролежней
Как отмечали выше, пролежни развиваются вследствие нарушения кровообращения и нервной трофики при длительном давлении на мягкие ткани. Важно знать, что при квалифицированном уходе за пациентом пролежней удается избежать в ⅔ случаев.
Вот патологические факторы, способствующие формированию пролежней:
- вынужденное длительное пребывание в горизонтальном положении: состояние после инсульта, инфаркта, тяжелых хирургических вмешательств, перелома; пребывание на искусственной вентиляции легких, поздние стадии деменции, болезни Альцгеймера, рассеянный склероз, тяжелая энцефалопатия, пр.;
- избыточный вес; дистрофия, кахексия;
- недержание мочи и кала;
- сухая кожа;
- анемия;
- болезни, сопровождающиеся нарушением кровообращения: сахарный диабет, атеросклероз, облитерирующий эндартериит, васкулит, тромбоз, пр.;
- длительная лихорадка;
- несбалансированное обедненное белком питание;
- ослабленный организм.
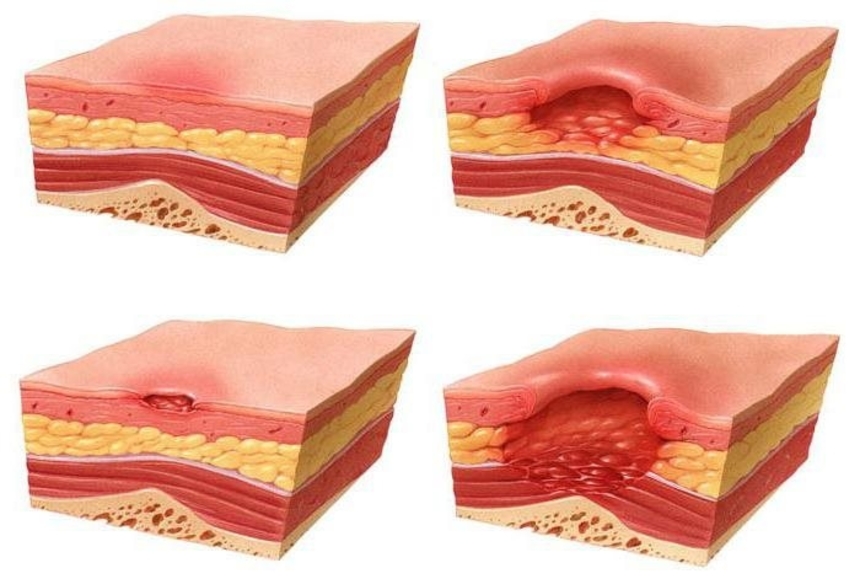
Симптомы пролежней, стадии пролежней
Клинически пролежни — это повреждения и раны разной глубины преимущественно над костными выступами с вовлечением кожи, подкожно-жировой клетчатки, мышц. В зависимости от глубины поражения и вовлеченности мягких тканей пролежни делят на 4 стадии.
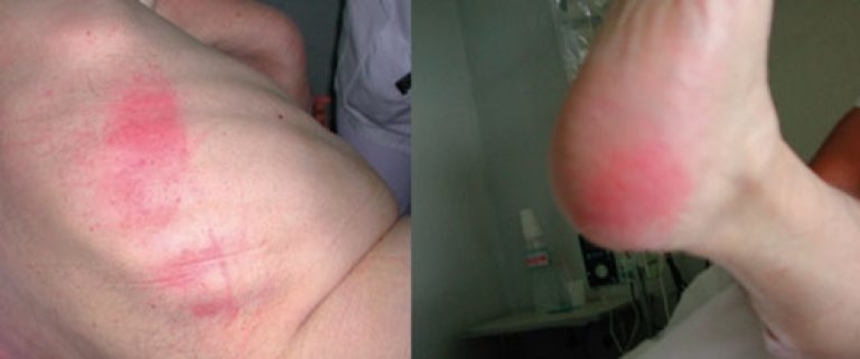 1 стадия пролежней — кожа над костным выступом еще не повреждена, но имеется покраснение и раздражение кожи, не исчезающее после прекращения давления.
1 стадия пролежней — кожа над костным выступом еще не повреждена, но имеется покраснение и раздражение кожи, не исчезающее после прекращения давления.
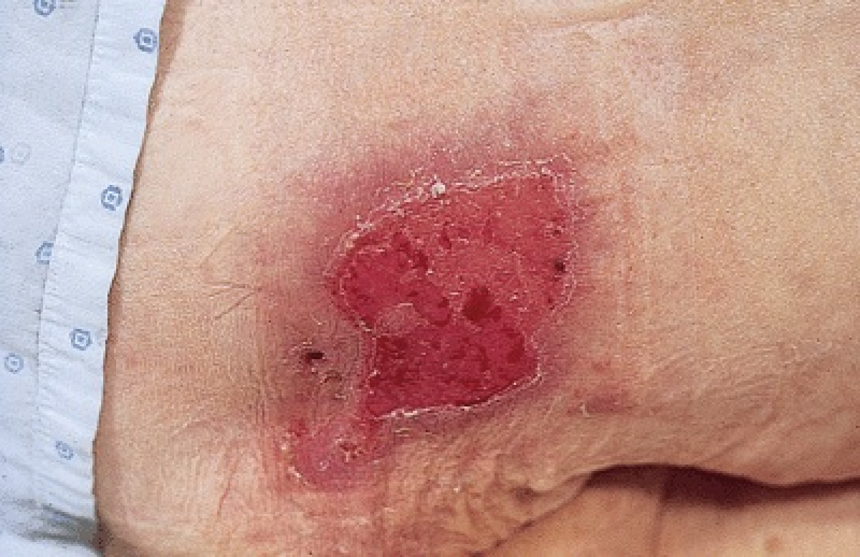 2 стадия пролежней — повреждение поверхностного слоя кожи (отслойка эпидермиса) с вовлечением подкожно-жировой клетчатки. На поверхности кожи может быть пузырь с жидкостью или рана по типу кожной язвы;
2 стадия пролежней — повреждение поверхностного слоя кожи (отслойка эпидермиса) с вовлечением подкожно-жировой клетчатки. На поверхности кожи может быть пузырь с жидкостью или рана по типу кожной язвы;
3 стадия пролежней — рана, затрагивающая кожу и подкожно-жировую клетчатку. На дне раны видна не поврежденная мышца. Характерно образование карманов, гнойных затеков и свищей;
4 стадия пролежней — глубокая рана, затрагивающая все мягкие ткани: кожу, подкожно-жировую клетчатку и мышцы. После удаления струпа и некротических масс в глубине раны видны сухожилия и кости.
Месторасположение пролежней зависит от того, в каком положении лежит пациент.
У пациентов, лежащих на спине, пролежни развиваются на ягодицах, крестце, копчике, пятках, в области лопаток и на затылке.
Если пациент лежит на боку, пролежни формируются на большом вертеле бедренной кости, на висках, ушах, на наружной поверхности плеча, колена, голеностопного сустава.
При вынужденном положении на животе пролежни появляются на крыльях подвздошной кости и на передней поверхности коленных суставов.
Диагностика пролежней
Диагноз ставят на основании внешнего осмотра.
Диагностика пролежней не вызывает затруднений для хирурга из-за характерного повреждения кожи и типичных ран.
Запаздывание с выявлением пролежней связано с тем, что пролежни мало безболезненны; поэтому уход за лежачими пациентами предполагает ежедневный осмотр кожи особенно в местах костных выступов.
Важно своевременно диагностировать глубокие пролежни, которые могут маскироваться не до конца разрушенной кожей.

Лечение пролежней
Поверхностные пролежни (1 и 2 стадия пролежней) лечат консервативными методами:
- средства, улучшающие кровоток и микроциркуляцию (Детралекс, Пирикарбат, пр.);
- местные препараты для повышения тонуса и защиты кожи;
- заживляющие примочки, мази, кремы;
- антибактериальные препараты;
- закрытие поврежденной кожи полиуретановой пленкой и гидроколлоидными повязками.
Глубокие пролежни (3 и 4 стадии пролежней) лечат хирургическими и консервативными методами:
- удаление некроза в пределах здоровых тканей. При проведении некрэктомии следует опасаться кровотечения;
- некролитические средства, применяемые для полного очищения раны: Левомеколь, Трипсин, Ируксол, пр.; повязки Тендервет, Гидроклин, пр.;
- препараты, ускоряющие заживление: Актовегин, Винилин, пр.; интреактивные повязки: Гидрокол, Бранолинд, пр.

Профилактика пролежней
Чтобы избежать пролежней придерживайтесь правил:
- пациент должен лежать на функциональной кровати;
- устраняйте давление на кожу над костными выступами с помощью противопролежневого матраса, надувных кругов;
- каждые 2 часа меняйте положение тела — поворачивайте пациента;
- ежедневно проводите соответствующую гигиену кожи, особенно при недержании мочи и кала. Подпитывайте, смягчайте, увлажняйте кожу специальными кремами и лосьонами;
- ежедневно проводите массаж мягких тканей с целью улучшения местного кровообращения;
- регулярно активизируйте пациента с помощью присаживания, дыхательной гимнастики, лечебной физкультуры, пр.;
- сбалансируйте питание пациента — потребуется диета с большим количеством белка;
- организуйте еженедельный осмотр хирурга.
К какому врачу обратиться
При первом подозрении на пролежни проконсультируйтесь с хирургом. Обратитесь к врачам сервиса врачебных видеоконсультаций Botkin.pro. Посмотрите, как наши врачи отвечают на вопросы пациентов. Задайте вопрос врачам сервиса бесплатно, не покидая данной страницы, или здесь. Проконсультируйтесь у понравившегося врача.

Источник