Стадии пролежней признаки и действия медсестры
Стадии пролежней

Пролежни подразделяются на стадии (категории)
Основных стадий — четыре и две дополнительные. Классификация предложена Европейской консультативной группой (EPUAP — THE EUROPIEN PRESSURE ULCDER ADVISORY PANEL) и Американской национальной консультативной группой по пролежням (NPIAP — THE NATIONAL PRESSURE INJURY ADVISORY PANEL). Такая клиническая классификация необходима для понимания тяжести, глубины повреждения тканей и принятия решений по тактике лечения. Она помогает определиться и ответить на вопросы. Как проводить лечение и уход? Когда необходимо хирургическая помощь? Какие выбрать повязки? Прогноз?
При пролежнях нередко трудно определить стадию. Иногда их очень сложно отличить от дерматита или опрелости. Очень важно правильно разобраться и установить диагноз, схемы профилактики, лечения и ухода могут отличаться.
Опрелость фото
Первая стадия
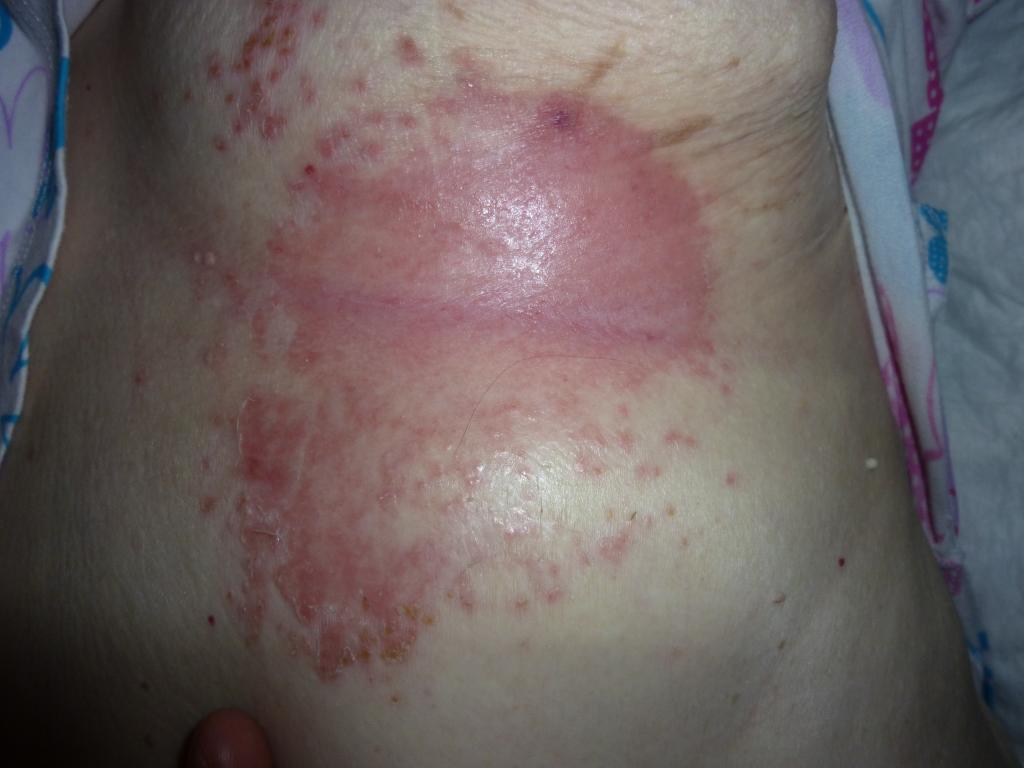
Покраснение (гиперемия, эритема) стойкое, не проходит и не бледнеет при устранении давления. Покраснение локальное и располагается над костным выступом. Иногда оно бывает не очень заметно. Зона подозрительная на развитие пролежня может быть другого цвета и отличаться от окружающих тканей (пепельного, синеватого или пурпурного). Стадия(категория) 1 начальная — это сигнал, что лежачий больной уже в группе риска по образованию более глубоких, обширных и тяжелых пролежней!
Пролежень 1 (начальная) стадия фото
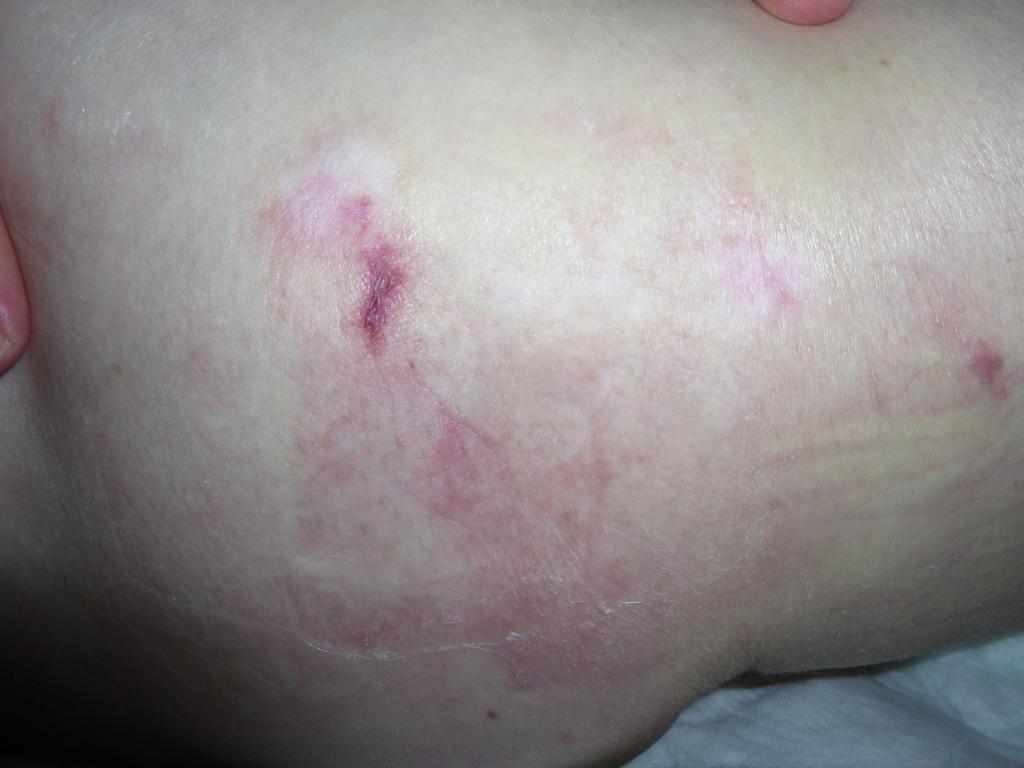
Вторая стадия
Повреждение поверхностных слоев кожи (эпидермис и дерма). Пролежень выглядит, как неглубокая открытая рана, язва, эрозия с красным или розовым дном. Может быть поверхностный струп (корочка) или налет фибрина. В этой стадии изменения могут быть в виде пузыря, который заполнен серозным или сукровичным содержимым. Иногда этот пузырь бывает вскрывшимся в виде отслоенного и сморщенного эпидермиса (поверхностный слой кожи).
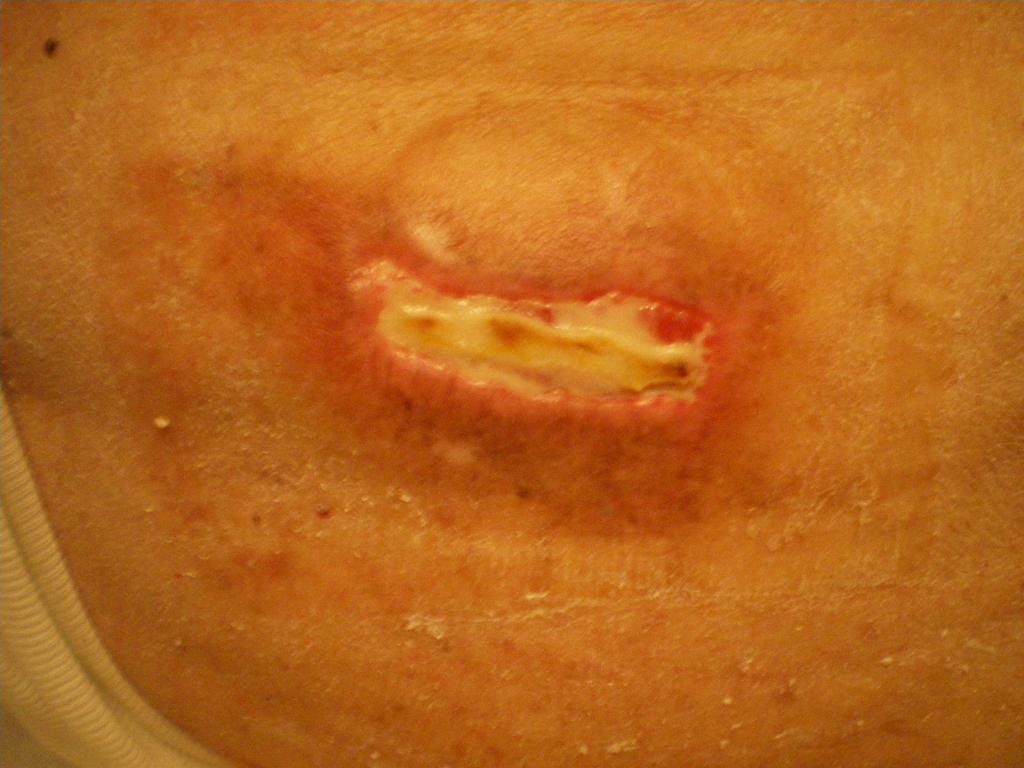
Пролежень 2 стадия фото
3 стадия
В этой стадии происходит повреждение (некроз-омертвение) всех слоев кожи. Подкожная жировая клетчатка видна в ране. Кости, сухожилия и мышцы закрыты, не обнажены.Сверху может быть струп (корочка) или некроз (мертвые ткани). Края раны бывают подрыты. Возможно наличие карманов, затеков с гнойным отделяемым и свищевых ходов.
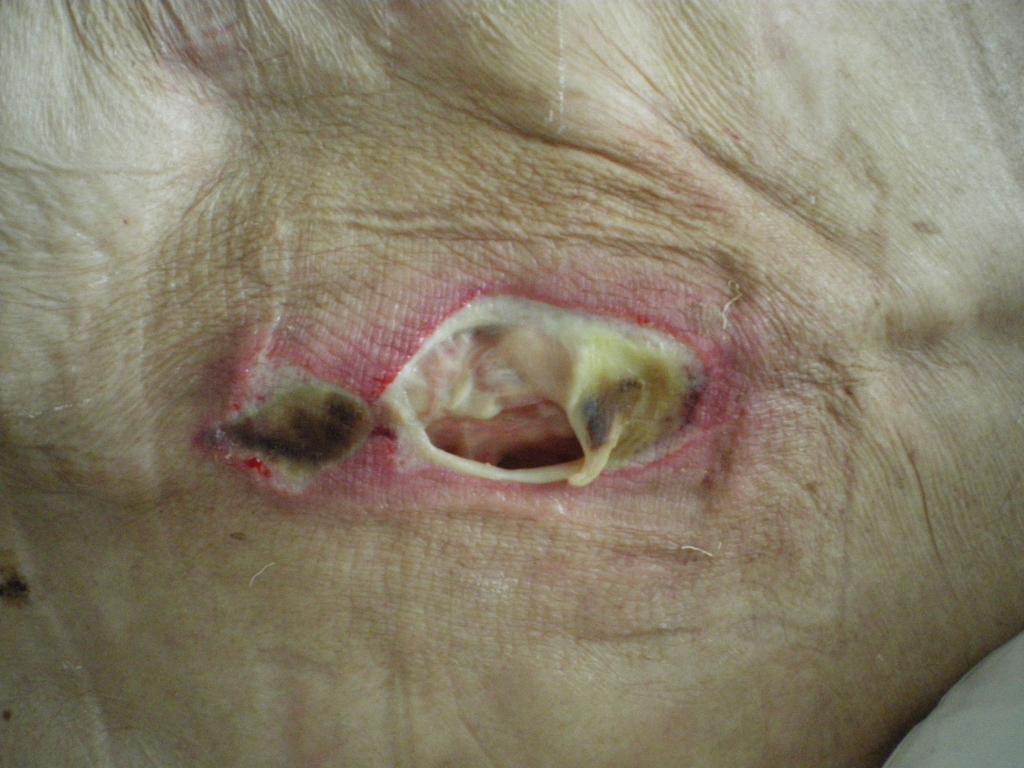
Пролежень 3 стадия фото
Четвертая стадия
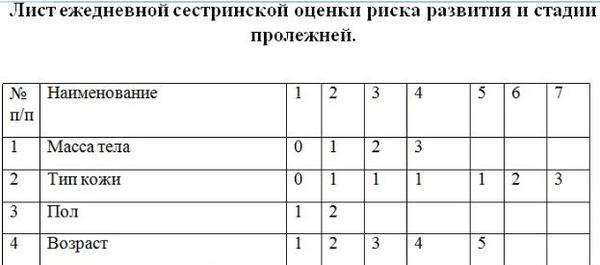
Повреждение тканей (некроз — омертвение) всех слоев кожи и подкожной клетчатки. В отличие от третьей, повреждены и подвержены гнойно-некротическому (нагноение и омертвение) процессу глубоколежащие ткани и структуры (фасции, сухожилия, мышцы, кости и суставы). Нарушается кровообращение в пораженном участке. Рана частично или полностью покрыта некротическими массами (мертвыми тканями) или струпом. Глубокие карманы, затеки с гнойным отделяемым и свищевые ходы характерны для этой стадии. Влажные некрозы (мертвые ткани) пролежня, могут являться причиной интоксикации и сепсиса. В ране могут зиять костные структуры, суставные капсулы, что делает возможным возникновение остеомиелита. Остеомиелит тяжелейшее осложнение (нагноение, омертвение и секвестрация-отторжение костной ткани).
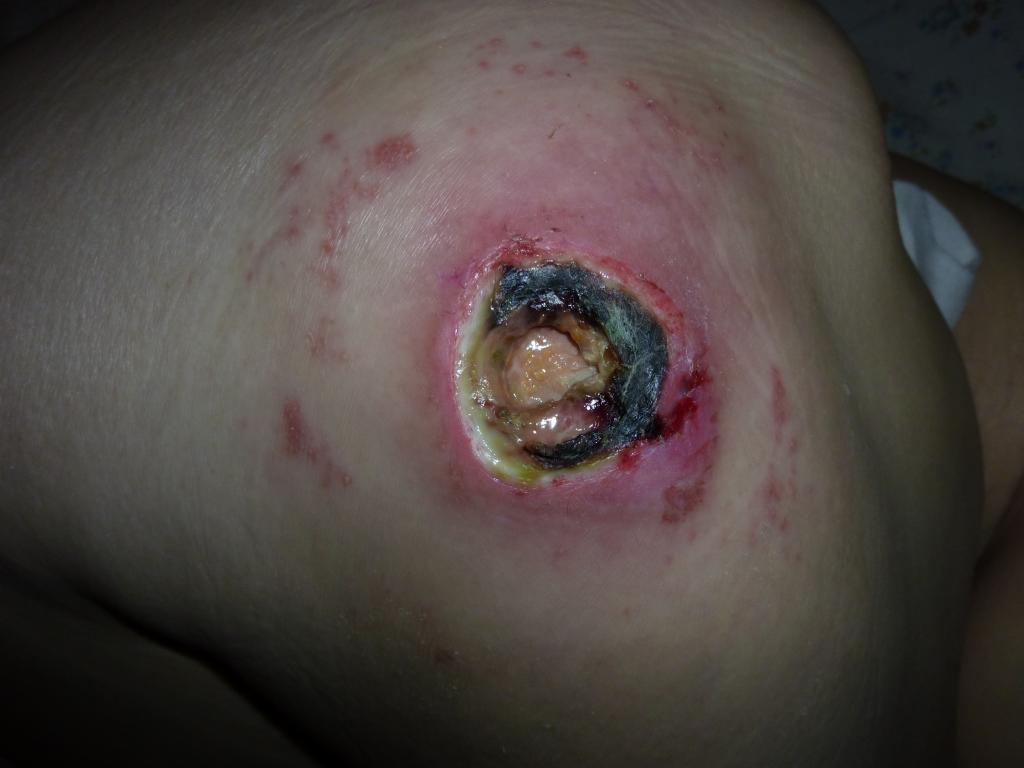
Пролежень 4 стадия фото
Стадия (категория): неклассифицируемый пролежень
Глубокий некроз (омертвение) тканей при котором дно раны может быть покрыто налетом (желтого, желто-коричневого цвета, серого, зеленого, коричневого или черного цвета) и(или) струпом — корочкой (коричневого или черного цвета). До удаления некроза (мертвых тканей) и(или) налета невозможно точно классифицировать пролежень, после удаления, как правило, выявляются 3-4 стадии.

Стадия (категория) неклассифицируемый пролежень фото
Стадия (категория): подозрение на глубокое повреждение тканей
Локальный очаг повреждения тканей темного цвета (пурпурный или бордовый) с четкими границами на фоне обычной, неизмененной кожи. Может быть в виде темной гематомы (кровоподека) из-за повреждения мягких тканей в результате их сдавливания и/или смещения.
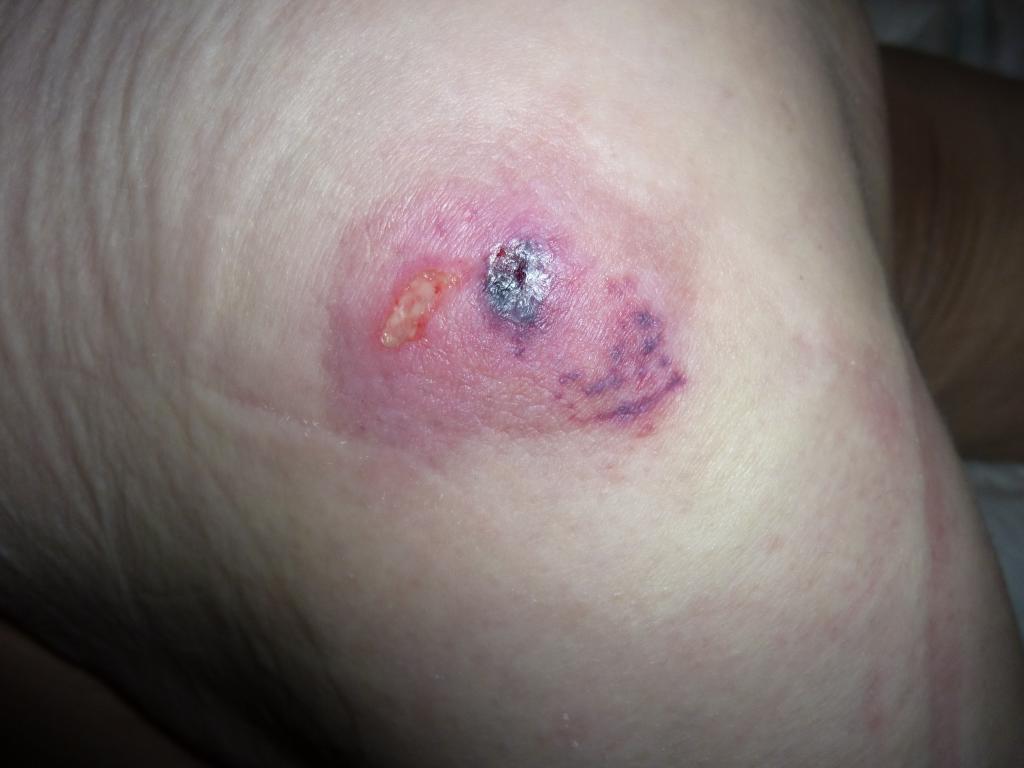
Стадия (категория) подозрение на повреждение глубоких тканей фото
Врач хирург, кандидат медицинских наук Гармаев Александр Шагжиевич

Вы можете вызвать врача хирурга на дом. Консультация. Помощь при пролежнях.
Звоните по тел. +7(495)755-79-18
Вызов врача хирурга на дом (Москва в пределах МКАД) – 2900 рублей
Вызов врача хирурга на дом (Москва за пределами МКАД) — 3900 рублей
Вызов врача хирурга на дом (Московская область) — 4500 рублей
Хирургические манипуляции, перевязки на дому – от 500 до 2500 рублей
Читайте также
Лечение пролежней
Шкала Ватерлоу
Шкала Нортон
Заживление раны
Поделиться:
Источник
Пролежни
Пролежни — дистрофические, язвенно – некротические изменения кожи, подкожной клетчатки и других мягких тканей, развивающиеся вследствие их длительного сдавливания, сдвига или трения из – за нарушения местного кровообращения и нервной трофики.
Сдавливание – под действием тяжести собственного веса пациента вызывается расстройство кровообращения и иннервации, ишемия тканей, а в последствии – некроз (омертвение). У пожилых – через 2 часа непрерывного сдавливания.
Смещение, сдвиг тканей – при подтягивании пациента к изголовью кровати, при вытягивании из-под него простыни, при неправильном перемещении пациента и применении пластырей ( при снятии кожа истончается и травмируется).
Трение – недержании мочи, обильном потоотделении, влажном нательном или постельном белье.
Места образования пролежней:
- в положении лежа на спине – крестец, затылок, лопатки, локти, пятки;
- в положении лежа на животе – рёбра, гребни подвздошных костей, колени, пальцы ног;
- в положении лежа на боку – область тазобедренного сустава (большого вертела), колени, лодыжки;
- в положении сидя – седалищные бугры, лопатки, стопы.
Факторы риска развития пролежней
- заболевания с нарушением трофики тканей, снижением чувствительности (сахарный диабет, сердечно-сосудистые заболевания);
- неврологические расстройства (боль, парез, паралич);
- пожилой или старческий возраст;
- истощение или ожирение;
- недержание мочи и/или кала;
- обезвоживание, неполноценное питание;
- недостаточный уход: сухая, влажная, загрязненная кожа, неопрятное содержание постели и белья;
- неправильное перемещение пациента, подпихивание под него судна, выдергивание простыни, применение пластырей;
- алкоголизм, курение;
- прием медикаментов (седативные, стероиды)
Для выявления риска образования пролежней у пациента медсестра использует специально разработанные таблицы по шкале Нортон, Ватерлоу (см. Приказ МЗ РФ № 123 от 17.04.2002г. «Протокол ведения больных. Пролежни»)
Сестринские вмешательства при пролежнях
| Стадия | Признаки | Сестринские вмешательства |
| 1 — стадия пятна | стойкая гиперемия, не проходящая после сдавливания; целостность кожи не нарушена |
|
| 2 стадия — пузырей | на фоне стойкой гиперемии — поверхностное нарушение целостности кожи с отслойкой эпидермиса |
|
| 3 стадия — язв | Полное разрушение (некроз) всех слоев кожи, формирование язвы с жидкими выделениями |
|
| 4 стадия | Поражение всех слоев мягких тканей вплоть до кости | •см. 3 стадию |
Источник
 Обработка пролежней – процедура, необходимая тяжелобольным пациентам.
Обработка пролежней – процедура, необходимая тяжелобольным пациентам.
Без обработки пролежней немыслим качественный уход за тяжелобольным пациентом.
Ниже приведены правила и алгоритмы ухода за кожей тяжелого больного, а также перечень средств и приемов, использовать которые нельзя.
↯
Больше статей в журнале
«Главная медицинская сестра»
Активировать доступ
Что делать, если у пациента появились пролежни?
Пролежни – это грозное осложнение, возникающее у лежачих больных и вызванное нарушением трофики тканей.
Причины этого могут быть как внешними (сдавление), так и внутренними (системные патологии).
Согласно статистике, пролежни развиваются у 15-20% больных, а в группу риска входят, по разным данным до 17% тяжелобольных пациентов.
Врач должен анализировать любой случай развития пролежней у больного, так как может иметь место нарушение алгоритмов обработки пролежней у тяжелобольных в стационаре.
Если с этим все в порядке, следует дать оценку общему состоянию больного, уточнить, достаточно ли в отделении средств ухода, пеленок, подгузников, хватает ли медицинских работников.
Мы подготовили для вас образцы и специальные подборки стандартных процедур для медицинских сестер, которые можно скачать.
Скачать 17 новых СОПов
Оценка риска возникновения пролежней
Существует готовы алгоритм оценки риска развития пролежней. В одном из приложений Стандарта Р 56819-2015 предложена технология выполнения простой медицинской услуги «Оценка степени риска развития пролежней».
В документе приведены наиболее уязвимые участки кожного покрова и положения пациента., а также описано, как обрабатывать пролежни. Эти иллюстрации можно использовать для обучения персонала в рамках Школы ухода за пациентом.
Документ отвечает на вопрос, что такое пролежни, стадии развития, профилактика и лечение пролежней также подробно описываются. Кроме того можно выбрать шкалу для оценки прогнозирования возникновения пролежней, подходящую конкретному отделению или учреждению.
Что бы оценить риск развития пролежней используйте специальные шкалы – Нортон, Ватерлоу, Брейден или Меддлей.
Выберите шкалу оценки в Системе Главная медсестра, в зависимости от условий работы и профиля ЛПО.
Помимо школы Ватерлоу, уже известной многим медработникам и применимой к любым категориям больных, в документе приведены еще три шкалы:
- шкала Нортон – используется в отделениях гериатрии;
- шкала Брейден; — актуальна для хирургических отделений, ОРИТ, отделений сестринского ухода;
- шкала Меддлей – получила широкое применение в отделениях неврологического профиля.
Профилактика, лечение и обработка
Стандарты профилактики пролежней, принятые в конкретном медицинском учреждении, можно дополнить современными технологиями, описанными в ГОСТ. В свою очередь, технологии, признанные негативными, рекомендуется исключить.
Новые стандарты разрабатывались на основании принципов доказательной медицины, а также на основе отбора рекомендуемых и не рекомендуемых технологий лечения и профилактики пролежней.
«Как анализировать и регистрировать случаи пролежней по новым правилам» расскажем в экспертной рекомендации Системы Главная медсестра.
В отделениях, где проходит лечение много больных с ограниченной подвижностью, можно создать специализированные бригады по уходу за больными и провести дополнительное обучение персонала. Эта рекомендация описана в стандарте.
Основные принципы противопролежнегового ухода:
- тщательное соблюдение требований асептики;
- частая смена положения больного;
- использование противопролежневых приспособлений (матрасов, кроватей, подушек);
- предотвращение травматизации грануляционной ткани пролежневой раны;
- организация полноценного рациона больного с достаточным количеством витаминов и белка;
- проведение регулярных гигиенических мероприятий.
Правила обработки кожи пациента: алгоритм
Кожа лежачего больного обрабатывается каждые 2 часа для того, чтобы не допустить развития пролежней и профилактики инфекционных осложнений. Нельзя чрезмерно увлажнять или пересушивать кожу.
Подсушивать ее можно, используя присыпки без талька, а увлажнять – кремом из профессиональной серии.
Также для ухода за кожей можно использовать изделия с увлажняющими и защитными свойствами. Мытье кожи осуществляется очень аккуратно, без трения и использования кускового мыла.
Рекомендуется использовать для этого профессиональные средства или медицинские изделия для ухода за кожей — например, моющий лосьон, пенка и т.д. После мытья кожа тщательно осушается промокающими движениями, особое внимание уделяется кожным складкам и зонам особого риска.
При массаже участки, подверженные риску, нельзя сильно тереть. Массаж всего тела производится только после того, как на кожу будет нанесен толстый слой питательного крема.
Проверьте, как медсестры выполняют протоколы ухода по ГОСТ. Карту пациента по оценке риска возникновения пролежней можно изучить и скачать в Cистеме Главная медсестра.
Скачать карту
Уход за промежностью и наружными половыми органами тяжелобольного
Обработка пролежней в промежности доставляет больному массу неприятных впечатлений, поэтому важно приложить все усилия к тому, чтобы не допустить их появления в этой области.
Алгоритм действий медсестры при пролежнях в промежности следующий:
- Обработка области промежности производится ежедневно или по мере загрязнения, но не менее двух раз в день, даже если видимые загрязнения отсутствуют. Это необходимо для того, чтобы предотвратить развитие пролежней и контактного дерматита, связанного с недержанием мочи и кала. Для гигиенического ухода за промежностью и наружными половыми органами пациентов рекомендовано использовать профессиональные средства или медицинские изделия для ухода за кожей. Кожу после мытья нужно тщательно обсушивать промокающими движениями, не используя при этом изделия из махровой ткани, уделяя особое внимание кожным складкам и проблемным участкам.
- В уходе за тяжелобольным человеком рекомендуется использовать специальные впитывающие средства – пеленки, подгузники, трусы, урологические прокладки и вкладыши. Впитывающие спецсредства выбираются в соответствии с требованиями ГОСТ Р55370. Подгузник подбирается строго индивидуально и зависит от общего состояния больного, степени недержания мочи, возраста, веса, степени активности.
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Главная медсестра» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Недопустимые средства ухода
Запрещена обработка пролежней следующими средствами:
- бриллиантовый зеленый;
- раствор перманганата калия;
- раствор фукорцина;
- гексахлорофен;
- хлоргексидин;
- раствор повидон-йода (допустимо использование по ограниченным показаниям);
- камфарный спирт;
- этиловый спирт;
- одеколон;
- коньячно-солевой раствор;
- раствор салициловой кислоты;
- перекись водорода (допустимо использование по ограниченным показаниям);
- смесь водки и шампуня;
- мазь «Каротолин»;
- мазь Вишневского;
- средства народной медицины (отвар коры дуба, ивы, настой зеленого грецкого ореха, калганный корень);
- использование резинового круга, в том числе обернутого марлей или тканью;
- использование матерчатого «бублика».
Зафиксируйте в обязанностях медсестер ежедневно вклеивать в карту стационарного больного лист ежедневной оценки рискаи стадии развития пролежней, готовый образец в Системе Главная медсестра.
Скачать образец
Недопустимые методы уходы
Алгоритм осуществления обработки пролежней запрещает использование следующих методов:
- массаж участков тела, подверженных риску развития некрозов;
- проведение гигиенических мероприятий без использования профессиональных косметических средств и медизделий по уходу за кожей.
Справочник медсестры: факторы риска и стадии развития пролежней
Особенно сильное влияние на развитие и локализацию пролежней оказывает положение больного – так, в позе на животе сильное давление будут испытывать области груди и колен.
В положении сидя при опоре ногами на твердую поверхность сильное давление испытывают ткани седалищных бугров, а в положении лежа на спине – ягодицы, затылок, пятки и крестец. Больше половины всех пролежневых язв приходится на область крестца и седалищных бугров.
Развитие пролежней часто сопровождается такими симптомами, как боли, депрессия, а также различными осложнениями инфекционного характера – абсцессами, гнойными артритами, остеомиелитами, септическими состояниями.
Часто пролежни приводят к смерти пациента – так, в домах престарелых смертность больных с ними составляет порядка 20-80%.
☆ Скачайте перечень медуслуг для профилактики некрозов в журнале «Главная медицинская сестра» ☆
Пролежни могут возникать везде, где есть костные выступы, контактирующие с твердыми поверхностями.
Чаще всего это:
- грудной отдел позвоночника;
- крестец;
- большой ветрел бедренной кости;
- выступ малоберцовой кости;
- седалищный бугор;
- ребра;
- гребни подвздошных костей;
- локти;
- пятки;
- ушные раковины.
Реже пролежни появляются на затылке, сосцевидном отростке, акромиальном отростке лопатки, латеральном мыщелке и на пальцах стоп.
В совсем редких случаях у больных после перенесенного инсульта или тяжелых травм язвы могут возникать в непитичных местах – на боках стоп или тыльной стороне пальцев.
Пролежни в местах костных выступов возникают в случаях, когда больному наложили шину или гипс.
Пролежни развиваются при несоблюдении техники перемещения больного, когда происходит контакт кожи с грубыми поверхностями (крошки еды, швы, складки), а также при неправильном положении пациента в постели и неверном уходе. При трении травмируется как эпидермис, так и более глубокие слои кожи и мягких тканей.
Стадии развития пролежней
Выделяют 4 стадии пролежней:
- I – побледнение или стойкое покраснение участка кожи, не проходящее даже после прекращение давящего воздействия;
- II – появление участка синюшно-красного цвета с четко очерченными границами, стойкая гиперемия, отслойка верхнего слоя кожи, поверхностное нарушение целостности кожных покровов (пузырь, потертость, язва);
- III – разрушение кожи вплоть до мышечного слоя, появление жидкого отделяемого;
- IV – некротические процессы во всех мягких тканях, появление полости, на которой просвечивают кости или сухожилия.
! Чтобы определить стадию развития пролежней,воспользуйтесь таблицей в Системе Главная медсестра.
Раскрыть таблицу
Любой случай развития некрозов у пациента должен подвергаться тщательному анализу. В первую очередь необходимо выяснить, не было ли нарушения алгоритма ухода и профилактики пролежней у лежачих больных.
Затем необходимо рассмотреть общее состояние пациента, проверить наличие запаса средств для ухода и профилактики в отделении (подгузников, впитывающих пеленок), а также оценить, достаточно ли сестринского персонала.

Как определить стадию развития
Определение степени пролежней можно осуществлять по следующим признакам:
- Появление стойкого побледнения или покраснения участка кожи при отсутствии его внешних повреждений.
- Приобретение пораженным участком синюшно-красного оттенка с четкими границами; наблюдается стойкое покраснение кожи, отслойка эпидермиса и неглубокое нарушение целостности кожи (язва, напоминающая мозоль или потертость).
- Разрушение кожи вплоть до мышц с проникновением в нее (может наблюдаться жидкое отделяемое).
- Некроз всех тканей (видны полости, в которых просматриваются сухожилия или кости).
Для точной идентификации пролежней I–II степеней используйте таблицу ниже.
Дифференциально-диагностические признаки
| Признак | Контактный дерматит | Пролежни I–II стадий |
| Гиперемия | Есть | Может быть |
| Бледность | Нет | Может быть |
| Отслойка эпидермиса | Нет | Может быть |
| Нарушение целостности кожных покровов (поверхностная язва) | Нет | Может быть |
| Везикулы или пузыри | Нет | Есть |
| Эрозии | Нет | Может быть |
| Воспалительная инфильтрация кожи | Есть | Есть |
| Шелушение | Может быть | Может быть |
| Трещины | Нет | Могут быть |
| Границы поражения | Расплывчатые | Четкие |
| Зуд и жжение | Есть | Может быть |
| Боль | Нет | Может быть |
Для точной постановки диагноза разрешено использовать метод фотофиксации.
Необходимо снимать участки, наиболее всего подверженные развитию пролежней:
- затылок;
- лопатки;
- крестец;
- пятки (в положении на спине);
- боковые поверхности бедер (в положении на боку).
Для того, чтобы исключить или подтвердить подозрения в появлении пролежней у больного, нужно фотографировать места видимых изменений кожи.
В домах и отделениях сестринского ухода, домах престарелых и хосписах медицинский персонал фиксирует все данные о локализации, размере и стадии пролежней только в карте сестринского наблюдения.
Как изменились правила работы
Медсестры отмечают, что вопросов о том, как работать по новому ГОСТу много. Система Главная медсестра попросила эксперта объяснить самые сложные темы. Ее ответы смотрите в видеорекомендации.
Посмотреть видеоответы
- Как не надо работать: устаревшие технологии — 2:06
- Что изменилось в профилактике пролежней по новому ГОСТу — 17:06
- Шкалы для оценки риска развития пролежней — 1:46
- Классификация средств по уходу за тяжелобольными — 1:15
- Признаки контактного дерматита — 0:29
- Как часто надо обрабатывать тяжелобольных пациентов — 2:13
- Сборники сестринских услуг — 1:40
- Зачем нужна школа ухода за тяжелобольными — 4:55
Материал проверен экспертами Актион Медицина
Источник