Степени поражения тканей при пролежнях

Пролежень – что это?
Пролежни возникают обычно у тяжелобольных пациентов, которые длительное время прикованы к постели или находятся в инвалидном кресле. Если ткани длительное время сдавлены, то кровоснабжение ухудшается, следовательно, и трофика. Обычно тяжелое заболевание сопровождается снижением всех функций организма, особенно регенеративной, а трение и давление на эпидермис приводит к поражениям кожных покровов, порой необратимым, если не принимать меры при начальной стадии пролежней.
Пролежень может образоваться в различных местах тела больного, но особенно часто возникает над костными выступами, так если наибольшее давление испытывает область спины, то поражается затылок, лопатки, поясница, ягодицы, пятки.

Если сдавливанию подвергается боковая поверхность, то пролежни возникают на плечах, локтях, боковых поверхностях бедер и таза.
Факторы, влияющие на образование пролежней
Пролежни очень опасное осложнение у уже тяжелобольного пациента, которое ухудшает процесс лечения основного заболевания и требует отдельного длительного лечения, особенно на последних стадиях.
Для профилактики возникновения пролежней необходимо учитывать факторы, которые приводят к их появлению:
- недостаточное питание с дефицитом белка в рационе;
- отсутствие должного ухода – мокрое постельное белье, жесткий матрац, складки и пуговицы на белье, крошки в постели, недостаточная гигиена;
- аллергические реакции на средства по уходу за кожей;
- смена поз лежачего больного осуществляется недостаточное количество раз или вообще отсутствует;
- диабет;
- нарушение мочеиспускания;
- нарушение физиологических процессов очищения организма от кала и мочи, по причине бессознательного состояния.
Классификация по степени повреждения тканей
Европейская консультативная группа по пролежням выделяет 4 стадии развития пролежней и еще две дополнительные категории, в зависимости от степени поражения эпидермиса и тканей. При отсутствии лечения степени пролежней быстро переходят от начальной стадии к последней. Остановимся на каждой подробнее:
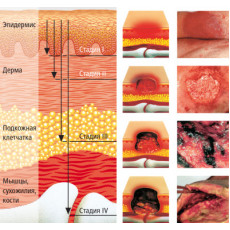
| Первая стадия пролежней – начальное повреждение кожи, на поверхности появляется устойчивое покраснение (эритема), которое не проходит даже при исключении давления. Цвет пораженной кожи отличается от нормальной, может присутствовать небольшая припухлость. |
| Вторая стадия пролежней – повреждение затрагивает не только эпидермис, но и дерму. На кожных покровах образуется открытая рана, эрозия, с красным или розоватым дном. Может сопровождаться струпьями (корочкой) или фибринозным налетом. |
| Третья стадия пролежней – повреждаются все слои кожи, происходят некротические изменения тканей. Подкожно-жировая клетчатка видна на дне повреждений, возможно образование карманов, с гнойным содержимым и свищевые ходы. |
| Четвертая стадия пролежней – повреждены не только все слои кожи и подкожно-жировой клетчатки, но и глубокие структуры тканей – мышечная, костная, сухожилия. Поверхность пролежня частично или полностью покрывают некротические ткани почти черного цвета. Кровоснабжение пораженного участка полностью нарушено. Гнойный экссудат наполняет глубокие свищевые ходы. На этой стадии возможна сильная интоксикация и сепсис. Так, как поражены, кости, то может развиться остеомиелит (нагноение и отторжение костных тканей). |
- Категория I – не классифицируемый пролежень – это омертвение (некроз) тканей, распространяющийся на большую глубину. Дно раны покрывает налет. Цвет налета может меняться от светло-желтого до черного, а также по краям раны возможно образование струпьев. До удаления некротических образований или налета невозможно установить степень поражения тканей.
- Категория II – подозрение на глубокое поражение тканей – очаг поврежденных тканей локализован, имеет четкие границы, цвет обычно темно-бордовый, сильно отличается от обычной кожи. Может быть кровоподтек (гематома) по причине смешения или сдавливания мягких тканей.
Лечение пролежней различных стадий
Терапия проводится в зависимости от стадии развития пролежней, схемы лечения представлены в виде таблицы:
Стадия пролежня | Схема и методы лечения |
I стадия | Лечение пролежней на начальной стадии включает в себя, проведение мероприятий, которые будут препятствовать развитию пролежневого поражения кожи дальше, это:· защита тканей от давления, с использованием специальных матрацев, подушек, поролоновых вкладышей;· постоянный контроль состояния пораженных участков, смена позы больного каждые два часа;· применение препаратов стимулирующих кровообращение и иммуностимуляторов;· местная обработка тканей производится трижды в день, с применением 2%-го камфорного спирта, 1%-го салицилового спирта, 0,5% нашатырем, теплой водой. На воспаленные места наносятся мази Солкосерил, Ксероформ, оправдано применение препаратов, содержащих Декспантенол в составе, а также облепихового масла.Можно применять средства домашней аптеки – шампунь и водка в равных долях, болтушка (спирт и шампунь), настои трав, |
II стадия | Вторая стадия пролежней считается переходной, производят обработку уже образовавшейся раны, изъязвления. Возникает необходимость в хирургической консультации. На 2 стадии образования пролежней для больного организуется ежедневный перевязочный процесс. Применяются препараты с содержанием антибиотиков (Левомеколь, Левосин), антибактериальные средства (мазь Вишневского, Хлоргикседин). После санации раны накладываются мази способствующие регенерации кожи (Винилин, Актовегин, Мультиферм). Главное не допустить появления гноя, пролежень должен оставаться чистым, тогда произойдет купирование процесса, и наступит выздоровление. |
III стадия | Третья, в отличие от второй стадии пролежней, требует уже хирургического лечения для иссечения омертвевших тканей. Применяются средства комбинированной терапии – противовоспалительные препараты, обезболивающие, средства стимулирующие местный иммунитет и регенерацию тканей (Биосептин). Ферментные лечебные мази – Трипсин, Ируксол, Химотрипсин, способствующие очищению раневой поверхности. На этой стадии требуется длительное лечение и постоянный врачебный контроль. |
IV стадия | При лечении пролежней 4 степени применяется полноценное хирургическое вмешательство. Вначале для глубокой санации пролежня, очищения от гнойного содержимого, затем для привлечения к перевязочному процессу, требующему специальных навыков. Важно понимать, что глубокое очищение требует применение анестезирующих средств и может вызвать кровотечения. После хирургического удаления некротической ткани и гноя, основная задача – это уход, с учетом всех особенностей течения заболевания, создание влажной стерильной среды для предотвращения инфицирования. Больного укладывают не на постель, а на сооружение в виде гамака или растяжки, чтобы исключить даже минимальное давление или трение пораженного участка. Пролежни 4 стадии опасны тем, что могут привести к заражению крови и смертельному исходу.Если рана не затягивается длительное время, то можно реконструировать отсутствующие участки, путем проведения пластической операции, с использованием собственной кожи и тканей. Для ускорения регенерации тканей можно применять инновационные методики, такие как вакуум-терапия, лазерное лечение. Применение гидрогелиевых и гидроактивных повязок (ГидроКлин Плюс, Сорбалгон) дает хороший лечебный эффект. Современные средства для лечения пролежней более эффективны, чем их традиционные аналоги и приносят быстрое облегчение пациентам. Хирургическое лечение может привести к серьезным осложнениям, особенно у пациентов пожилого возраста, об этом необходимо помнить и правильно соизмерять объем оперативного вмешательства. |
Осложнения, возникающие от пролежней
При неправильной диагностике и установлении степени пролежней, а соответственно и назначении неэффективной терапии могут возникнуть тяжелые осложнения, которые потребуют отдельного лечения. Ниже дано краткое описание каждого осложнения.
Рожа
Рожистое воспаление кожи поражает, в основном лежачих больных пожилого возраста. Стрептококк проникает через поврежденную кожу и вызывает инфекционное заражение. Лечение осуществляют с применением антибиотиков пенициллиновой группы, сульфаниламидов, и нитрофуранов. Это осложнение может проявляться на 2 стадии пролежней.

Флегмона
Острое воспаление клеточного пространства сопровождается гнойным содержимым, лечение затруднено из-за нечеткой границы воспалительного процесса. Возбудитель – стафилококк, кишечная палочка. Основные признаки – боль, отечность, краснота, высокая температура. Лечение проводится вскрытием очага и применением антибиотиков широкого спектра действия.

Гангрена
Это осложнение сопровождается быстрым некрозом тканей. При пальпации слышен специфический хруст, цвет эпидермиса преимущественно темный, от раны исходит гнилостный запах. Внутримышечные инъекции пенициллина дают хороший результат, но в основном, во избежание поражения соседних тканей. Пораженная часть тела, обычно, конечность, подлежит ампутации. Это осложнение сопровождает, при недостаточном или неэффективном лечении, пролежни на 4 стадии развития.

Сепсис
Борьба с этим осложнением эффективна лишь на ранних стадиях. Так как это системный воспалительный процесс, который поражает вес организм в целом, то дальнейшее развитие инфекции приводит к летальному исходу. Проводиться дезинтоксикация организма, противовоспалительное лечение с применением глюкокортикоидов. Септическое заражение организма может сопровождать лечение на 3 и 4 степени пролежней.

Профилактические мероприятия
- Проанализировать анамнез и обеспечить максимальное исключение причин, приводящих к образованию пролежня.
- Применять функциональную кровать для иммобильных пациентов, с противопролежневым матрацем и постельным бельем из натуральных тканей – это достаточно действенный способ недопущения развития пролежней.
- Активизация больного – проведение дыхательных упражнений, лечебная физкультура с учетом физических возможностей пациента, массаж.
- Постоянная и правильная гигиена кожи, особенно в местах трения и давления, с применением средств не вызывающих аллергическую реакцию.
- Организация распорядка дня и режима питания, с учетом состояния больного.
- Рацион должен быть оптимально сбалансирован по витаминно-минеральному составу, чтобы максимально обеспечить правильное функционирование органов и систем, без переедания. Это особенно важно для лежачего больного, лишний вес мешает полноценному процессу реабилитации.
- Регулярный осмотр и консультации специалистов.
Пролежни, как и любое другое заболевание легче предотвратить, чем лечить. Тем более, что длительное лечение требует затрат, как материальных, так и моральных, особенно, при домашнем уходе за лежачими больными.
Видео
010
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 26 марта 2019;
проверки требуют 5 правок.
Пролежень (лат. decubitus) — омертвение (некроз) мягких тканей в результате постоянного давления, сопровождающегося местными нарушениями кровообращения и нервной трофики.
Причины возникновения[править | править код]
- Недостаточный уход за больным.
- Слишком большой или слишком малый вес пациента.
- Сухость кожи.
- Недержание мочи или кала.
- Заболевания, приводящие к нарушению трофики (питания) тканей.
- Анемия.
- Ограниченная подвижность.
- Повышение или понижение температуры тела.
- Недостаточное белковое питание.
Стадии пролежней[править | править код]
Степень I: кожный покров не нарушен. Устойчивая гиперемия, не проходящая после прекращения давления.
Степень II: поверхностное (неглубокое) нарушение целостности кожных покровов с распространением на подкожную клетчатку. Стойкая гиперемия. Отслойка эпидермиса.
Степень III: разрушение кожного покрова вплоть до мышечного слоя с проникновением в мышцу. Пролежень выглядит как рана. Могут быть жидкие выделения.
Степень IV: поражение всех мягких тканей. Наличие полости, обнажающей нижележащие ткани (сухожилия, вплоть до кости).
При пролежнях III-IV степени главный метод лечения — хирургический.
Места образования[править | править код]
Пролежни образуются в большей степени в области крестца, лопаток, пяток, коленей, ребер, пальцев ног, больших вертелов бедренной кости, стоп, седалищной кости, гребней подвздошной кости и локтевых суставов. В мировой практике известны также случаи локализации пролежней на пальцах рук, а также на голове и ушах; поражаются кожа (поверхностный пролежень) и подкожная клетчатка с мышцами (глубокий пролежень, который опасен образованием инфицированной раны). Пролежень на коже может возникнуть и от давления гипсовой повязки при переломах или на слизистой оболочке рта — от давления зубного протеза и т. д.
Основные причины локализации пролежней — это давление и время. Если наружное давление на протяжении длительного времени (более двух часов) будет выше, чем давление внутри капилляров, то образование пролежня практически неизбежно.
Лечение[править | править код]
Основные средства лечения пролежней[3]:
- Антибактериальные препараты и фунгицидные средства;
- Некролитические препараты (коллагеназа, дезокси-рибонуклеаза, трипсин, химотрипсин, террилитин);
- Дегидратирующие — гиперосмолярные препараты;
- Ангиопротекторы — средства, улучшающие микроциркуляцию (пирикарбат, трибенозид);
- Противовоспалительные средства (дексаметазон, гидрокортизон, преднизолон);
- Стимуляторы репаративных процессов (Стелланин, метилурацил, винилин, мазь каланхоэ);
- Современные серебросодержащие препараты (Арговит, Аргокрем, Аргогель, Аргосульфан, Дермазин). [источник не указан 153 дня]
Профилактика[править | править код]
Тщательный уход за кожей (протирание), регулярная смена белья и перемена положения больного в постели обязательно каждые 2 часа, применение специального массирующего (водного, пневматического и т. д.) матраца и других специальных приспособлений.
Особое место в лечении должно занимать питание больного. В рационе должна преобладать богатая белками пища. В сутки должно быть выпито не менее 1,5 литров жидкости.
Профилактика появления пролежней начинается уже в первые дни вынужденной обездвиженности больного. Хорошо, если в медицинском учреждении пациенту предоставлена специальная многофункциональная кровать для лежачих больных. Механизм кровати позволяет приподнять голову человека или ноги, придать ему полусидячее положение. Таким образом будет меняться давление на различные части тела, будет облегчен уход за больным. Необходимо строго следить за своевременностью гигиенических процедур, сухостью кожных покровов, чистотой постельного белья, отсутствием складок и крошек на белье.
Клинические признаки пролежней у животных[править | править код]
Внешне пролежни характеризуются наличием на выступающих боковых поверхностях тела с одной или двух сторон очагов омертвевшей кожи различной величины, округлой или овальной формы. Кожа утончена, плотная, буро-чёрного цвета, волосы взъерошены или отсутствуют. Окружающие ткани в свежих случаях и при осложнении инфекцией отёчны, болезненны. Позднее, по мере отторжения, тонкий край мёртвой кожи завёртывается наружу. При глубоких поражениях из-под него выделяется гной. [4]
Лечение и профилактика у животных[править | править код]
Больные животные, вынужденные больше лежать, должны быть обеспечены обильной подстилкой из соломы, торфа, опилок или их комбинаций. При этом тяжелобольных следует регулярно, через 2-3 часа, переворачивать на другую сторону. Для улучшения кровообращения сдавливаемые участки протирают камфорным спиртом. При появлении пролежней кожу пораженного участка обрабатывают 1-2 раза в день 2-3%-м спиртовым раствором пиоктанина, бриллиантовой зелени или мазями-цинковой, йодоформтаниновой.[4]
См. также[править | править код]
- Некроз тканей
- Трофоневротический некроз
Примечания[править | править код]
- ↑ 1 2 Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ 1 2 Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ Пролежни // 1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг (рус.).
- ↑ 1 2 С.В.Тимофеев и др. Общая хирургия животных. — М.: Зоомедлит, 2007. — 687 с.
Ссылки[править | править код]
- https://www.meduhod.ru/problems/prolezhni.shtml
- https://www.bbc.co.uk/russian/science/2012/10/121016_electric_pants.shtml
Источник

Пролежни образовываются в местах, долго подверженных длительному давлению, в которых нарушен процесс кровоснабжения. Обычно квалифицируют пролежни по степени поражения в глубину мягких тканей.
Различают 4 стадии развития пролежней:
Первая стадия пролежней — её признаками является уплотнение тканей в точке пораженного участка и его гиперемия. Также может наблюдаться отечность области. При этой стадии пролежни успешно подвергаются антибактериальной терапии с использованием ранозаживляющих лекарственных средств.
Вторую стадию пролежней можно охарактеризовать образованием эрозий и язв в области пораженных участков, однако на данной стадии еще не происходит серьёзного поражения ткани. Затронут только верхний слой эпидермиса. Эта стадия также удачно подлежит лечению и при успешно подобранной и проведенной стратегии возможно стабильное улучшение состояния у пациента с пролежнями.
Третья стадия пролежней подразумевает глубоко интенсивные поражения подкожных тканей. Заметно повреждение подкожного слоя, приводящее к необратимым некротическим поражениям. В этой стадии приходится применять серьёзные средства лечения пролежней.
Четвертая стадия пролежней характеризуется внушительными повреждениями и некротическими изменениями мягких тканей, нарушением обращения крови в данных участках. Эти изменения могут в результате привести к интоксикации всего организма и последующему заражению крови, сепсису.
Проявления пролежней у пациента заметны на фоне главного, зачастую крайне серьёзного, заболевания и могут зависеть от разновидности патогенной микрофлоры и характера некроза. В первой стадии пролежней диагностируют умеренную локальную болезненность и слабое онемение. При повреждениях спинного мозга области некроза могут образовываться даже через сутки, в других случаях перетекание во вторую стадию происходит медленнее.
При образовании пролежней в виде сухого некроза состояние больного сильно не изменяется, так как не сильно выражена интоксикация организма. Пораженный участок заканчивается демаркационной линией из-за нераспространения сухого некроза.
Иная картина может наблюдаться при возникновении пролежней в виде влажного некроза. Из-под тканей некротического характера возникает субстанция с неприятным запахом, по причине интенсивного размножения гнилостной и патогенной флоры стремительно начинает распространяться гнойно-некротический процесс. Декубитальная гангрена, появляющаяся в результате этого, способствует развитию гнойно-резорбтивной лихорадки и серьёзной интоксикации организма. Регистрируется подъем температуры тела до 40˚С, угнетение сознания, бред, тахикардия, озноб, трудности с дыханием, снижение артериального давления, увеличение печени, селезенки и прочее. Выраженная интоксикация сочетается с протеинурией, анемией, пиурией и прогрессирующей диспротеинемией. Выявляется значительное повышение лейкоцитов в крови с нейтрофилезом со сдвигом влево, увеличение скорости оседания эритроцитов.
Пролежни весьма часто приводят к осложнениям, самым серьезным и частым из которых считается сепсис (заражение крови). По причине того, что не всегда оказывается возможным только по внешнему виду определить, на какой именно стадии развития находится поражение кожных покровов и тканей, для правильной постановки диагноза применяют такие методы, как культуральный и биопсия ткани из пролежня.
Источник






