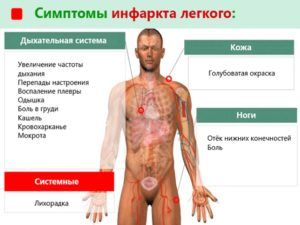
Тянет в сон при пневмонии

Пневмония – это воспаление легких. Патологическое состояние поддается лечению, но вылечить его нелегко. Заболевание сопровождается кашлем, отечностью, температурой, затрудненностью дыхания. Зачастую возникают боли в спине при пневмонии. Необходимо сразу обратиться к доктору. После постановки достоверного диагноза будет назначена эффективная схема лечения.
Причины
При воспалении легких болеть спина может не всегда. Обычно такая клиническая картина возникает при продолжительном течении недуга или его осложненной форме. Боль обусловлена воздействием на нервные окончания, находящиеся в легочной плевре. Она возникает у взрослого пациента или ребенка по следующим причинам:
Боли в спине при пневмонии
- сильный и частый кашель приводит к перенапряжению мышц (чем он интенсивнее, тем сильнее болезненность);
- распространение воспаления в зону межпозвоночных дисков;
- развитие гнойничковых образований, плеврита, спаек;
- поражение нейроцитов в области спины;
- травмирование спины (даже если оно было до возникновения пневмонии);
- патологические состояния спины хронического характера: остеохондроз, сколиоз, артрит и остальные;
- инфекционно-токсический миокардит: осложнение двухсторонней пневмонии.
Если спина заболела из-за спаек в серозной оболочке легких, то боль носит резкий, колющий характер. Дискомфорт усиливается при кашле и глубоком дыхании. Чем больше патологических сращиваний, тем сильнее тянет спину.
Когда патологическое состояние бывает спровоцировано инфекционно-токсическим миокардитом, дискомфорт на самом деле возникает в области сердца, сзади грудины. Пациенту кажется, что болит и спина. Характер неприятных ощущений часто определить невозможно.
Боль возникает при движении, в неподвижном состоянии, лежа на спине. Пациенту приходится искать более удобное положение, чтобы нормально себя чувствовать.
Где именно болит спина
Боль проявляется в разных зонах. Она распространяется на грудную клетку, бока (справа и слева). Локализация зависит от места, где начался воспалительный процесс, какие нервные окончания были задеты.
Когда патология носит двухсторонний характер, боль возникает под лопатками и распространяется на всю грудную клетку. При одностороннем поражении, дискомфорт наблюдается в этой же области, но он менее яркий. При скрытой форме заболевания неприятные ощущения проявляются вдоль всего позвоночника, в том числе в пояснице. Носят постоянный характер.
Признаки пневмонии схожи со многими другими респираторными заболеваниями. Например, с бронхитом. Однако воспаление легких от него можно отличить. При поражении бронхов болит только грудная клетка, а при пневмонии дискомфорт распространяется на зону спины.
Гипертермия
Чтобы определить, действительно ли спина болит из-за воспаления легких, нужно обратить внимание на наличие следующей сопутствующей симптоматики:
- гипертермия, озноб, судороги;
- общее ухудшение самочувствия, слабость;
- сильная потливость (особенно в ночное время);
- мигрени, пульсация в височной области;
- потеря аппетита, тошнота, рвотные позывы;
- бессонница, спутанность сознания, бред;
- учащенное сердцебиение, бледность эпидермиса, проявление синюшных капилляров.
Все перечисленное в тандеме с болью в спине указывает на воспаление легких. Нужна незамедлительная помощь специалиста.
Лечение
Болезненные ощущения в спине при воспалении легких устраняются с помощью комплексной терапии. Она включает в себя:
Обезболивающий препарат Нурофен
- прием антибактериальных препаратов;
- ЛФК;
- массаж;
- физиотерапию.
Применение медикаментозных средств помогает купировать болевой синдром и воспалительный процесс. Лекарства восстанавливают обменные процессы.
При пневмонии выписываются нестероидные препараты противовоспалительного действия. Обычно назначаются обезболивающие для перорального приема: Нурофен, Нимесил. Из местных средств помогают Фастум гель, Финалгон.
При воспалительном процессе, сопровождающемся болевыми ощущениями в области спины, необходим прием иммуномодуляторов, комплекса витаминов В и С. Больному рекомендован постельный режим.
Назначение физиотерапевтических процедур нацелено на:
Парафинотерапия
- укрепление мышечной ткани спины и легочных стенок;
- улучшение состояния позвоночника;
- восстановление обменных процессов.
При воспалении в легких назначается электрофорез с кальцием, парафиновая терапия, электростимуляция. При болях в спине хорошо помогают грязевые ванны. Они тонизируют организм и разогревают.
Лечебная физкультура и массаж купируют болевой синдром при пневмонии, восстанавливают защитные силы организма. Однако их назначают только в период ремиссии. Лечение запрещено в стадии обострения.
Упражнения лечебной гимнастики на первых порах должны совершаться под контролем высококвалифицированного специалиста. Иначе можно усугубить состояние. Когда движения будут отточены, их можно делать самостоятельно дома. Необходимо учитывать, что чрезмерные физические нагрузки способны навредить при пневмонии.
Массаж при пневмонии, сопровождающейся болью в спине, помогает расслаблению мышечной ткани, облегчает выход мокроты. Основные движения при боли в спине:
- круговые движения ладонями;
- поглаживание и массирование позвоночного отдела;
- круговые манипуляции большими пальцами;
- пощипывания, постукивания;
- растирка ладонями.
Также массаж улучшает циркуляцию крови, способствует насыщению тканей кислородом, питательными веществами.
Дополнительно могут быть назначены альтернативные терапевтические мероприятия:
- остеопатические;
- иглоукалывание;
- вакуумная терапия.
Из нетрадиционных методик лечения хорошо помогают горчичники и постановка банок на спину. Второй способ пользуется популярностью, проверен не одним поколением. Он улучшает ток кровяной жидкости, лимфы. В клетки поступает больше кислорода, полезных веществ. Вакуумная терапия не только купирует болезненность в спине и грудине, но и снижает выраженность воспалительного процесса.
Лечение вакуумными банками
Для совершения манипуляции пациента кладут на живот, на спину ставят медицинские банки. В емкостях создается вакуум благодаря спирту.
Самолечение недопустимо. Любые методы терапии должны быть согласованы со специалистом во избежание неблагоприятных последствий и осложнений.
Профилактика
Специфической профилактики по предотвращению болей в спине при воспалении легких не существует. Чтобы снизить вероятность патологического состояния, необходимо соблюдать следующие рекомендации:
Витаминно-минеральные комплексы
- принимать витаминные и минеральные комплексы;
- избегать переохлаждений;
- отказаться от пагубных привычек;
- не перегружать спину;
- своевременно лечить респираторные инфекции;
- перейти на рациональное питание;
- бороться с ожирением (лишние килограммы неблагоприятно влияют на позвоночный столб, дыхательную деятельность).
После устранения патологии важно следить за правильным образом жизни, чтобы воспаления и боли в спине не возникли повторно. Перечисленные выше рекомендации помогут избежать рецидивов.
Источник

23 июля 2014 г.
Полный отдых и достаточно продолжительный освежающий сон при пневмонии возможны только на удобной, в меру широкой и длинной, не слишком теплой постели. Постельные принадлежности должны быть из тканей, хорошо пропускающих воздух и водяные пары.
Важно, чтобы белье было натуральным – хлопковым, шелковым, бязевым, и не обладающим ароматом. Не стоит стирать белье сильно пахнущим порошком и кондиционером, запахи могут раздражать. Расцветки выбирайте по своему вкусу, хотя психологи говорят, что на темном белье сон будет слаще.
В чем спать – это важный вопрос, но ориентируйтесь на себя, вам должно быть удобно. Любите плюшевые пижамы – спите в них, если вам по душе спать совсем без одежды – спите так.
Лучше всего спать на спине, так как при этом температура подкорковых структур мозга, а следовательно, и всего тела будет регулироваться при дыхании самим организмом. Засыпание на спине и постепенное расслабление всего тела способствует нормализации кровообращения, тогда как при засыпании, например, на левом боку происходит небольшое зажатие сердца, а при засыпании на правом боку зажаты правое легкое и печень.
Позу, когда мы засыпаем лёжа на спине, называют «королевской». Она достаточно полезная и содержит не так уж много вреда. А, если поконкретнее, то в таком положении на спине наше тело наиболее эффективно расслабляется, расслабляются мышцы и пропадает напряжение шейного отдела позвоночника. Чтобы не нарушать кровоток по сосудам и артериям необходимо правильно располагать свою голову по периметру подушки. Она не должна запрокидываться назад или быть наклонённой вперёд. Ваши плечи также должны располагаться на подушке. Если правильно расположиться на комфортном спальном месте в позе на спине, то такой сон может быть весьма полезен и продуктивен.
Согласно учению йогов, правая ноздря связана с Солнцем, и дыхание ею приводит к увеличению тепла в организме; левая ноздря связана с Луной, и дыхание ею приводит к охлаждению. Правое легкое функционально связано с правой ноздрей, а левое — с левой. При засыпании на левом боку левое легкое будет зажато и поэтому не сможет полноценно функционировать. Основная часть дыхательной нагрузки в этом случае приходится на правое легкое и связанную с ним правую ноздрю, дыхание которой приводит к перегреву мозга и всего организма. Исходя из этого, при нормальном состоянии организма, когда жарко, засыпать, следует на правом боку, а когда холодно — на левом.
Постель готовьте не слишком мягкую, так как в этом случае трудно расслабить мышцы, и не слишком жесткую, так как при этом имеет место сильное давление на мышечную и костную ткани. Подушки должны быть умеренно мягкие, не очень туго набитые, с двойными внутренними наволочками. Самый лучший материал для одеял — шерсть. Шерстяное одеяло хорошо защищает от холода и гораздо лучше способствует вентиляции постели, чем другие одеяла. Постель нужно содержать в чистоте и систематически очищать от пыли и прочих загрязнений. Матрацы, подушки, одеяла надо почаще проветривать, выколачивать на открытом воздухе и просушивать на солнце. Во время сна не следует закрывать голову одеялом и зарываться головой в подушку, так как это затрудняет дыхание.
Также полезна будет поза сна, когда человек лежит на боку, её ещё называют позой зародыша или эмбриона. Считается, что именно такая позиция наиболее природная и естественная, когда человек находиться в ней не происходит никаких нарушений кровообращения, мышцы расслабляются, позвоночник приобретает контуры естественных изгибов. Рекомендуется лучше спать на правой стороне, так как в позиции тела на левом боку существует опасность дополнительной нагрузки на сердце.
Как организовать здоровый сон
В спальне или около кровати не стоит располагать телевизор, компьютер, мониторы, музыкальный центр или другую технику, она издает невидимое излучение, портящее здоровый сон.
В идеале, в спальне должна быть только кровать и ничего более, чем больше пространства для циркуляции воздуха – тем лучше для сна.
Наш организм чутко реагирует на цвета – особенно важно правильно выбрать цвет стен и потолков в спальне, конечно красный и черный цвет, тяжелые портьеры и зеркала на потоке – это стильно, но это сделает ваш сон просто ужасным, красный возбуждает, черный – вгоняет в депрессию и тревогу.
Для спальни стоит выбрать мягкие и спокойные тона, отлично успокоят и настроят на сон оттенки зеленого и голубого, синего или фиолетового: выбирайте в палитре тона, приближенные к пастельным и размытости. Эти цвета тормозят метаболизм организма, снижают уровень давления и частоту биения сердца, успокаивают.
Микроклимат спальни
Для спальни рекомендуются плотные шторы и полумрак, особенно если комната сама по себе светлая. Кроме того, для хорошего сна в спальне должно быть прохладно. Для спальни температуру устанавливают в пределах от 18 до 20 градусов, желательно спать с открытой форточкой до самых морозов, а зимой – часто и долго проветривать.
Это вы ночью спите, а мозг трудится, раскладывая по полочкам информацию прошедшего дня, и для работы ему необходимо достаточно кислорода. Не стоит злоупотреблять кондиционером летом, он может вызвать простуду, особенно при заболеваниях легких. Не ставьте в спальне дополнительных отопительных приборов – во-первых, это пожароопасно, а во-вторых, они сильно иссушают воздух в спальне и сжигают кислород.
Желательно, чтобы кровать была из натурального дерева или металла, они прочные и не источают, вредных для здоровья, веществ, как древесные плиты или пластик. Выберите жесткий матрас, а ортопедические матрасы – это, большей частью, уловки производителей. Ортопедическим называется любой жесткий матрас, дающий телу возможность лежать в одной плоскости. В кровати необходимо только спать – ни для чтения, ни, тем более, для работы за ноутбуком, кровать не приспособлена.
В изголовье или под подушку положите мешочек с сушеной лавандой, она успокоит нервы, расслабит, даст мирные сновидения.
Размеры кровати должны давать простор для передвижений, если вы спите в одиночестве – выбирайте полутороспальную кровать, при совместном сне двуспальную кровать лучше брать не уже 160 см.
У каждого должна быть отдельная подушка, причем ее кладут только под голову и шею, плечи необходимо класть на матрас. Размер подушки должен быть небольшим, в идеале она должна быть вытянутой в длину. Наполнителем должен быть искусственный материал – холофайбер, синтепон, или натуральный – лузга гречки. Перья птиц из-за аллергенности и вылезания из наперника лучше не применять.
Кроме того, ученые выяснили, что недостаток сна может спровоцировать пневмонию.
Исследование Доктора Винсента И-Фонг Су (Тайбейская больница ветеранов) доказывает, что апноэ сна повышает риск развития пневмонии и присоединения бактерий к легочной ткани.
В ходе своего исследования доктор сравнил данные от 7 тысяч пациентов с апноэ сна и 27 тысяч человек без данной патологии. За двумя группами доктор следил на протяжении 11 лет, регистрируя каждый случай пневмонии.
Показатель частоты встречаемости пневмонии в группе с апноэ был выше на 20% (9,36% против 7,77%). Причем частые пневмонии нередко сочетались с сахарным диабетом, деменцией и болезнями сердца.
На сегодняшний день трудно сказать, как связаны два этих фактора. Возможно, низкое качество сна снижает иммунитет человека, или жидкость с бактериями из горла во время фазы апноэ попадает в легкие.
По материалам: bezvreda.com, detstvo.ru, ressina-privivka.ru, health.passion.ru
Источник: health info
Источник
Сюжет Пандемия коронавируса нового типа, распространившегося из Китая
 Некоторые пациенты с коронавирусной инфекцией жалуются на сильную слабость, а также сонливость: практически сразу после пробуждения им хочется снова лечь спать. Президент Российского общества сомнологов, доктор медицинских наук, профессор Роман Бузунов рассказал АиФ.ru, что при COVID-19 действительно может хотеться много спать, а также могут возникать другие состояния, которые люди часто называют словом «сонливость».
Некоторые пациенты с коронавирусной инфекцией жалуются на сильную слабость, а также сонливость: практически сразу после пробуждения им хочется снова лечь спать. Президент Российского общества сомнологов, доктор медицинских наук, профессор Роман Бузунов рассказал АиФ.ru, что при COVID-19 действительно может хотеться много спать, а также могут возникать другие состояния, которые люди часто называют словом «сонливость».
Почему при коронавирусе может хотеться много спать?
По словам Бузунова, во время сна в организме запускаются восстановительные процессы, поэтому при болезни потребность во сне возрастает. «После тяжелых инфекций, на этапе восстановления, человек хочет спать, потому что сон лечит. Организм сам регулирует ситуацию, т. к. во сне идут восстановительные процессы», — отмечает сомнолог.

Почему при коронавирусе возникает сонливость?
Эксперт отмечает, что сонливостью могут называть разные состояния, вызванные различными патологическими процессами. «Часто люди путают сонливость с усталостью и разбитостью. Это не истинная сонливость, когда сел и тут же заснул, а выраженная слабость: человек может лежать, полудремать. Фактически будет выражен астенический синдром», — говорит врач.
Астенический синдром (синдром хронической усталости) — это болезненное состояние, которое проявляется в первую очередь повышенной утомляемостью. Бузунов говорит, что к астеническому синдрому приводит любая болезнь, и COVID-19 не исключение. «Особенно тяжелый грипп дает выраженный астенический синдром. После гриппа человек остается слаб еще неделю-две. И, конечно, человеку хочется тут же прилечь, отдохнуть, может быть, и поспать», — поясняет сомнолог.

Кроме того, усиливать подобные состояния могут повреждения легких, которые возникают при COVID-19. «Известно, что пневмония сопровождается выраженной гипоксией (пониженное содержание кислорода в организме или отдельных органах и тканях — прим. АиФ.ru). Сильное падение сатурации вообще начинает человека загружать: возникает состояние полуобморочное», — говорит Бузунов.
Что такое сатурация и как она влияет на самочувствие?
Сатурация — это насыщение крови кислородом. У здорового человека ее показатель обычно 95% и выше (при хронических заболеваниях и из-за индивидуальных особенностей организма он может быть стабильно ниже). Сатурация может упасть при пневмонии, т. к. при этом заболевании в легких нарушается переход кислорода из воздуха в кровь. Согласно приказу московского Департамента здравоохранения, при положительном тесте на коронавирус уровень сатурации ниже 93% является одним из параметров, определяющих необходимость госпитализации пациента. При таком показателе возрастает вероятность того, что человеку потребуется кислородная терапия через маску или искусственная вентиляция легких.
Бузунов отмечает, что при сильном падении сатурации может возникнуть кислородное голодание тканей головного мозга. «Даже если человека вытащили из этого состояния, происходит гипоксическое повреждение мозга. И оно тоже может давать разбитость, усталость, заторможенность вплоть до снижения когнитивных способностей. Такая ситуация бывает после неудачных наркозов, когда у человека возникает спутанное сознание», — отмечает врач.
Оставить
комментарий (0)
Источник
Пневмония – заболевание, которое способно сильно навредить здоровью. Поэтому очень важно вовремя ее распознать и обратиться к врачу. Характерным симптомом болезни медики называют именно болевые ощущения. Что болит при воспалении легких?

Как правило, это область плевральной полости – грудная клетка. При односторонней пневмонии болезненные ощущения возникают сбоку, при двусторонней болит вся грудь и спина в области лопаток. Однако стоит учитывать, что существуют разные виды заболевания, которые отличаются по месту локализации, объему воспаления, типу возбудителя и т. д. Совершенно другие симптомы и боли возникают при атипичной пневмонии. Здесь на первый план выходят второстепенные признаки – у пациента болит голова, горло, ломит тело, ощущается слабость.
Боль как симптом воспаления легких
Симптоматика пневмонии бывает разная и зависит от нескольких факторов: причин развития, возраста пациента и состояния здоровья в целом. Заболевание протекает остро или стерто, отличается классическими симптомами или вовсе не имеет их (атипичное воспаление легких). Самое тяжелое течение болезни, при котором отмечаются выраженные боли и последующие осложнения отмечают у пожилых пациентов, людей с ослабленной иммунной системой и детей.
Внимание! Среднестатистический мужчина болеет пневмонией в 1,5 раза чаще, чем среднестатистическая женщина.
Классическая клиническая картина
Боль в груди при пневмонии усиливается при передвижении, кашле, повороте туловища, попытке сделать глубокий вдох. Симптому часто сопутствует одышка, головокружение и слабость. Наиболее часто боли возникают при крупозной форме заболевания, которая отличается тяжестью течения и масштабностью. Пациент может жаловаться на колющие или режущие ощущения. Одним больным кажется, что болит грудь, другим спина, бок, лопатка или даже ребро. Если воспалительный процесс левосторонний, то боль возникает с левой стороны, и наоборот, если локализация справа.
Помимо болевых ощущений, при острой пневмонии наблюдаются следующие симптомы:
- температура тела 39–40 °C;
- одышка;
- повышенная утомляемость;
- сильный, изнуряющий кашель.
Кроме того, признаком воспаления легких является появление ржавой мокроты либо же гнойной. Больной может долго кашлять, притом, что кашель мокрый и должен приносить облегчение. Но этого не происходит.

Нетипичное проявление пневмонии
Воспаление легких может протекать скрыто, без выраженных симптомов. Атипичную ангину, как правило, вызывают микоплазмы, легионеллы, хламидии, пневмоцисты – дрожжеподобные грибы. Для нее характерно постепенное развитие. В начальный период наблюдается сухой кашель, температура тела 37,1-37,5 градусов (не всегда). В клинической картине преобладают второстепенные симптомы:
- головная боль;
- чувство недомогания и слабости;
- першение в горле.
Могут наблюдаться различного рода миалгии – боли в мышцах. Например, пациент жалуется, что у него сильно болит поясница, живот, плечо. В этом случае характер болей давящий, ноющий, иногда описывается как мышечный спазм. Среди других внелегочных симптомов часто при атипичной пневмонии болит горло. Пациенту больно принимать пищу, глотать воду и слюну.
Примечание. По статистике, мышечные боли при пневмонии чаще наблюдаются у представительниц слабого пола. Женщина может жаловаться, что у нее болит грудина и плечо, иногда боль распространяется на область живота и поясницы. У мужчин по большей части наблюдаются классические симптомы.
Симптомы у детей
По статистике, до возраста 3 лет дети болеют пневмонией чаще в 2-3 раза (1,5-2 случая на 100 человек). У грудничков воспаление может развиваться вследствие попадания в дыхательные пути рвотных масс, инородных предметов, или из-за пороков развития. Маленький ребенок, в силу возраста, не может пожаловаться, что ему больно кашлять или тяжело дышать.

Важно обратить внимание на следующие симптомы:
- отставание одной половины грудины при дыхании;
- посинение носогубного треугольника, кончиков пальцев;
- вялость, длительный сон;
- повышенная температура тела;
- раздражительность, беспричинный плач;
- частое, поверхностное дыхание.
Диагностика
Для постановки диагноза пневмония первично проводится сбор жалоб и осмотр пациента. Болезненность определяется со стороны спины прощупыванием (пальпацией). Пациенту необходимо глубоко вдохнуть и медленно выдохнуть воздух. Одновременно проводится аускультация – прослушивание легких фонендоскопом. Для пневмонии характерно легкое потрескивание при дыхании, хруст, шумы, напоминающие трение.
Для подтверждения диагноза требуется сделать рентген легких. При пневмонии на снимке будут видны затемнения – очаги воспаления. Однако в силу того, что снимок рентгеновский, место их локализации отображается светлыми пятнами. Если очаг небольшой, тип пневмонии определяют как очаговый, при поражении нескольких сегментов легкого – сегментарный, целой доли – долевой. Пневмония может быть одно- и двусторонней, разной этиологии: бактериальной, вирусной, грибковой. Для составления правильного лечения и уточнения диагноза доктор может направить на дополнительные анализы: лабораторный анализ мокроты, общий и биохимический анализ крови, исследование газового состава крови, биопсия легкого.
Чем боль при пневмонии отличается от других болезней?
При воспалении легких боли нередко похожи на ощущения, возникающие при острой форме радикулита, миозита и инфаркта миокарда. Причина тому – вовлеченность в воспалительный процесс плевральных оболочек. На них расположено большое количество нервных сплетений и сосудов. Поэтому боль нередко ощущается не только в пораженном легком, но и в близлежащих участках. Чтобы отличить пневмонию от других заболеваний, нужно обратить внимание на нарушения дыхания и кашель.
Внимание! Если начала болеть грудная клетка, спина или бок, заниматься самодиагностикой и самолечением не следует. Боли в легких достаточно легко спутать с болями в позвоночнике и сердце. Правильное решение – как можно скорее обратиться к терапевту.
Лечение болей при пневмонии
При воспалении легких проводится комплексное лечение. В первую очередь назначаются антибиотики: Цефазолин, Ампициллин, Оксациллин или аналоги. Они составляют основу терапии и помогают уничтожить возбудителя – бактерию. Около 90% пневмоний имеют бактериальную этиологию и вызваны пневмококком. Ранее, до изобретения антибактериальных препаратов смертность от воспаления легких достигала 80%.

Помимо антибиотиков, пациенту назначаются лекарства, способствующие разжижению и выведению мокроты из дыхательных путей. Они облегчают кашель, делают его продуктивным и менее болезненным. В списке назначений врача чаще всего можно увидеть препараты Бромгексин, Амбробене, Либексин. Но могут применяться и другие.
Для снижения температуры и облегчения общего состояния используются Парацетамол и Ибупрофен. Препараты оказывают жаропонижающее, противовоспалительное и легкое обезболивающее действие. В случае когда болевой синдром сильный, пациенту могут быть выписаны анальгетики (Анальгин) и спазмолитики (Дротаверина гидрохлорид, Но-Шпа).
Внимание! При пневмонии больному показан постельный режим. Однако это не значит, что нужно постоянно лежать, не двигаясь. Чтобы не допустить спаек в легких и осложнений, нужно постоянно переворачиваться. Кроме того, полезно 4–5 раз в день делать дыхательные упражнения. Нужно занять положение лежа на спине, одна рука находится на груди, другая – на животе. Медленно сделайте вдох, чувствуя, как воздух проходит через бронхи, и надувает живот. Плавно выдохните. Повторите 10 раз.
Продолжительность болезни и прогноз
Невозможно точно сказать, через сколько дней наступит выздоровление. Время болезни зависит от возраста пациента, состояния здоровья в целом, формы пневмонии, степени вовлеченности легочной ткани в воспалительный процесс. В среднем, взрослый выздоравливает на 7-14 день. Если пневмония протекает с осложнениями, применялась вентиляция легких, лечение занимает приблизительно 1 месяц. При этом пациент получает терапию в реанимационном отделении инфекционной больницы. После завершения курса антибиотиков назначаются препараты, поддерживающие иммунитет, витамины, пробиотики для восстановления кишечной микрофлоры.
Внимание! В 95% прогноз при воспалении легких благоприятный. Болезнь успешно излечивается. На легком может остаться рубец, возникающий в процессе заживления очага инфекции. Небольшие рубцы не оказывают влияние на жизнедеятельность человека.
Боль в области грудной клетки, особенно на фоне кашля, высокой температуры и слабости, вполне вероятно может быть признаком воспаления легких. Но также она характерна для многих других заболеваний: остеохондроза, туберкулеза, межреберной невралгии, межпозвоночной грыжи, ишемической болезни сердца и многих других. Без осмотра врача, рентгена легких, диагностировать пневмонию невозможно. Однозначно, у здорового человека не должно ничего болеть. Боль сигнализирует, что в организме не все в порядке. Нужно обратиться к терапевту, и выяснить, что ее вызвало. Важно правильно и своевременно лечить любую болезнь, тогда исход будет благоприятный!
Источник