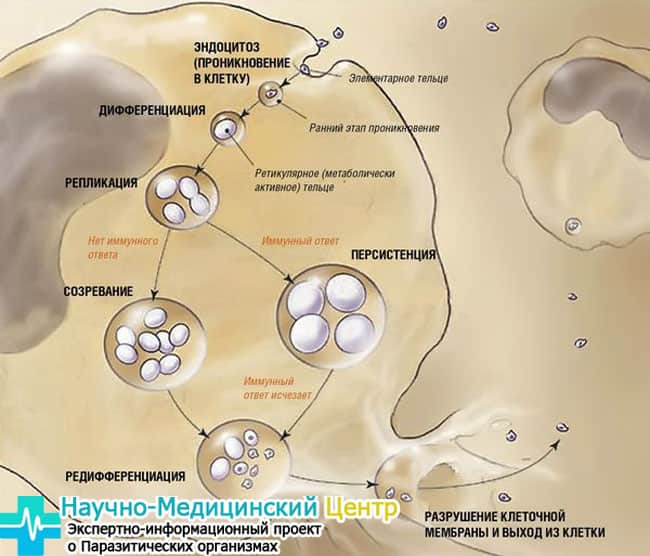
Трудности диагностики пневмонии у детей

Пневмония у детей — острый инфекционно-воспалительный процесс различной этиологии. Механизмы развития заболевания связаны с преимущественным поражением респираторных отделов легких.
Респираторными отделами легких являются анатомические структуры, расположенные за терминальными бронхами, — респираторные, альвеолярные ходы и альвеолы. Заболеваемость пневмонией у детей на первом году жизни составляет 15-20 на 1 000 детей, от 1 года до 3 лет — 5-6 на 1000 детей.Предрасполагающими факторами у детей могут быть следующие заболевания: перинатальная патология аспирации, гипотрофия, врожденный порок сердца с недостаточностью кровообращения, иммунодефицитные состояния.
У более старших детей предрасполагающими факторами являются очаги хронической инфекции, пассивное и активное курение, переохлаждение организма.
По этиологии острые пневмонии подразделяют на:
- бактериальные;
- вирусные;
- микоплазменные;
- риккетсиозные;
- грибковые;
- аллергические;
- пневмонии, возникающие при инвазиях гельминтами;
- пневмонии, возникающие при воздействии физических и химических факторов.
Различают семь форм бактериальной пневмонии:
- пневмококковая;
- фридлендеровская;
- синегнойная;
- гемофильная;
- стрептококковая;
- стафилококковая;
- группа пневмоний, вызванных протеем и кишечной палочкой.
Из вирусных пневмоний чаще всего встречаются:
- гриппозная пневмония;
- аденовирусная пневмония;
- парагриппозная пневмония;
- респираторно-синтициальная пневмония.
В соответствии с причинами и механизмами возникновения различают первичные и вторичные пневмонии. Последние возникают на фоне обострений хронических заболеваний бронхо-легочной системы и других соматических заболеваний ребенка.
Для возникновения пневмонии у ребенка, кроме бактериальных или вирусных агентов, необходим определенный комплекс факторов:
- попадание слизи в легкие из верхних дыхательных путей — аэрогенный путь;
- попадание микроорганизма в бронхи;
- разрушение защитных механизмов дыхательных путей;
- гематогенный, лимфогенный пути распространения инфекции.
При возникновении пневмонии у детей нарушаются вентиляция легких и газообмен, снижается питание миокарда желудочков. По протяженности поражения пневмонии могут быть сегментарными, долевыми, тотальными, одно- и двусторонними. В механизме развития пневмонии большую роль играет гипоксия с гиперкапнией, развивающиеся в результате нарушения как внешнего, легочного, так и тканевого дыхания.
Клинические симптомы пневмонии зависят от вида пневмонии, величины и распространенности процесса. При очаговой пневмонии (бронхопневмонии) процесс идет остро или подостро и развивается на 5-7-й день острого респираторного заболевания в виде его второй волны.
Характерными являются следующие симптомы:
- повышение температуры;
- слабость;
- головная боль;
- боль в груди или под лопатками;
- кашель;
- усиление интоксикации.
Над зоной поражения отмечается укорочение перкуторного звука, при аускультации — бронхофония, ослабленное дыхание, иногда крепитация. Рентгенологически определяется усиление легочного рисунка между очагами воспаления и корнями легкого. В анализе крови определяется нейтрофильный лейкоцитоз со сдвигом влево, повышение СОЭ.
Сегментарная пневмония
В случае гематогенного пути распространения поражаются один или несколько сегментов легкого. Обычно чаще поражаются правые сегменты. Сегментарная пневмония начинается остро с повышения температуры, обычно выражены симптомы интоксикации, появляются боли в области грудной клетки, иногда — в животе, кашель — редкий. Появляются симптомы дыхательной недостаточности, объективные данные выражены слабо. Вторичная сегментарная пневмония развивается на фоне протекающей респираторной инфекции, при этом симптомы интоксикации выражены слабо. Сегментарная пневмония рентгенологически проявляется в отдельных очагах, которые сливаются, а затем захватывают целый сегмент.
Крупозная пневмония
Воспалительный процесс захватывает долю легкого или его часть и плевру. Встречается редко. Часто вызывается пневмококком. Начало острое. Заболевание начинается с головокружения, ухудшения самочувствия, резкой головной боли. Отмечается температура до 40-41 °С, часто больные жалуются на озноб. Кашель в первые три дня редкий, сухой, затем — с выделением ржавой мокроты. Быстро появляются цианоз, одышка. Часто у детей появляется абдоминальный синдром, проявляющийся болями в области пупка, метеоризмом, рвотой. Различают четыре стадии в течении крупозной пневмонии.
При первой стадии — стадии прилива, — определяется укорочение перкуторного звука с тимпаническим оттенком, ослабленное дыхание, периодически прослушивается крепитация. Во второй стадии развивается гиперемия лица, часто — на стороне поражения, тяжелое состояние. На стороне поражения определяются укорочение перкуторного звука, бронхиальное дыхание, бронхофония. Хрипы не прослушиваются. Третья стадия развивается на 4-7-й день — усиливается кашель, температура падает, часто критически. Перкуторный звук принимает тимпанический оттенок, появляется крепитация.
В четвертой стадии — стадии разрешения, — снижается температура, появляется частый кашель, появляются обильные разнокалиберные хрипы. На рентгенограммах также определяется стадийность процесса: в первой стадии — усиление сосудистого рисунка, ограничение подвижности диафрагмы; во второй стадии появляются плотные тени, соответствующие долям с вовлечением корня и плевры; в третьей и четвертой стадиях инфильтрация исчезает постепенно.
При крупозной пневмонии отмечается резкий нейтрофильный лейкоцитоз со сдвигом влево, ускорение СОЭ. Атипично протекает крупозная пневмония у детей раннего возраста. Обычно нечетко выражены основные симптомы заболевания. Под влиянием антибактериальной терапии укорачиваются стадии воспалительного процесса. В случае нерациональной терапии возникает затяжное течение заболевания.
Интерстициальная пневмония
Интерстициальная пневмония возникает при вирусной, микоплазменной, пневмоцистной, грибковой и стафилококковой инфекциях. Чаще эта пневмония регистрируется у недоношенных и новорожденных детей, а также на фоне дистрофии, иммунодефицитных состояний у детей. Заболевание может сопровождаться выраженной интоксикацией, возможно падение артериального давления, кроме этого, часто отмечаются изменения со стороны центральной нервной системы, а также желудочно-кишечного тракта. Отмечается изнурительный кашель со скудной пенистой мокротой. При интерстициальной пневмонии отмечается вздутие грудной клетки. Перкуторно — тимпанит. Прослушиваются единичные крепитирующие и сухие хрипы на фоне ослабленного дыхания. Рентгенологически выявляются эмфизема, перебронхиальная инфильтрация, ячеистость интерстициально-сосудистого рисунка. Со стороны крови выявляется лейкоцитоз, повышение СОЭ.
Диагностика пневмонии
Диагностика проводится на основании клинико-рентгенологических данных.
Клиническими симптомами являются:
- температурная реакция;
- признаки дыхательной недостаточности: одышка, цианоз, участие в дыхании вспомогательной мускулатуры;
- стойкие аускультативные и перкуторные отклонения со стороны легких;
- рентгенологически — очаговые, сегментарные, лобарные инфильтративные тени;
- со стороны крови: лейкоцитоз, нейтрофилез, повышение СОЭ;
- эффект от проводимой этиологической терапии.
Течение пневмоний у детей зависит от этиологии, возраста и наличия различных сопутствующих заболеваний. Особенно тяжело протекают пневмонии, вызванные госпитальными штаммами золотистого стафилококка или грамотрицательными бактериями. Течение пневмоний в этих случаях характеризуется ранним абсцедированием, быстрым прорывом воспалительного очага в плевру и возникновением пиопневмоторакса с бурным течением заболевания.
В периоде новорожденности пневмония имеет серьезный прогноз. Различают приобретенные и внутриутробные пневмонии новорожденных. Внутриутробные пневмонии возникают в результате инфицирования плода во время беременности или аспирации инфицированными околоплодными водами, при этом аспирация может быть как внутриутробной, так и интранатальной. У новорожденных пневмонии часто сопровождаются ателектазами, а также деструкцией легочной ткани.
Важную роль в развитии пневмонии могут играть предрасположенность к аллергическому воздействию внешних факторов и возникновение катарального воспаления слизистых оболочек. При данных пневмониях характерным является присоединение астматического синдрома. Течение пневмонии в этих случаях принимает рецидивирующий характер. У детей, страдающих рахитом, пневмония развивается чаще и имеет затяжное течение. У детей с гипотрофией возникает чаще в связи со значительным снижением иммунитета, отмечается слабая выраженность симптомов пневмонии.
Лечение пневмонии у детей
В случае среднетяжелых и тяжелых форм дети подлежат стационарному лечению. Дети первого года жизни — при любых формах.
Лечение пневмоний проводится комплексно и состоит в:
- применении этиотропных средств;
- оксигенотерапии при развитии дыхательной недостаточности;
- назначении средств, улучшающих бронхиальную проводимость;
- применении средств и методов, обеспечивающих транспорт кислорода крови;
- назначении препаратов, улучшающих процессы тканевого дыхания;
- использовании средств, улучшающих обменные процессы в организме.
Питание ребенка должно соответствовать возрасту и потребностям детского организма. Однако в период интоксикации пища должна быть механически и химически щадящей. В связи с кашлем из рациона исключаются продукты, содержащие частицы, которые могут аспирироваться. Назначается дополнительно жидкость в виде питья. Для этого используются отвары шиповника, черной смородины, соки.
Сразу после поступления в стационар производятся забор мокроты, смывы для бактериологического обследования, затем назначается этиотропное лечение, которое проводят под контролем клинической эффективности, в последующем — с учетом полученных результатов чувствительности мокроты к антибиотикам. В случае внебольничной пневмонии назначаются макролиды нового поколения. В случае внутрибольничных пневмоний назначают цефалоспорины второго, третьего поколений и антибиотики группы резерва.
При пневмониях у детей, возникших в результате внутриутробной инфекции, назначают новое поколение макролидов — спиромицин, рокситромицин, азитромицин. В случае пневмонии у детей с иммунодефицитами назначаются цефалоспорины третьего, четвертого поколений. При смешанной инфекции, взаимодействии возбудителя гриппа и стафилококка наряду с введением антибиотиков широкого спектра действия вводится противогриппозный у-глобулин по 3-6 мл.
Антибиотики применяют комплексно по следующей схеме:
- цефалоспорины;
- цефалоспорины плюс аминогликозиды.
Назначаются муколитическая терапия, бронхолитические средства, физиотерапия, иммунокоррегирующее лечение. При скоплении секрета в дыхательных путях необходимо удалять содержимое носоглотки, гортани, крупных бронхов. При выраженных симптомах дыхательной недостаточности применяется оксигенотерапия.
При признаках сердечной недостаточности назначают сердечные гликозиды — строфантин, а также сульфокамфокаин. Применяются и средства иммунотерапии. При лечении пневмонии проводят симптоматическую и посиндромную терапии. В периоде выздоровления большое значение имеют дыхательная гимнастика, физиотерапевтические методы лечения. Для улучшения дренажной функции бронхов применяются средства, способствующие повышению секреции мокроты или ее разжижению.
Отхаркивающие средства:
- Натрия бензоат
- Аммония хлорид
- Калия йодид
- Бромгексин
- Терпингидрат
- Термопсис
- N-ацетилцистин
- Мукалтин
- Пертусин
- Корень алтея
- Лакричный корень
- Эликсир грудной
- Плод аниса
- Листья мать-и-мачехи
Применяются средства, уменьшающие спазм бронхов. К ним относится эуфиллин.
Прогноз
Прогноз при своевременном применении антибактериальной терапии благоприятный. Выписанные из стационара в период клинического выздоровления берутся на диспансерный учет. После выписки из стационара 2-4 недели ребенок не должен посещать детские учреждения. Дети до шести месяцев первый месяц осматриваются раз в неделю, затем — два раза в месяц; с шести до двенадцати месяцев — раз в десять дней в течение первого месяца, затем — раз в месяц. После одного года до трех лет — раз в первый месяц, затем — раз в три месяца.
Дети осматриваются отоларингологом и пульмонологом после трехлетнего возраста — через месяц после выписки из стационара, затем — раз в квартал. Оптимальной является реабилитация в отделениях больниц или в санаториях. Режим назначается с максимальным использованием свежего воздуха. Назначаются ежедневно дыхательная гимнастика, ЛФК с постепенным повышением физических нагрузок. Питание должно быть рациональным для соответствующего возраста. Медикаментозная реабилитация осуществляется по индивидуальным показаниям. Стимулирующая терапия проводится повторными 2-3-недельными курсами: нуклеинат натрия, метилурацил, дибазол, женьшень, алоэ, настой элеутерококка, витамины B этих целях используется и фитотерапия. Она применяется для санации бронхов и успокаивающего влияния на центральную нервную систему: корень алтея, лист мяты перечной, трава шалфея, корень девясила, мать-и-мачеха, липовый цвет, сосновые почки, чабрец и др. У детей, склонных к аллергическим реакциям, применяется с большой осторожностью. Широко используется физиотерапия. Применяются горчичники, щелочные и фитоингаляции, компрессы, озокеритовые аппликации на грудную клетку. Широко применяется массаж грудной клетки. После пневмонии рекомендуется санаторное лечение в местных санаториях, а также на курортах Гагра, Нальчик, Геленджик, Новый Афон, Южного берега Крыма.
Противопоказаниями к санаторному лечению являются:
- активность воспалительного процесса в бронхо-легочной системе;
- признаки астматического состояния;
- наличие «легочного сердца».
К первичной профилактике относятся здоровый образ жизни родителей, исключающий воздействие вредностей на плод во время беременности, рациональное вскармливание детей, закаливающие процедуры.
Вторичная профилактика включает:
- профилактику и лечение ОРВИ;
- раннюю госпитализацию больных пневмонией детей с отягощенным преморбидным фоном;
- своевременное лечение гипотрофии, рахита, иммунодефицитных состояний;
- санацию хронических очагов инфекции.
Источник…
Источник
Диагностика пневмонии у детей осложняется тем, что не получается опросить маленьких пациентов. Чтобы узнать о наличии воспаления приходится наблюдать за ребёнком и подмечать признаки болезни. Если получилось определить начальную стадию развития недомогания, то можно исключить дальнейшие негативные состояния путём профилактического лечения.

Возникающие трудности
Ребенок переносит начало пневмонии без жалоб. Он может испытывать снижение аппетита, чувствовать слабость в теле. Заболевание может протекать вообще бессимптомно при вирусном возбудителе. Воспаление легких проходит с образованием мелких очагов, преимущественно поражаются ткани при малой подвижности человека, когда наблюдаются отеки и застойность грудного отдела. Неподвижность ребенка редкое явление, поэтому риски повышаются при снижении самочувствия вследствие другой болезни: ОРВИ, ангина, проблемы с бронхами.
Часто пневмонию упускают из вида, занимаясь лечением сопутствующих заболеваний. На фоне простуды или другой инфекции различить симптомы воспаления легких сможет лишь опытный специалист. Ребенок может скрывать симптомы, а невнимательные родители не замечают начальные патологические стадии. Обращаются в клинику уже в момент острых состояний, когда ткани легкого поражены бактериальной средой и возникает риск приобрести хроническую форму пневмонии.
Для своевременного выявления болезни используется дифференциальная диагностика пневмонии. Однако окончательный диагноз ставится только после исследования крови и получения снимка грудины — рентгена. На нем врач выявляет затемнения на стадии острых симптомов, на ранних сроках воспаления заметны лишь незначительные инфильтраты. Последнее состояние не дает уверенности в поставленной оценке здоровья. Может потребоваться провести дополнительное обследование методом МРТ, УЗИ. Часто на анализ берут мокроту из гортани для выявления истинного возбудителя воспалительного процесса.

Но диагноз пневмония может быть поставлен и без снимка грудины по явным симптомам заболевания. Однако при таком результате назначенная терапия, возможно, будет ошибочной. Но аналогичные состояния возникают лишь в частных случаях. Чаще воспаление легких появляется как следствие бронхита или бронхиолита. Легкие поражаются преимущественно от спускающейся инфекции.
Запущенные формы пневмонии не проходят бесследно, хотя болезнь и лечится успешно. У ребенка осложнения могут наступать довольно быстро, но также накладывается негативный отпечаток на будущее здоровье во взрослой жизни. При развитом воспалении требуется соблюдать постельный режим. В противном случае страдает сердце, пищеварительный тракт, другие внутренние органы.
Возбудители болезни дыхательной системы
Воспаление легких может возникать из-за следующих возбудителей:
- Бактериальная среда приводит к тяжелым состояниям у детей.
- Грибковая инфекция имеет внешние проявления и быстро диагностируется.
- Вирусы часто начинают действовать бессимптомно.
Наиболее частые виновники воспаления легких это стафилококковая и пневмококковая инфекция. Передача бактерий происходит через воздушно-капельную среду и человек становится опасным для окружающих. В момент болезни рекомендуется соблюдать меры предосторожности. Ведь инфекция особенно опасна для людей со сниженным иммунитетом.
У детей часто пневмония появляется в момент первого заражения многими инфекциями. Хламидийная форма воспаления приводит к печальным результатам, если запустить болезнь и не лечиться. Снижение функции слизистых желудка, гортани и кишечника способствует проникновению в организм бактерий и других инфекций:
- Стафилококков.
- Пневмококков.
- Энтеробактерий.
- Кишечной палочки и стрептококков.
- Псевдомонассе.
Воспаление в легких всегда проходит с размножением бактериальной среды. Остальные источники заболевания только провоцируют развитие тяжелых состояний. Сезонное осложнение грипп выступает частой причиной снижения иммунитета. Даже если ребенок уже переболел какой-то инфекцией, повторное заражение сможет привести к пневмонии.
Аденовирусы и парагрипп выступают провокаторами образования осложнений в легких. При снижении иммунитета ткани дыхательной системы поражает клебсиелла и условно-патогенная микрофлора, появляющаяся в результате искусственной вентиляции легких. Снижение защитной функции организма дает возможность бактериям развиваться и формировать колонии на здоровых участках легких.

Это порождает появление темных размытых пятен на снимке грудины. Рентген также может показать наличие инфильтратов. Однако такие состояния могут появляться из-за развития туберкулёза, при опухолях любой природы: паразитарной, следствие онкологических заболеваний. Симптомы аналогичны при активном действии сильного аллергена, когда появляется кашель, насморк и отхождение мокроты.
Как оценивается состояние больного?
Для уверенной диагностики требуется проведение сравнительного анализа совокупностей симптомов. Пневмонию можно спутать с большим списком заболеваний, если не учитывать все негативные проявления. Так кашель может появляться не только при воспалении легких, он формируется за счет химических веществ в воздухе или от обычной пыли. Важно оценивать общее состояние организма, предшествующие провокаторы и делать выводы при ярко выраженных симптомах.

Хрипы в легких свидетельствуют о наличии жидкой среды в органе, но делать выводы о пневмонии рано. Типичное состояние больного проходит с высокой температурой, кашлем, воспалением слизистых носоглотки. Это сопровождается снижением работоспособности дыхательной системы, ребенок начинает дышать прерывисто и часто. Может происходить втяжение частей грудины, что определяется при пальпации.
Развитие пневмонии:
- Начальные стадии болезни у ребенка никак четко не проявляются. Снижается работоспособность, активность. Малыш старается больше спать, меньше есть и пить. В этот момент следует обращать внимание на первоначальные признаки пневмонии: кашель, частоту дыхания, воспаленное горло.
- Вирусная пневмония развивается длительно вообще бессимптомно. Этот период может длиться более 4 дней. Ребенок не будет ощущать снижения самочувствия. Но по истечении 5 дней начинают проявляться острые состояния: кашель, хрипы, температура.
- Врачи оценивают состояние дыхания прослушиванием звуков в легких во время движения грудной клетки. Критичными являются состояния, когда слышны хрипы, свисты, бульканья.
- Аналогичные состояния появляются в первые годы жизни малыша. При этом не требуется особого лечения, недомогание проходит без осложнений. Температура при этом не очень высокая ниже 38 градусов.
- Оценивается состояние здоровья ребенка на предмет обнаружения симптомов типичного ОРЗ. Рекомендована сдача анализа мокроты на определение типа возбудителя болезни.
Если симптомы неявные и тяжело установить именно пневмонию, то проводят сравнительный анализ болезни с похожими на воспаление легких состояниями: с бронхитом, бронхиолитом, аллергией.
Сравнительная оценка состояния больного
При пневмонии возникает ряд симптомов присущих только этой болезни. Но для дифференциальной диагностики потребуется ознакомиться со всеми проявлениями схожих недомоганий. У ребенка процесс развития воспаления легких стремителен и часто требуется провести анализ ухудшения самочувствия самостоятельно для принятия правильного решения: ждать ли завтрашнего дня или вызвать немедленно скорую помощь?
При пневмонии ребенок может испытывать боли, дискомфорт от движения грудной клетки, поэтому он начинает дышать поверхностно и часто. Для определения у него проблем потребуется попросить его вдохнуть поглубже, если малыш уже достаточно большой для общения. Он сразу выдохнет при наличии воспаления тканей дыхательной системы.
Если же ребенок ещё мал, то продолжают анализировать его поведение и состояние тела: замеряют температуру, наблюдают за желанием покушать и дальнейшим пищеварением. Оценивается состояние кожных покровов, есть ли повышенное потоотделение. Дыхание при явном поражении легких подсчитывается, оно равно 60 повторяющимся циклам вдоха-выдоха за 1 минуту. Но эти цифры наблюдают в возрасте малыша около 0—3 месяцев.
В возрасте более 3 месяцев, но менее года, частота дыхания немного ниже — не более 50. У более старших детей при пневмонии наблюдают около 40 циклов. Если врач не обнаружил укорочения перкуторного звука, то делать вывод об исключении пневмонии рано. Аналогично при отсутствии хрипов и бульканий следует продолжить диагностику для исключения диагноза пневмония.
Начальная пневмония проходит часто без хрипов, но когда он уже присутствует, предполагается наличие другого заболевания бронхита. Кашель присутствует при аллергии, бронхите и пневмонии. В последнем случае он чаще сухой, мокрота начинается позже. Однако атипичные формы болезни проходят без отходящей жидкости. Дифференциальная диагностика строится в соответствии с алгоритмом, установленным организацией ВОЗ.

Согласно методике сравнения удается в большинстве случаев поставить верный диагноз пневмония с высокой вероятностью без наличия снимка. Однако рекомендуется все же иметь на руках рентген лёгких. Если по каким-либо причинам затруднительно провести диагностику на аппарате, то допускается назначать антибактериальную терапию по результатам дифференциальной оценки здоровья.
Алгоритм сравнения симптомов
Разработанный метод дифференциации признаков пневмонии позволяет выявить пневмонию в острой фазе. Дальнейшее прогрессирование недомогания все же потребует дополнительных мер. При диагностике здоровья ребенка всегда присутствует недостаток полной информации о предшествующих событиях. Врачу потребуется устанавливать вид болезни, только исходя из имеющегося состояния малыша согласно нижеописанному алгоритму.
Следуя установленной методике избегают излишнего использования рентгеновских лучей. Для малыша они не несут пользы, имеется вред от каждой процедуры. А необдуманное лечение антибиотиками способствует обострению других заболеваний. Для подтверждения факта воспалительного процесса рекомендуется иметь на руках результаты общего анализа крови. В момент острых состояний в крови всегда завышено количество лейкоцитов, но и при обычной простуде наблюдается аналогичная ситуация.
Особого внимания заслуживают пневмонии от возбудителей: гемофильной палочки, микоплазмы, пневмококка. При таких формах пневмонии может наблюдаться обратная ситуация: заниженный уровень лейкоцитов в крови. Учитывают также состояние времени оседания эритроцитов и результаты мокроты из гортани.

Алгоритм диагностики:
- Определение симптомов и опрос родителей.
- Установление вида пневмонии внутрибольничная или внебольничная. От этого разделения принцип назначения лечебной терапии будет отличаться в корне. Если после стационара в течение 3 суток у ребенка обнаружена пневмония, его сразу госпитализируют для изоляции от окружающих. Риск образования тяжелых состояний слишком велик. Малыш должен находиться под постоянным наблюдением длительное время. Второй же вид относится к обычному заболеванию в домашних условиях.
- Сдача анализов и оценка результатов.
- При необходимости дополнительное обследование в клинике.
Запущенные пневмонии диагностируются сложнее из-за размытости симптомов и появления новых очагов воспаления. Так устраняется сначала наиболее критичное состояние, затем переходят к лечению бактериальной инфекции. Снижают сильную интоксикацию организма и высокую температуру тела, а затем переходят к антибиотикотерапии.
При тяжелых осложнениях лечение проходит длительно более месяца. Обычные формы воспаления убирают за неделю две. Для исключения рецидивов потребуются профилактические меры, затягивающиеся на срок до полугода.
Оценка полученных результатов обследования
Клиническая картина после диагностики уже позволяет назначить лечение, которое устанавливается согласно статистике заболеваний ориентированной на возраст пациентов. Показатели анализа мокроты могут содержать несколько возбудителей, не являющихся причиной пневмонии. Ведь микоплазмы, хламидии, стрептококки или пневмококки могут всегда присутствовать у здорового ребенка и не вызывать развития острых симптомов.
Тип активного возбудителя устанавливается согласно количественному показателю иммуноглобулина IgM, IgG. Этот метод нужен для исключения вирусной природы пневмонии: микоплазмы, пневмококков, хламидийной инфекции. Завышенные титры говорят о необходимости лечения.

Респираторные вирусы остро проходят у новорожденных детей. Они могут приводить к развитию бактериальной среды, разрушающей части тканей в легком. Для ребенка такие состояния являются опасными, которые могут привести к инвалидности. Поэтому, когда существуют подозрения на пневмонию, но результаты кажутся всё же сомнительными, то всё равно назначают антибиотикотерапию. Промедление часто приводит к развитию абсцессов легкого, общей интоксикации организма, вовлечению в воспалительный процесс внутренних органов. Может быть задет мозг и сердце.
По частоте проявлений у новорожденных формируются стрептококковые пневмонии в первые месяцы жизни. У ребенка наблюдается кашель, нарастание температуры. Фиксируют тахипноэ, а также незначительные хрипы во время дыхания. Результаты крови показывают завышенные значения лейкоцитов и эозинофилов. Рентген сравнительно похож на снимки при туберкулезе: наличие множества мелких инфильтратов или крупных затемнений, наблюдается при сильных поражениях тканей легких.
Среди причин заражения младенцев выделяют инфицирование в родовых путях и осложнения конъюнктивита в первые дни жизни ребенка. Стафилококки реже поражают новорожденных в домашних условиях, большинство заражений происходит в больницах.
Учет некоторых особенностей
При диагностике пневмонии учитывают внешние признаки воспаления, сужающие поиск проблем со здоровьем малыша. С кашлем выделяется мокрота или он является сухим в зависимости от возбудителя болезни.
Приведем возможные осложнения по типу мокроты:
- Выделяемая мокрота может быть с гноем и слизистого состава. Наблюдают повышенную вязкость при бактериальном источнике болезни.
- Сухой кашель появляется при вирусном поражении легких, мокрота может совсем отсутствовать или иметь малое количество. Такое состояние образуется при микоплазменой инфекции.
- При образовании абсцесса появляется характерный запах гнойного происхождения.
- Осложнение бронхоэктаз сопровождается обильными выделениями во время кашля. Могут присутствовать кровяные включения. Среда гнойная, цвет желтоватый.
- Если выделяемая мокрота близка к ржавому цвету, то делают выводы о долевом поражении легких.
- При пенистых включениях в мокроте с розовым оттенком предполагается наличие отека легких.
- Тяжелое состояние бронхоальвеолярный рак сопровождается слюнообразными выделениями.
Вирусные пневмонии вызывают сильную боль в легких у малыша, от этого он плачет, наблюдают его бессонные ночи. Жгучие состояния в грудине не дают нормально дышать, начинается головная боль. Часто на коже у ребенка обнаруживают сыпь. Дополнительно оценивают уровень мочевины в крови, для вирусной инфекции характерно её повышение.
Методы борьбы с заболеванием легких
Основой лечения любой пневмонии является стабилизация состояния и наращивание иммунитета. Для быстрейшего выздоровления важно наладить питание. Существует мнение о пользе частых кормлений грудью во время болезни. Однако матери и ребенку следует соблюдать лечебную диету. Для маленьких детей, уже закончивших принимать грудное молоко, рекомендовано избегать сладости и мучные продукты.
Больному необходим постельный режим после постановки диагноза пневмония, этому следуют даже при отсутствии тяжелых состояний. Пострадать может сердце, бактериальная инфекция поражает мозг при сильном распространении. Только при улучшении самочувствия можно разрешить малышу изредка вставать и нагружать организм.
В любых случаях воспаления легких полезным будет проведение кислородотерапии. Наблюдается нехватка свежего воздуха при сбившемся дыхании. Простой аналогичной помощью будет элементарное проветривание. Посещение детских учреждений откладывают на длительный срок для исключения рецидива или повторного заражения от одногруппников.
Аллергия в момент обострения повлияет на иммунитет. Поэтому стараются давать малышу продукты с низкой вероятностью развития негативной реакции организма на них. В момент цветения трав в комнату не ставят свежие цветы и другие принесенные растения. Чтобы снизить интоксикацию тела и температуру стараются наладить обильное теплое питьё.

Для исключения распространения бактериальной среды из дыхательной системы следует своевременно удалять слизь, мокроту. Если ребенок новорожденный следят за положением головы и шеи, чтобы он не подавился собственной слюной. При сухом кашле стараются обеспечить отделение мокроты препаратами и натуральными средствами. К таким относят:
- Бронхолитин.
- Мукалтин.
- Корень алтея в составе микстуры.
- Сиропы.
- Ацетилцистеин.
Можно проводить вибрационный массаж грудины для облегчения кашлевого процесса. Широко применяется оксигенотерапия, включающая увлажнение воздуха и наполнение его кислородом. В крайних случаях потребуется искусственная вентиляция легких.
Медикаментозная помощь

Ингаляции горячим паром допускается проводить только при устойчивом снижении температуры тела. В остальных случаях рекомендованы методы лечения аэрозольными распылителями. Для этого могут использоваться медицинские аппараты с ультразвуковым методом увлажнения воздуха.
Для устранения осложнений из-за пневмонии выбирают средства, соответствующие выявленной патологии:
- Проявления токсикоза убирают гемодезом или альбумином.
- Предотвращают ДВС-синдром при помощи гепарина.
- Проводится иммуноте