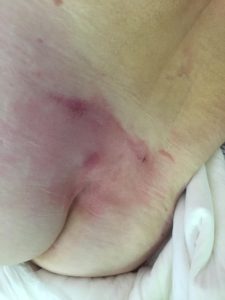
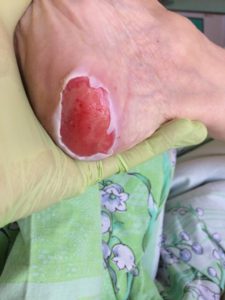
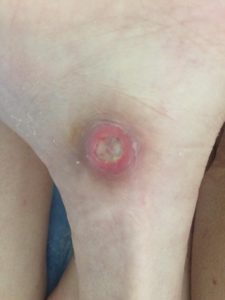
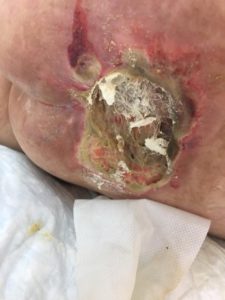
У ребенка на коже пролежни


В настоящее время несмотря на высокий уровень качества медицинской помощи, проблема возникновения пролежней у тяжелых больных остается одной из самых главных. Они развиваются как осложнения серьезных заболеваний, временно или постоянно приковывающих человека к постели, и поражают не только пожилых людей, но и детей. При серьезных недугах можно столкнуться с подобным осложнением даже у новорожденных.
Причины появления пролежней у детей
Кожа новорожденных еще очень нежная и не огрубевшая. Такой эпителий в несколько раз сильнее подвержен образованию пролежней, чем, например, кожа взрослого человека. Еще не сформировавшийся иммунитет не в состоянии справиться с инфекцией, которая может проникнуть через мельчайшие повреждения кожи и вызывать заражение ран и дальше распространиться по организму. Редкое изменение положения тела, а также использование непроглаженного белья, на котором много складок и неровностей, вызывают сдавливание некоторых участков тела, что способствует формированию опасной для жизни и здоровья патологии. Такие ситуации наиболее частые в случае, когда ребенок относится к группе с ограниченными возможностями здоровья (ОВЗ). Если опираться на существующую классификацию детей с ОВЗ, то наличие пролежней наиболее часто встречаются у детей с 3 и 4 степеней тяжести.
Другой причиной, по которой образуются пролежни у детей до года, является недостаточная гигиена. При любых заболеваниях повышение температуры вызывает загрязнение кожных покровов, что является благоприятной средой для размножения микроорганизмов. Несвоевременная обработка паховых, ягодичных, подмышечниых складок способствует росту микроорганизмов и дальнейшему распространению инфекции.
Одним словом, отсутствие должной гигиены, статичное положение, слабый иммунитет в совокупности с основным заболеванием – основные причины, при которых появляются пролежни у новорожденных.
Как и где образуются пролежни у ребенка
Подобное осложнение формируется за счет недостатка питания тканей кислородом и их сдавливания. Даже такой малый вес, как у новорожденного, способен вызвать нарушение кровообращения в тех областях, которые подвергаются наибольшему давлению. Из-за этого происходит уменьшение поступления крови в ткани, что вызывает голодание клеток, которые со временем начинают атрофировать.
Постепенно процесс отмирания тканей увеличивается, затрагивая прилежащие области. Недостаточный уход вкупе с неокрепшим иммунитетом создают идеальную среду, при которой пролежни у детей инфицируются и осложняют протекание общего заболевания. Для того чтобы понять, какое место наиболее уязвимо, после каждой смены положения тела следует наблюдать за теми участками, которые бледнеют, так как это первый сигнал о начавшемся процессе некроза кожных покровов.
Также как и у взрослых, пролежни у детей чаще всего начинают формироваться на пятках, крестце, лопатках, голове. Это самые уязвимые зоны, которые сдавливаются весом малыша в положении лежа. В остальных местах, таких как паховые и подмышечные складки, образуются опрелости или потница.
Частота образования пролежней в зависимости от локализации:
голова | лопатки | локти | крестец | колени | пятки |
60% | 8% | 4% | 50% | 12% | 46% |
Возможные осложнения
Пролежни у ребенка могут быть инфицированы, что часто ведет за собой распространение процесса на весь организм, вызывая токсический шок и сепсис, угрожающие жизни пациента. Некротический процесс, который начинается с третьей стадии, способен расплавлять ткани не только в местах повреждения, но и распространяться дальше, затрагивая соседние неповрежденные области, а также кости и хрящи, суставы и органы. Избавление от некроза возможно только хирургическим иссечением отмерших тканей, что значительно увеличивает раневую поверхность.
Образование пролежней на голове у новорожденного особо опасно, так как еще не окрепший костный скелет и близкое расположение раны к головному мозгу способно вызвать инфицирование тканей мозга, менингит, а также сформировать очаги патологической активности (вызывающей эпилепсию) или угнетение какой-либо части мозга. Такие осложнения способны навсегда изменить дальнейшую жизнь человека, поскольку нередко приводят к умственной отсталости.
Лечение и профилактика
В зависимости от стадии патологического процесса, мероприятия по лечению пролежней проводятся амбулаторно или в стационаре. Лечить пролежни у детей до года необходимо только в условиях медицинского учреждения под наблюдением специалистов, так как существует большой риск угрозы жизни малышу.
Детям старшего возраста можно находиться в домашних условиях при условиях стабильности патологического процесса.
Важно! Если у больного ребенка, находящегося в домашних условиях, обнаружатся симптомы отмирания тканей, следует незамедлительно обратиться к врачу, который осмотрит малыша и даст все необходимые рекомендации по профилактике и лечению пролежней у детей.
На первых двух стадиях пролежни могут зажить без применения специальных лекарственных препаратов, если соблюдаются гигиенические нормы и проводятся профилактические процедуры (массаж, растирание, увлажнение, антисептическая обработка).
Для лечения недуга 3 и 4 стадий необходима специально подобранная терапия, основанная на применении наружных и предназначенных для приема внутрь препаратов. Такая методика позволит остановить инфицирование и обеспечит рост новых тканей. Методы терапии подбираются индивидуально с учетом возраста, веса, основного заболевания маленького пациента, а также реакции организма на выбранные лекарства.
Важно! Лечение пролежней у детей до года необходимо проводить со строгим соблюдением дозировки препаратов. Ведь концентрация действующего вещества большинства антибактериальных средств не предназначена для применения у младенцев.
Пролежни у детей должны обрабатываться ежедневно, с применением средств для лечения, назначенных врачом. Не менее важно регулярно менять повязки: по мере загрязнения, но не реже одного раза в день. Перевязочный материал должен быть стерилен, а сама процедура смены повязок обязательно проводится с применением правил асептики и антисептики.
Процедура предотвращения образования пролежней заключается в следующих мероприятиях:
- тщательной гигиене кожных покровов;
- увеличении частоты смены положения тела (не реже, чем один раз в 1,5 часа);
- частом массировании зон риска (затылок, лопатки, крестец, пятки, колени).
Чтобы пролежни у новорожденного ребёнка не появились, после каждого обтирания влажной ветошью или специальными салфетками следует тщательно высушивать кожу младенца, а после этого обрабатывать ее камфорным спиртом или другими ухаживающими кремами, лосьонами и маслами. Самое главное – не допускать начала патологического процесса, так как любое дополнительное осложнение только увеличивает период болезни и снижает и без того слабый иммунитет малыша.
Такие нехитрые манипуляции позволят избежать нежелательных осложнений и ухудшения состояния ребенка. Профилактика не требует большого количества сил со стороны персонала медицинского учреждения и родителей, а является более эффективной, чем у взрослых. Из-за повышенной угрозы для жизни меры по предотвращению пролежней являются главным дополнением к лечению любых заболеваний у новорожденных.
Видео
159
Источник
Пролежни это трофические нарушения в коже, то есть нарушения, которые возникли в результате давления на определённый участок кожи в течение длительного времени или же при каких-либо хронических заболеваниях. Эти нарушения привели к проблемам с питанием клеток и тканей (повреждение нервов в различных областях тела в результате врождённых или приобретённых заболеваний, недостаточность питания, приведшая к значительному похуданию вплоть до крайнего истощения — кахексии, когда кожа практически натянута на кости).
 Содержание
Содержание
- Как возникают пролежни?
- Пролежни от неправильного ухода
- Пролежни от трофических нарушений
- Осложнения пролежней
- Особенности ухода за пролежнями
- О противопролежневых матрасах
- Меры профилактики появления пролежней: практические моменты
Из выше сказанного можно отметить, что пролежни у лежачих больных детей появляются по двум причинам:
- от неправильного ухода;
- от нарушения питания тканей.
Как возникают пролежни?
При появлении сдавления определённого участка кожи происходит сдавление и сосудов, по которым проходит кровь, питающая клетки и ткани. При замедлении кровотока и его остановке в тканях накапливаются отработанные токсические вещества. Кислорода становится мало, и клетки начинают погибать. Вместе с этим формируется патологический очаг, представляющий собой сначала гиперемированное пятно. Затем пятно начинает менять цвет и в течение короткого срока превращается в язву с открытой раневой сочащейся поверхностью.
В основном пролежни появляются на местах большего давления:
- пояснично-крестцовый отдел позвоночника;
- большие вертелы бедренных костей;
- лопаточная область спины;
- затылочная область.
У детей с низким весом пролежни часто образовываются в области коленных суставов, лодыжек, локтей. Если ребёнок страдает гидроцефалией и не может самостоятельно ни передвигаться, ни поворачиваться, у него могут образовываться пролежни в области теменных бугров.
Пролежни у больных от неправильного ухода
Образовываться пролежни начинают после неподвижного лежания ребёнка на одном месте. Если ребёнка не переворачивать достаточно часто в течение суток, пролежней не избежать.
Дети, которые находятся на постоянном постельном режиме и неспособны самостоятельно двигаться, как никто другой, нуждаются в тщательном и адекватном уходе со стороны взрослого человека. Если уход низкого качества, ребёнок будет болеть не только кожными заболеваниями, но и заболеваниями органов дыхания. К примеру, у тяжёлых «лежачих» детей встречаются застойные пневмонии, обусловленные гиподинамией.
Правильный и эффективный уход «лежачих» детей должен включать следующие мероприятия:
- смена постельного и нательного белья в необходимые сроки (постельное бельё меняют обычно не реже одного раза в неделю, а нательное по мере загрязнения);
- своевременная смена подгузников после отправления физиологических потребностей;
- смена положения ребёнка в постели не реже 1 раза в 40 мин — 1 час;
- правильное кормление ребёнка;
- прогулки на свежем воздухе;
- массаж и лечебная физкультура;
- педагогическая коррекция.
Эти мероприятия должны проводиться с «лежачим» ребёнком всегда.
Пролежни от трофических нарушений
Не всегда мы получаем эффект при наличии трофических изменений в различных областях тела ребёнка от хорошего ухода. Пролежни у лежачих больных детей появляются вне зависимости от ухода. Нельзя говорить, что уход не даёт никаких результатов. Это не так. При хорошем уходе пролежни чистые и не становятся хуже, они остаются на одном уровне. С течением болезни, конечно, очаги трофических изменений кожи усугубляются и утяжеляются.
Осложнения пролежней
На фоне развившихся пролежней могут возникнуть следующие патологические состояния:
- инфицирование пролежня;
- поражение костной ткани с формированием остеомиелита;
- сепсис;
- при наличии хронического очага инфекции возможны поражения сердца, мозга, почек и других органов и систем.
Особенности ухода за пролежнями
 Поскольку пролежни у лежачих больных детей возникают в местах наибольшего давления, возникает вопрос, каким образом сделать так, чтобы снизить давление на данную область. Если питание тканей уже нарушено и рана открылась, пользуются приспособлениями в виде надувных кругов, валиков, которые подкладываются под поражённую область. Рана будет находиться в подвешенном состоянии, и она будет заживать намного быстрее.
Поскольку пролежни у лежачих больных детей возникают в местах наибольшего давления, возникает вопрос, каким образом сделать так, чтобы снизить давление на данную область. Если питание тканей уже нарушено и рана открылась, пользуются приспособлениями в виде надувных кругов, валиков, которые подкладываются под поражённую область. Рана будет находиться в подвешенном состоянии, и она будет заживать намного быстрее.
Практики говорят, что самым эффективным средством заживления пролежня считается подсушивание его на открытом воздухе и обработка бриллиантовой зеленью.
При присоединении бактериальной инфекции и нагноении помимо раствора бриллиантовой зелени пользуются присыпками с антибактериальными средствами, противомикробными мазями, содержащими не только антибиотики, но и ионы металлов, других химических соединений, которые обладают бактерицидными свойствами.
После очищения раны вновь приступают к открытому выхаживанию пролежня и анилиновым красителям («зелёнка»).
Очень сложно ухаживать за пролежнями трофического характера в том случае, когда дети могут самостоятельно двигаться и передвигаться. Дети, сами не ведая того, усугубляют состояние пролежня, натирая его, расчёсывая и расцарапывая. Эта проблема становится первоочередной. Подход нужно устанавливать индивидуальный. При наличии трофического пролежня в пояснично-крестцовой области в ситуации, когда он постоянно трётся или об одежду, или о подгузник, или о спинку стула, кровати кроме фиксации ватно-марлевого валика на область раны придумать из подручных средств что–либо иное практически невозможно.
О противопролежневых матрасах
На самом деле матрасы вещь достаточно неплохая, однако не стоит забывать об уходе за этими матрасами, чтобы они длительное время могли выполнять свои функции. К примеру, существует несколько видов:
- матрасы с наполнителем (может быть искусственный наполнитель и из натурального сырья. Искусственный наполнитель обладает свойствами сбиваться и принимать форму тела «лежачего» ребёнка. В связи с этим матрас каждый день необходимо взбивать. Это достаточно трудоёмкий процесс. Самым распространённым натуральным сырьём является гречишная шелуха.);
- матрасы с компрессором. Матрас представляет собой изделие из полимерного материала, которое разбито на ячейки. В ячейки нагнетается воздух при помощи компрессора и, таким образом, ребёнок лежит будто в подвешенном состоянии. Давление на опорные точки значительно уменьшено. Однако стоит сказать об уровне шума. Компрессор шумит и достаточно сложно выдерживать этот шум всё время. Из-за этого его постоянно отключаем, а затем вновь включаем, когда воздух из матраса уходит.
Выше описанные приспособления требовательны к уходу за ними и цены на них высоки, но реальны. Малообеспеченным семьям сложно позволить себе подобные матрасы.
Меры профилактики появления пролежней у больных детей: практические моменты
Мы не будем много говорить о ненужных вещах, которые не используются в практике, а сразу расскажем о самых основных и популярных:
- двигайте ребёнка в постели. Движение — это жизнь. Это утверждение распространяется не только на здоровых людей и детей (дети немножко другие люди), но и на детей с особенностями развития, потому что они ничем не отличаются от детей обычных. В постели ребёнок не должен лежать в одном положении длительное время;
- обеспечивайте ребёнку правильное питание. Если пациент, который находится на постоянном постельном режиме, будет правильно питаться, можно надеяться на то, что вес его приблизится к норме и не возникнут пролежни трофического характера;
- держите «лежачего» ребёнка в чистоте, а это означает своевременную смену белья и уборку после отправления физиологических потребностей. Это невероятно важно;
- обеспечивайте ребёнку прогулки на свежем воздухе;
- поддерживайте его иммунитет с помощью курсов витаминотерапии и иной иммуномодулирующей терапии, если это в данный момент необходимо. Если вы не обладаете медицинскими знаниями, обязательно по поводу назначения терапии обращайтесь к специалисту.
Помните о том, что даже самый неконтактный ребёнок с особенностями психофизического развития понимает многое, просто у него неразвиты сигнальные системы (речь, жесты), которые помогли бы ему сделать так, чтобы взрослые узнали о его потребностях.
Источник
Содержание
Опрелости и пролежни: в чем разница
Как распознать, на какой стадии повреждения кожи
Причины появления
Профилактика пролежней и опрелостей
Подгузники, крема и другие средства
Лечение пролежней на разных стадиях
Пролежни нетипичной локализации
Опрелости: как лечить в зависимости от степени
Опрелости и пролежни
У тяжелобольных людей, особенно лежачих, со временем изменяется состояние кожного покрова, уменьшается уровень выработки коллагена и жиров, что приводит к повышению чувствительности, истончению и сухости. При этом кожа легко травмируется и долго заживает, а отсутствие должного ухода и воздушных ванн провоцирует появление раздражения и присоединение инфекций. Чаще всего в этих условиях у пациента и появляются опрелости и пролежни. Качественный уход за пациентами снижает вероятность развития кожных осложнений на 70%.
Опрелости отличаются от пролежней основными симптомами проявлений, механизмом развития и преимущественной локализацией:
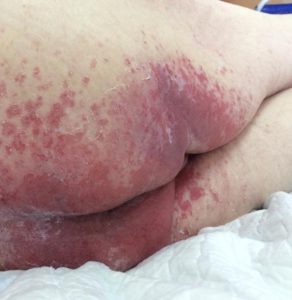
- пролежни: изменение цвета кожи с чёткими границами, припухлость, мокнущие раны с быстрым поражением подлежащих тканей (при отсутствии своевременных мер по уходу и лечению); образуются в результате постоянного сдавливания мягких тканей и чаще всего локализуются на пятках, коленях, локтях, копчике, ягодицах и т.д. (локализация зависит от преимущественного положения пациента);
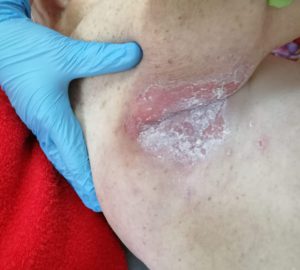
- опрелости: зудящее раздражение, жжение, болезненные ощущения, изменение цвета кожных покровов с размытыми границами, неприятный запах; чаще всего образуются в местах постоянного трения кожи, повышенной влажности и отсутствия воздухообмена: на шее, в подмышечных впадинах, под грудью (у женщин), в складках живота, в паховых складках, между пальцами.
Как распознать, на какой стадии повреждение кожи
Опрелости — воспалительный процесс, образующийся в результате постоянного контакта кожного покрова с сальным секретом, отсутствия гигиены, повышенной влажности и трения кожного покрова. В случае инфицирования и отсутствия ухода опрелости становятся хроническим заболеванием.
Опрелости в ягодичной области. Фото: ЦПП |
Опрелости в подмышечной впадине. Фото: ЦПП |
Выделяют 3 степени развития опрелостей:
1 степень — начальная: покраснение и зуд без видимых повреждений кожного покрова.
2 степень — поражения средней тяжести: кожные покровы повреждены (язвы), что сопровождается зудом и жжением.
3 степень — тяжелые поражения: глубокие незаживающие трещины, неприятный запах и увеличение площади поражения в сочетании с жжением и болевыми ощущениями.
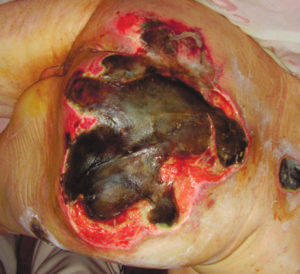
Пролежни — это участки ишемии и некроза тканей, возникающие в результате сдавливания, сдвига или смещения их между скелетом человека и поверхностью постели.
Выделяют 4 стадии развития пролежней:
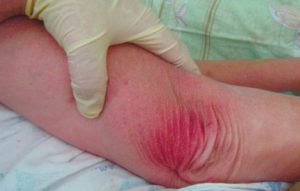
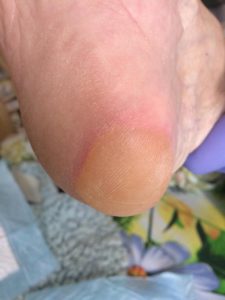
1 стадия — бледнеющее покраснение: бледный участок кожи или устойчивая гиперемия, не проходящая после прекращения давления; кожные покровы не повреждены; давление пальцем в центре зоны покраснения вызывает побледнение кожи, — это явление доказывает, что микрокровообращение не нарушено.
Пролежень 1 стадии на спине. Фото: ЦПП |
Пролежень 1 стадии. Фото: Центр ЕЦДО |
2 стадия — небледнеющее покраснение: цвет кожи — синюшно-красный, с чёткими краями; поверхностное нарушение целостности кожных покровов (потёртости, пузыри или плоский кратер) с распространением на подкожную клетчатку; обычно сопровождается болью.
Пролежень 2 стадии. Фото: ЦПП |
Пролежень 2 стадии. Фото: ЦПП |
3 стадия — повреждение кожи до мышечного слоя или с проникновением в мышцы: края раны хорошо отграничены, окружены отеком и покраснением; дно раны может быть заполнено жёлтым некрозом или красной грануляцией; могут быть жидкие выделения и болевые ощущения.
Пролежень 2 стадии. Фото: ЦПП |
Пролежень 3 стадии. Фото: ЦПП |
4 стадия — повреждение всех мягких тканей, видны сухожилия и кости: образуется много ям, которые могут соединяться; дно раны часто заполняется чёрным некрозом и черно-коричневыми массами распадающихся тканей.
Пролежень 4 стадии. Фото: ЦПП |
Пролежень последней стадии, некроз тканей. Фото: Центр ЕЦДО |
Причины появления
Опрелости и пролежни — первый признак того, что нужно внимательнее следить за больным, что уход за ним недостаточный.
Основные причины появления опрелостей:
Внутренние:
- избыточная масса тела;
- повышенное потоотделение, недержание мочи;
- нарушение кровообращения;
- аллергические реакции;
- изменение уровня сахара в крови, нарушение обменных процессов в организме.
Внешние:
- недостаточный уход;
Видео: Перемещение больного в постелиКак правильно подтянуть человека в постели и переместить его с одного края кровати на другой
- неблагоприятные условия окружающей среды: жаркая погода, плохо вентилируемая комната, где находится пациент;
- неудобная и тесная одежда, неправильно подобранное постельное и одноразовое белье.
Среди основных причин и факторов риска развития пролежней есть как обратимые (состояния и условия, которые поддаются коррекции), так и необратимые.
Уход за тяжелобольным человеком – это не просто сидетьЧто такое патронажный уход за тяжелобольным человеком, какие перемены происходят в доме и почему важно сохранять навыки
Обратимые:
- Внутренние: истощение/ожирение, ограничение подвижности, анемия, обезвоживание, сердечная недостаточность, гипотензия, недержание мочи и кала, боль.
- Внешние: плохой уход, неправильно подобранные средства и методы ухода, нарушение правил расположения больного в кровати или на кресле, несоблюдение техники перемещения, недостаток белка и аскорбиновой кислоты в питании (снижение или отсутствие аппетита), приём лекарственных препаратов (цитостатики, НПВС, гормоны), изменение микроклимата кожи (перегрев, переохлаждение, избыточное увлажнение, сухость).
Необратимые:
- Внутренние: старческий возраст, терминальное состояние, неврологические нарушения (чувствительные, двигательные), изменение сознания (спутанность или выключение сознания).
- Внешние: предшествующее обширное хирургическое вмешательство продолжительностью более 2 часов, травмы.
Профилактика пролежней и опрелостей
Профилактика пролежней осуществляется в соответствии с ГОСТ 56819 — 2015 (утвержден и введён в действие Приказом Федерального агентства по техническому регулированию и метрологии 30.11.2015, номер 2089-ст, дата последних изменений 01.11.2017) по следующим направлениям:
Уход за теломКак правильно мыть человека в кровати, как оборудовать ванную комнату и за чем следить во время гигиенических процедур
- своевременная оценка риска развития пролежней (факторы риска образования пролежней см. выше) проводится с помощью специальных шкал: шкала Нортона (в гериатрических отделениях), шкала Ватерлоу (применима ко всем категориям больных), шкала Брейден (обоснована для прогнозирования возникновения пролежней у пациентов в отделениях неврологии, хирургии, учреждениях сестринского ухода), шкала Меддлей (в отделениях неврологии). Единственное условие: в одном отделении и медицинском учреждении должна использоваться одна и та же шкала для исключения неправильной интерпретации результатов;
- своевременное проведение необходимых мероприятий: изменение положения пациентов в постели каждые 2 часа, уход за кожей и поддержание её чистой и увлажненной (но не мокрой), избежание загрязнения мочой и калом, обращение внимания на состояние кожи в местах, наиболее подверженных возникновению пролежней, поддержание постели в должном состоянии (следить за отсутствием складок на простыне, не допускать присутствия крошек в постели, своевременно менять постельное и нательное белье);
- адекватная техника выполнения медицинских услуг, в том числе по уходу, особенно — соблюдение правил перемещения.
Профилактика опрелостей проводится в соответствии с теми же принципами. При этом особое внимание уделяется:
- очищению кожи и поддержанию её в сухом состоянии, особенно в местах, подверженных трению и опрелости;
- правильному подбору белья (оно не должно быть тесным), своевременной замене одноразового;
- использованию защитных средств;
- рациону питания, из которого должны быть исключены продукты, вызывающие аллергию и провоцирующие потоотделение;
- поддержанию оптимальных микроклиматических условий в комнате, где находится пациент.
Для систематизации действий медицинского персонала целесообразно иметь в истории болезни карту ухода, где отмечаются основные мероприятия.
Подгузники, крема и другие средства
Для качественного ухода желательно иметь следующие приспособления и средства:
- Удобная кровать (функциональная, с регулировкой по высоте): с механическим или электроприводом, с количеством секций и функций от 2 до 5;
- Противопролежневый матрас: ячеистого (для профилактики и лечения пролежней I и II стадий) или баллонного (для профилактики и лечения пролежней всех стадий) типа; матрасы работают по принципу нагнетания и сдувания воздуха в камерах, вследствие чего точки давления на тело постоянно меняются. Возможно также использование и ортопедических матрасов, преимущественно в домашних условиях;
- Приспособления для правильной техники перемещения и мобилизации пациентов (скользящие простыни и рукава, веревочная лестница и т. д.).
Специальные средства для гигиены кожи:
- очищение: моющие крема, лосьоны, гели для купания с нейтральным показателем pH; влажные салфетки (специально предназначенные для ухода за тяжелобольными пациентами), рукавицы пенообразующие, пена для очищения кожи без воды и мыла;
Интимная гигиенаКак создать комфортные условия, подобрать средства по уходу и помочь тяжелобольному избежать стеснения
- улучшение микроциркуляции в тканях: кремы и гели с камфорой и гуараной (увеличивают приток крови к коже, улучшают питание тканей);
- защита кожи на участках, подверженных трению и повышенной влажности: крема с цинком и аргинином (наносятся тонким слоем на чистую, сухую кожу до полного впитывания); подгузники (важен правильный подбор размера — он должен соответствовать размеру пациента, необходимо также учитывать степень наполняемости и время замены) и впитывающие пелёнки;
- увлажнение кожи с помощью специальных лосьонов, эмульсий, кремов для предотвращения сухости кожи.
Кроме этого, нужно уделить внимание качественному питанию — с повышенным содержанием белка: подойдут жидкие и сухие питательные смеси (в качестве самостоятельного питания или дополнения к основным приёмам пищи — с учётом пожеланий пациента).
Если у вас нет возможности приобрести эти приспособления и средства, то в домашних условиях для качественного ухода можно:
- вместо функциональной кровати использовать любую удобную кровать, желательно не узкую и низкую тахту, так как на узкой кровати пациенту будет неудобно лежать, а на низкой за тяжелобольным человеком трудно ухаживать;
- заменить противопролежневый матрас любым ортопедическим матрасом, толщина которого зависит от веса пациента, в дополнение использовать различные подушки под ноги;
- скользящие простыни и рукава можно легко сшить самим из скользящих тканей (например, из тонкой плащевой ткани);
- заменить веревочную лестницу простой веревкой, которую нужно привязать к ножкам кровати.
Самое главное – не забывайте менять положение пациента каждые 2 часа, не допускайте наличие складок и ухаживайте за кожей тяжелобольного.
Лечение пролежней на разных стадиях
Цель лечения пролежней — восстановление нормальных кожных покровов в области пролежня.
На 1 стадии важна профилактика прогрессирования процесса с использованием противопролежневых систем. Особое внимание нужно уделить уходу за пациентом, использовать защитные плёночные дышащие повязки (по типу “второй кожи”). Возможен лёгкий массаж здоровой ткани вокруг зоны покраснения — поглаживание по часовой стрелке, допустимо с активирующими средствами (это средства, улучшающие микроциркуляцию крови в тканях, что ведет к улучшению обменных процессов в тканях, а следовательно, и к улучшению их состояния и повышению устойчивости к воздействию негативных факторов; к таким средствам относятся специальные крема и гели с камфорой или гуараной, но ни в коем случае не камфорный спирт и ему подобные средства).
На 2 стадии проводится профилактика инфицирования раны: ее промывают стерильным физиологическим раствором комнатной температуры, накладывают прозрачные полупроницаемые плёнки, гидроколлоидные и пенистые повязки. Также важно предупреждение распространения процесса — для этого пациенту обеспечивается качественный уход, и используются противопролежневые системы.
На 3 стадии нужно очищать рану от экссудата и некротических масс (иссечение некротических тканей проводят хирургическим путем или растворяют некроз с помощью специальных гелевых повязок, промывают раны физ. раствором, при вторичной инфекции и наличии гнойных выделений — антибактериальными средствами (метронидазолом). Нужно обеспечить абсорбцию отделяемого и защитить от высыхания и инфицирования (используются атравматичные бактерицидные и абсорбирующие повязки: на основе пчелиного воска с бактерицидными свойствами, гидрогелевые, на основе альгината кальция — что может служить и кровеостанавливающим средством). После необходима стимуляция процесса заживления (для чистых ран) и в дальнейшем — качественный уход и использование противопролежневых систем.
На 4 стадии применимы мероприятия 3-й стадии в сочетании (при необходимости) с профилактикой и остановкой кровотечения (для чего применяются атравматичные повязки, местно — раствор этамзилата и аминокапроновой кислоты, альгинат кальция).
Существует большое количество современных повязок, все они делятся на два типа:
- Система последовательного воздействия на рану получила название TIME (от англ. time – время), так как экономит время и материальные средства. Она основана на применении повязок для лечения во влажной среде. Гидроактивные повязки воздействуют на раневую ткань на молекулярном уровне, предотвращая развитие хронического воспаления в ране, связанного с высокой протеазной активностью тканей и низкой активностью факторов роста, что характерно для пролежней 3 и 4 стадии. Использование повязок, длительно создающих и поддерживающих сбалансированную влажную раневую среду, способствует ускорению образования грануляционной ткани;
- Повязки на основе САПа (суперабсорбирующиго полимера) очищают хроническую рану в 2,5 раза быстрее по сравнению с увлажняющим (гидроактивным) гелем. Внутри повязки может содержаться антисептик, инактивирующий всю патогенную флору. При этом сухая рана увлажняется, при наличии же избытка жидкого отделяемого оно поглощается одной и той же гидрофильной губчатой повязкой, защищенной гидроактивным гелевым контактным слоем. Баланс жидкости отлажен настолько, что такие повязки могут применяться как на этапе грануляции, так и эпителизации, до её завершения.
Пролежни нетипичной локализации
Особо стоит остановиться на лечении пролежней нетипичной локализации (например, в межъягодичных складках, в ушных раковинах). Это сложные места для лечения (наложения повязок), хотя и не редко встречающиеся, они требуют более внимательного отношения. В этом, как и в любом другом случае, легче и дешевле предупредить появление пролежня, чем лечить.
Лечение пролежней этой локализации, как и профилактика, начинается с качественного ухода: кожа должна быть сухой, чистой, защищённой, что препятствует увеличению пролежня.
Лечение очень трудоемко и происходит не так быстро, как лечение пролежней другой локализации при наличии современных повязок.
Сухость кожи (исключается агрессивное воздействие мочи и кала) достигается частой сменой подгузника (практически после каждого мочеиспускания или дефекации) — для этого хотя бы 1 раз в час необходимо проверять состояние подгузника; если возможно — чаще располагать пациента в положении на боку (исключается ещё и фактор давления), при этом желательно, чтобы эта зона была свободна от подгузника (“проветривание” раны). В этот мо?