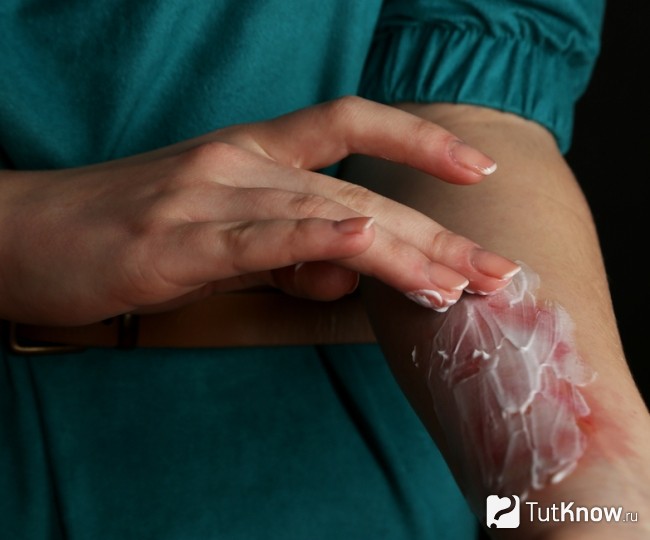
У ребенка ожог от пластика
До 20% всех бытовых травм у детей составляют ожоги, причем в младшем возрасте они случаются значительно чаще, чем в старшем. Это находит свое объяснение: маленьким детям свойственны большая подвижность, чрезмерная любознательность, отсутствие чувства страха и самоконтроля за своими поступками, при этом координация движений у них еще недостаточно развита. Наиболее частой причиной ожогов оказываются горячие жидкости, реже — нагревательные приборы и грелки.
Главными виновниками ожогов у маленьких детей все же следует признать родителей, чаще всего эта травма происходит по их недосмотру, невнимательности, забывчивости. Приведем несколько примеров из практики. В одном случае папа, пожалев плачущего сына, взял его на руки и сел за стол ужинать. Ребенок случайно задел рукой стакан с горячим чаем и опрокинул его на себя. В другом — мать, забыв перед купанием измерить температуру в ванне, посадила малыша в кипяток. В третьем случае мать во время стирки, сняв с плиты бак с кипяченым бельем, оставила его открытым на полу. Девочка играла рядом и решила, подражая взрослым, «помочь маме», а в результате получила тяжелейший ожог обеих рук. И таких примеров можно привести множество.
Ожоги сопровождаются сильной болью в очаге поражения. Небольшие поверхностные ожоги могут лечиться в амбулаторных условиях. Обширные поверхностные ожоги сопровождаются явно выраженными сердечно-сосудистыми, дыхательными, почечными и другими нарушениями, поэтому в таких случаях пострадавшего надо немедленно доставить в больницу, где имеется хирургическое отделение.
Если у взрослых горячие жидкости оставляют, как правило, лишь поверхностные ожоги, то у маленьких детей они вызывают глубокие ожоги, поскольку кожа у них тонкая и лишена защитных свойств, которые появляются с возрастом. Если поражено свыше 5% поверхности тела, у маленьких детей развивается ожоговая болезнь, которая не только является очень тяжелым страданием, но и сопровождается нарушением функций почти всех органов и систем организма, а это нередко ведет к смертельному исходу. Чем меньше возраст ребенка и больше площадь ожога, тем тяжелее прогноз. Даже если ребенок выживает после столь тяжелых ожогов, то могут остаться те или иные осложнения: грубее рубцы и рубцовые контрактуры суставов (тугоподвижность вплоть до их полного обездвижения), не исключена и ампутация пальцев и конечностей. Другими словами, дети после перенесенных ожогов могут стать инвалидами.
Глубокие ожоги требуют специального лечения в стационаре.
Они заживают только после оперативного лечения, которое заключается в раннем иссечении погибших тканей и закрытии ожоговых ран лоскутами здоровой кожи, взятыми у самих больных, так как приживаются только лоскуты собственной кожи. Подчас требуется несколько операций, а каждая их них и многократные перевязки приносят детям дополнительные страдания.
Ребенка, получившего ожог, следует лечить обязательно под контролем врача, а не прибегать к самолечению, однако ему необходимо немедленно оказать первую медицинскую помощь в следующей последовательности:
1.Тотчас же прекратить дальнейшее воздействие на покровные ткани термического агента, для чего при ожогах кипятком или какими-либо нагретыми растворами следует быстро снять или облить холодной водой (комнатной температуры) пропитанную горячей жидкостью одежду.
При ожогах пламенем надо прежде всего погасить на пострадавшем огонь, что лучше всего сделать с помощью той же холодной воды (обливание или погружение), затем быстро и осторожно снять с пораженной области одежду. Погасить пламя можно и обернув его плотной тканью {которая прекращает доступ кислорода).
Немедленное охлаждение ожоговой поверхности сокращает длительность перегревания тканей и препятствует действию теплового фактора на ткани, лежащие глубже. Охлаждение, уменьшая отек, частично снимает боль.
2. Дать ребенку любое имеющееся дома обезболивающее средство (анальгин, парацетамол, эффералган, фенацетин, панадол, тайленол, аспирин) в возрастной дозе.
3. Если дома имеются лекарственные средства первой
помощи при ожогах (аэрозоли «Олазоль», «Пантенол» и т.п.),
то ожоговые поверхности орошают ими (в их составе имеется обезболивающее — анестезин}. Надо помнить, что нельзя
обрабатывать ожоговые раны какими-либо народными средствами.
4. Закрыть ожоговую поверхность стерильной повязкой
(можно завернуть часть тела или всего ребенка в чистую,
проглаженную горячим утюгом пеленку или простыню).
5. Если ребенок получил маленький ожог, то нужно обратиться за помощью в травмпункт или к хирургу поликлиники.
Если же ожог обширный, необходимо сразу вызвать скорую медицинскую помощь.
Как же предохранить детей от столь тяжелой травмы? Родителям следует всегда помнить о возможности ожогов у детей. Надо быть предельно внимательными в быту, и если в доме есть маленький ребенок, нельзя оставлять его без присмотра, купать, не измерив предварительно температуру воды, пользоваться грелкой, не проверив степень ее нагрева, оставлять посуду с кипятком, нагревательные приборы в местах, доступных для детей.
В. С. Окатьев, кандидат медицинских наук
Московский детский ожоговый центр на базе ДГКБ №9 им. Г. Н. Сперанского,
Медицинский центр «Филатовец»
Источник
До 30% несчастных случаев у детей связаны с ожогами. Они переносятся значительно тяжелее, чем во взрослом возрасте, что связано с особенностями детского организма. В тканях содержится много воды, а ее интенсивная потеря приводит к быстрому и выраженному обезвоживанию. Поэтому ожоги у детей часто становятся причиной госпитализации.
Что вызывает ожоги у детей
Самой опасной зоной в квартире является кухня. По статистике, чаще всего дети получают ожоги именно там. Мальчики из-за своей высокой активности чаще получают травмы, чем девочки.
Ожоги у детей переносятся тяжелее
У ребенка повреждение может быть вызвано различными факторами:
- термическими – ожог кипятком, горячим маслом, открытым пламенем, горячей поверхностью приборов;
- химическими – сильнодействующие чистящие средства и растворы на основе щелочей и кислот;
- электрическими – поражение током от розеток, проводов и неисправных приборов;
- солнечный ожог.
Чаще всего регистрируются термические травмы. Виноватыми в произошедшем нужно считать родителей, которые не соблюдали меры предосторожности. Опасность для детей представляют чашки с горячим чаем или молоком, которое оставили на краю стола, ручки сковородок и ковшиков, которые повернуты в сторону прохода, а не стенки за плитой.
Чтобы уберечь малыша от ожога на кухне, маме не следует готовить с ним на руках, пить горячий чай или кофе. Опасность представляют скатерти, которые ребенок может стянуть со стола вместе с тарелками и чашками.
Солнечный ожог представляет опасность из-за возможного сочетания с тепловым ударом. Для детей младше 2 лет существует опасность развития тяжелого состояния.
В химических ожогах также виноваты родители, которые оставили опасные вещества в зоне доступа. Кроме поражении кожных покровов, могут возникать ожоги полости рта и пищевода при попытке ребенка выпить бытовую химию. Тяжело переносятся и лечатся поражения слизистой оболочки глаз. Поражение электрическим током возникает при несоблюдении техники безопасности.
Ожоги рук, тела и лица нельзя мазать жиром и маслом
Как проявляются ожоги в зависимости от степени
Тяжесть клинических проявлений зависит от глубины и объема поражения тканей, а также локализации ожога и возраста ребенка. Чем он младше, тем хуже переносит травму. Поэтому все новорожденные дети подлежат обязательной госпитализации, вне зависимости от степени ожога.
Тактика при термическом поражении подбирается с учетом симптомов ожога. В клинической практике выделяют 4 степени:
- 1 ст. — на месте контакта с кожей возникает покраснение, жгучая боль, может появиться отек;
- 2 ст. – после ожога образуется пузырь, заполненный жидким желтоватым содержимым;
- 3 ст. – поражаются глубокие слои кожи, края раны обугливаются, образуется сухой черный струп;
- 4 ст. – субфасциальный ожог, повреждаются глубокие слои тканей: мышцы, сухожилия, кости, нервы, переносится крайне тяжело и может привести к гибели ребенка.
Поверхностными считается 1, 2 и 3 степень ожогов, если сохранен базальный слой кожи. Остальные типы относятся к глубоким поражениям.
Особенности течения ожогов в детском возрасте в том, что у них маленькая площадь тела, поэтому при поверхностном поражении всего 15-20% кожи развивается ожоговая болезнь. Она характеризуется проявлениями шока в первую фазу, когда у ребенка снижается артериальное давление, нарушается терморегуляция, он перестает мочиться.
Опасность для ребенка представляют продукты распада поврежденных тканей. Они приводят к развитию токсемии, поражению миокарда, печени, почек.
Смерть на этом этапе может наступить от острой почечной недостаточности.
Осложнением ожоговой болезни становится септицемия. В этой стадии в ранах начинается нагноение, микроорганизмы проникают в кровь и возникают отделенные очаги инфекции в виде стоматита, отита, пневмонии. Глубокие ожоги 3-4 ст. заживают с формированием грубых рубцов.
Когда нельзя заниматься самолечением
Прогноз при ожоге зависит от скорости оказания первой помощи. Но не все поражения кожи можно лечить самостоятельно, в некоторых случаях обязательно нужна квалифицированная медицинская помощь:
- 3-4 ст. поражения вне зависимости от локализации и размера;
- при 2 ст., если поражено больше 1% тела, что приблизительно равно ладони взрослого;
- 1 ст. при поражении 10% тела, что соответствует одной области – живот, руки от кисти до предплечья, голень;
- при ожогах промежности, шеи, области суставов, кистей и лица.
Опасны поражения горячим паром и химическими веществами дыхательных путей и пищевода, поэтому в этих случаях необходима экстренная медицинская помощь.
Как помочь ребенку
Первая помощь при ожогах – это охлаждение. Для 1-2 ст. используется чистая проточная вода, температура которой 15-22°. Она не должна вызывать боли или усиливать чувство жжения. При 3-4 ст. лить воду нельзя, место повреждения накрывают влажной тканевой салфеткой до приезда скорой помощи.
Охлаждать ожог нужно не менее 15-20 минут. Это позволит уменьшить зону повреждения и немного обезболит обожженную область. Для усиления эффекта ребенку можно дать ибупрофен. Если на спине ожоги от солнца, лечение и охлаждение водой проводят через полотенце, накинутое на плечи.
Что делать категорически нельзя:
- прокалывать пузыри при 2 ст. поражения;
- наносить крем, мазь, масло, зеленку и любые другие вещества, в том числе – сметану;
- прикладывать лед;
- прикрывать ожог ватой;
- отдирать остатки одежды.
Лечением ожога можно заниматься самостоятельно, если состояние ребенка стабильно и поражение небольшое. Но чем мазать в фазу восстановления должен рекомендовать врач. Чаще всего используются мази или крем на основе декспантенола. Обратиться за медицинской помощью и специализированным лечением необходимо, если у ребенка развилась тошнота или рвота, упорно держится высокая температура тела. Неблагоприятный прогноз в случае, если площадь повреждения увеличилась через сутки, или ребенку не становится легче. Во всех подозрительных состояниях необходим осмотр врача.
Читайте также: как пользоваться аспиратором для новорожденных
Источник
Кожа — самый большой по площади орган человеческого тела. Она участвует в процессе дыхания, терморегуляции. Любое ее повреждение под воздействием высоких или низких температур и некоторых химических веществ называется ожогом. Ежегодно с ожогами в российские клиники попадают полмиллиона человек, 10% из них — это дети до 18 лет. Ожоговую травму любой степени сложности лечат в московской детской больнице им. Г. Н. Сперанского (ГБУЗ ДГКБ №9 ДЗМ).
Хватает секунды
Перевязка в отделении для грудничков Детского ожогового центра ДГКБ №9 имени Сперанского. Четыре медсестры пытаются наложить повязку годовалой Маше*, от боли и страха она громко кричит. У девочки ожог грудной клетки и правой руки. В коридоре окончания перевязки ждет мама Маши. «Она только ходить начала и очень самостоятельная. Подошла к столику, поднялась на носочки, взяла правой ручкой кружку и потянула на себя. Я прибежала на ее крик и увидела ее сидящей на полу в кофейной луже. Хорошо еще кофе мы сварили полчаса назад, он был не совсем горячий, но и того хватило»,— севшим голосом рассказывает мама. Заведующая ожоговым отделением №2 Людмила Будкевич не перебивает и ничему не удивляется.
Пациентов с бытовыми ожогами разной степени поражения здесь больше всего. Маша легко отделалась. У нее «ожог горячей жидкостью на площади тела 4%». То есть ожог равен общей площади четырех Машиных ладошек, если их условно спроецировать на ее тельце. У врачей такой порядок определения повреждения называется «правилом ладони».
Есть еще и «правило девяток». Поверхности некоторых органов, например головы, занимают 9% кожного покрова тела. Кожный покров ног занимает 18%, стопы — 1%, ягодицы — 5%. Эти цифры важны для определения нужного объема инфузионной терапии при переливании крови, потому что любой ожог сопряжен с кровопотерей.
Ежегодно в этот ожоговый центр поступают около 3 тыс. детей со всей страны: от новорожденных до 18-летних.
«Больше всего пациентов с бытовой травмой. Это объяснимо. Хватает секунды, чтобы ребенок получил ожог. Мать или бабушка идет к плите, ведет ребенка в одной руке, а другой помешивает кашу, ребенок шевельнулся, рука дрогнула — и содержимое кастрюли попадает на ребенка. Иногда бывает, что у семи нянек дитя без глазу. Привозят детей, которые обожглись, когда все родственники были дома,— рассказывает Людмила Будкевич.— Редко кто из родителей пострадавших детей признает свою ответственность за случившееся. Чаще всего люди винят врачей в том, что они не сумели спасти малыша с ожоговой травмой. Бывало так, что я выхожу из операционной и объясняю родителям, что у их ребенка шансов выжить намного меньше, чем умереть, и тут же становлюсь врагом номер один. Объяснить родителям, что, если бы они были внимательнее, ничего подобного не произошло бы, иногда просто невозможно».
Сезонный фактор
В отделении, рассчитанном на малышей с первых дней жизни до 3трех лет, 20 коек — такое в России только одно. Идем по длинному больничному коридору, одна из его стен состоит из череды больших окон. За ними боксы, в каждом две кровати, мойка, холодильник, стол и два стула. В день нашего визита боксы полупустые: в это время года пациентов немного. «Ожоговая травма имеет определенную сезонность: наибольшее число больных бывает в июле—августе и январе—феврале. Летом, когда учеба в школах заканчивается и у детей становится больше свободного времени с выездами на дачу, разжиганием костров, катанием на крышах электричек, мест для получения ожоговых травм очень много, ожоговый центр переполнен»,— говорит заместитель главного врача по хирургии Евгений Рыжов.
В отделении для детей от 3 до 18 лет многолюднее. И здесь чисто и аккуратно, но тесно. Почти у всех пациентов этого отделения ожоги второй и третьей степени, то есть очень глубокие. Многим необходимы пластические операции.
Трехстепенная классификация ожогов в нашей стране действует не так давно. В СССР применялась четырехстепенная классификация ожогов, при которой третью степень делили на две степени: «а» и «б». В некоторых регионах России до сих пор пользуются союзной классификацией, но московский ожоговый центр им Сперанского перешел на трехстепенную, чтобы соответствовать международным стандартам.
Ежедневно в детском ожоговом центре проводят две-три операции, больше четырех, по словам врачей, не бывает. За много лет привыкли иметь дело с ожоговыми ранами любой сложности.
В день нашего визита делали операцию мальчику из Владикавказа, который получил удар током и ожог от высоковольтной дуги, катаясь на крыше вагона электрички. Через стеклянные двери операционной было видно, как четверо медиков склонились над операционным столом: ожог поразил почти 80% тела ребенка. Врачей ждет тяжелая работа, а их пациента — долгий период реабилитации. Видны красные опаленные ноги, над которыми склонились врачи.
У 12-летнего Коли, например, изуродованы живот и правая нога: он опрокинул на себя ведро горячей воды, чудом не повредив мошонку. Поджившая кожа стянута, один из ее кусков на правой ноге сцеплен с левой. Когда ребенок снимает шорты, ложится на спину и поднимает ноги, то становится видно, что обе ноги мальчика в нескольких сантиметрах от промежности соединяет лоскут кожи шириной 4–5 см. Коля ждет операции.
У Федора, привезенного из Барнаула, весь живот — сплошной ожог, который получен от удара током. Федора спасли, но теперь его тело покрыто рубцами. Мальчику предстоит серия операций.
«В прошлом году привезли двух парней, которые получили ожоги в процессе рыбной ловли: удочка замкнула высоковольтную линию. Одного не спасли — у него ожог тела был 90%, а пациент с ожогом 70% тела выжил»,— говорит Сергей Пилютин, заведующий отделением реанимации и интенсивной терапии ожогового центра.
Не весь список
Лечение пациентов с ожоговой травмой — это всегда совместная работа врачей-реаниматологов, анестезиологов, хирургов и даже нутрициологов, гастроэнтерологов, реабилитологов и др.
Фото: Иван Водопьянов, Коммерсантъ
Ожоговыми травмами в больнице №9 занимаются уже больше 50 лет. Первые ожоговые койки появились больнице в 1968 году. Десять лет спустя, в 1978 году, был издан совместный приказ Министерства здравоохранения СССР и Всесоюзного детского фонда им. В. И. Ленина о создании детского ожогового центра.
В центре лечат детей с ранами любой этиологии, поскольку процесс заживления у ран, начиная с местной терапии и заканчивая хирургическим лечением по восстановлению мягких тканей, один и тот же. И не важно, получил ребенок ожог от горячего кофе или вспышки токоприемника в электричке. Сюда же, в Сперанского, привозят детей с редким заболеванием буллезным эпидермолизом, неизлечимым заболеванием кожи. И это, конечно, далеко не весь список.
В прошлом году в московский центр из Татарии привезли мальчика, который упал в движущиеся конструкции нефтяной скважины. Он получил обширные рвано-ушибленные раны 30% площади тела, почти полностью лишился кожи и мышц на обеих ногах. Он 16 часов находился без медицинской помощи, лежал на земле и только на четвертые сутки поступил в ожоговый центр имени Сперанского, ему грозила ампутация обеих ног из-за обширного некроза тканей. Но здесь ему сделали раннюю некроктомию, удалили мертвые ткани, провели несколько пластических операций. Сейчас ребенок дома, он может ходить.
Такой случай не единственный. В прошлом году оперировали 16-летнего подростка, лишившегося скуловой части черепа из-за взрыва. На операционном столе побывал и мальчик, которому гаражной дверью оторвало ступню.
Технология жизни
Первый этап медицинской помощи в ожоговом центре — восстановление тканей, второй — пластика, работа со шрамами. В центре есть отделение реконструктивной пластической хирургии, где лечат последствия тяжелых ожоговых травм. Шесть коек для оказания специализированной медицинской помощи пациентам с последствиями ожоговых травм имеется и в отделении реанимации и интенсивной терапии. После выписки дети наблюдаются в консультативно-диагностическом центре больницы.
Врачи применяют высокотехнологичные инструменты, например гидрохирургический скальпель, которым снимают омертвевшие ткани, чистят участки вторичного некроза: струя воды работает как нож.
Еще одна технология — это система отрицательного давления для подготовки раневой поверхности к проведению кожно-пластических операций.
Еще в отделениях центра используются противоожоговые кровати Fluidos Redactron. Вместо матраса больного помещают на шевелящуюся светлую ткань, под которой нет классического матраса. Несведущему человеку кажется, что под тканью плещется вода или гуляет ветер, но этот эффект достигается за счет кварцевых микросфер из специального песка, который находится во взвешенном состоянии за счет подаваемого под ткань воздуха из расположенного на дне «кровати» диффузора. В каждой кровати около 700 кг песка. В нее вмонтирован модуль дегидратации, который поглощает появившуюся влагу. Ребенок, лежа в такой кровати, находится в невесомости, не ощущая веса тела, ткань на него не давит, и ему не больно. Кроме того, за счет искусственного температурного контроля в кровати можно согревать пациента. «Последнее очень важно, потому что во время операции у пациента снижается температура тела»,— говорит Людмила Будкевич. Одна из таких кроватей стоит в отделении для детей от 3 до 18 лет. Туда-то и привезли после операции забинтованного с ног до головы подростка, получившего ожог от токоприемника во Владикавказе.
Совместная работа
С одним ребенком могут работать и пять, и десять специалистов в зависимости от тяжести полученной ожоговой травмы
Фото: Иван Водопьянов, Коммерсантъ
Большинство детей, перенесших операции в ожоговом центре, ждут, что врачи вернут им лицо в том виде, каким оно было до травмы. Нередко медикам приходится очень долго объяснять родителям детей, что в мире не существует технологий, позволяющих вернуть кожу к ее дотравматичному виду, и что даже восстановление тканей после обширных повреждений кожи — это чудо. «Не всегда родители реагируют адекватно. Результаты операции, которые хирурги считают отличными, вызывают у них только претензии и негативные эмоции. Это очень неприятный момент в нашей работе»,— признается Людмила Будкевич.
Лечение пациентов с ожоговой травмой — это всегда совместная работа врачей-реаниматологов, анестезиологов, хирургов и даже нутрициологов, гастроэнтерологов и реабилитологов. С одним ребенком могут работать и пять, и десять специалистов в зависимости от тяжести полученной ожоговой травмы. Подтверждает это и заведующий отделением №1 Олег Старостин. В каждом отделении трудятся по четыре врача, с учетом заведующего отделением. Медсестер в результате реструктуризации системы здравоохранения стало меньше. Раньше в центре было 23 медсестры, а сейчас — 14 вместе с перевязочными и процедурными медсестрами. Им помогают совместители, научные сотрудники (ожоговый центр является базой для проведения научных исследований). Руководство ожогового центра и не скрывает: из-за сокращений нагрузка на действующих медсестер возросла.
Иная ситуация с врачами. «Работать у нас престижно и перспективно — молодые доктора из других клиник и студенты идут к нам, в целом у нас хорошая сочетаемость и преемственность в профессии, кадровый состав полностью укомплектован,— говорит Евгений Рыжов.— Например, зимой не было врача в приемном покое, мы предложили поработать ординатору с перспективой стать в дальнейшем хирургом — ставку закрыли быстро. В наш центр работать или хотя бы на стажировку стремятся врачи из региональных больниц».
Анна Героева, Москва
Имена пациентов изменены по этическим соображениям.
Источник