У ребенка после пневмонии заложен нос
Пневмония – воспаление легочных тканей, которое имеет инфекционное происхождение. Патология может возникнуть на фоне ринита или гриппа. При этом насморк при пневмонии сохраняется и появляется дополнительная симптоматика. Тяжесть протекания заболевания зависит от возраста пациента, защитных сил организма и характера возбудителя патологии. Лечение назначает врач после проведения соответствующих исследований.
О чем говорят симптомы
Насморк – один из признаков пневмонии. По этой причине патология редко протекает без ринита. Насморк может возникать и после перенесенной пневмонии. Его появление связано с возникновением осложнений. Обычно насморк возникает на фоне развития синусита или гайморита.

После пневмонии защитные силы организма ослабевают. В результате иммунитет оказывается бессилен перед бактериями и вирусами. При попадании в организм они ищут слабые места для размножения. Таковой областью являются слизистые оболочки носовых пазух. Влажная и теплая среда, узкие ходы – идеальные условия для вирусов и бактерий. Они и провоцируют появление насморка после воспаления легких.
Вирусная или бактериальная
Обычно пневмония возникает из-за проникновения в организм вирусов. Однако после первичного заражения спровоцировать воспаление легких могут и бактерии. Чтобы назначить правильную терапию, врач должен определить характер заболевания. Лечение вирусной и бактериальной патологии не проводится одинаковыми препаратами. Понять, что именно спровоцировало появление воспаления легких непросто, поскольку заболевания имеют схожую симптоматику. Однако есть некоторые признаки, характерные только для вирусной или бактериальной пневмонии.
Симптоматика вирусного заболевания:
- незначительное повышение температуры;
- головная боль;
- сильный кашель;
- гиперпотливость;
- ухудшение аппетита;
- размытость шумов легких.
Заболевание также приводит к снижению иммунитета, из-за чего к болезни могут присоединиться другие патологии.
Бактериальное воспаление легких имеет такие признаки как:
- лихорадка;
- резкое ухудшение самочувствия больного;
- затрудненность дыхания;
- отчетливый шум в той стороне легких, где находится очаг заболевания.
Если патология спровоцирована микоплазмами, то больной сначала почувствует сильную усталость, одновременно с этим у него возникнет сухой кашель. Спустя несколько дней у пациента возникнут высыпания на эпидермисе, а кашель станет влажным с отхаркиванием мокроты.

Если болезнь спровоцировали пневмококки, то у пациента появится боль со стороны пораженного легкого. Для такой патологии характерен также кашель с мокротой, в которой присутствуют следы крови.
Пневмония часто возникает на фоне насморка, гриппа, ветрянки и других инфекционных заболеваний. В этом случае при терапии больному не становится лучше даже спустя две недели лечения. Симптоматика усиливается, что свидетельствует о развитии воспаления легких на фоне инфекционных патологий.
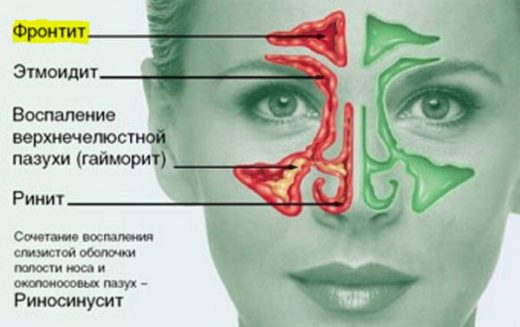
Ринит как симптом воспаления легких
Ринит часто является причиной возникновения пневмонии. Это связано с тем, что при насморке происходит поражение верхнего респираторного тракта. При отсутствии эффективного лечения воспалительный процесс спускается в легкие. В результате развивается пневмония.
Когда возникает заболевание, ринит остается. В некоторых случаях симптоматика усиливается. Чтобы избавиться от основного заболевания и насморка, необходима соответствующая терапия.
Причины насморка:
- проникновение в организм вирусов и бактерий;
- аллергические реакции;
- доброкачественные образования на слизистых носовых пазух;
- нарушение строения носа, которое наблюдается у человека с рождения;
- увеличение размеров аденоидов;
- попадание в носовые пазухи инородного тела.
К возникновению пневмонии приводит только вирусный и бактериальный ринит.
Диагностика и лечение
Чтобы понять причину появления ринита во время или после пневмонии, рекомендуется обратиться к ЛОРу. Обычно врач назначает компьютерную томографию или рентген. По результатам этих исследований специалист выносит заключение. После диагностики патологии ЛОР назначает терапию.
Для лечения насморка при воспалении легких:
- нестероидные противовоспалительные лекарства;
- антигистаминные препараты, обладающие противоотечными свойствами.
При повышенной температуре тела врач назначает жаропонижающие средства.
Если насморк появился после воспаления легких, то терапия проводится, прежде всего, заболевания, ставшего причиной ринита. Обычно она основывается на использовании антибиотиков местного или широкого спектра действий. Для избавления от заложенности носа может быть назначена физиотерапия.
Если диагностирован гайморит, то врач может назначить пункцию гайморовых пазух или оперативное вмешательство. Такие методы лечения актуальны в том случае, если консервативная терапия доказала свою неактуальность.
Чтобы после болезни не возникли осложнения, достаточно придерживаться правил лечения и соблюдать все рекомендации специалиста.
Подведение итогов
Если появился насморк при пневмонии или после патологии, то рекомендуется обратиться к врачу. Ринит может свидетельствовать о развитии серьезных осложнений, возникших на фоне воспаления легких. Правильно подобранная и своевременно начатая терапия в этом случае поможет избежать более серьезных последствий для организма – заболеваний головного мозга и других опасных болезней.
Источник

Опубликовано: 20 октября 2018
Воспаление легких, или пневмония, — одно из наиболее опасных и часто встречающихся у детей инфекционно-воспалительных заболеваний. По данным статистики, ежегодно от коварного недуга страдают 155 миллионов человек в возрасте до 14 лет. Особенно подвержены болезни маленькие детишки: пневмония встречается у 20 из 1000 малышей младше 3 лет.
К счастью, достижения современной медицины позволяют побеждать заболевание на ранней стадии, не допуская серьезных осложнений. Самое главное — вовремя обратиться к врачу, а не заниматься самолечением.
Ребенок после пневмонии снова заболел: почему это могло произойти?
Когда курс лечения закончен и ребенок окончательно выздоровел, родители наконец-то могут вздохнуть с облегчением. Но расслабляться не стоит: нередки случаи, когда детишки после пневмонии заболевают вновь. Необязательно причиной ухудшившегося самочувствия становится рецидив заболевания. Зачастую неокрепшее чадо подхватывает грипп, простуду или ОРВИ.
Если ребенок после пневмонии снова заболел, это может означать, что во время проведенного лечения возбудитель был не полностью удален из организма, а просто перешел в неактивную спящую форму. При очередном снижении иммунитета он активируется, вызывая повторные симптомы. Если признаки болезни появились вновь, следует незамедлительно обратиться к врачу. Но лекарственные средства, назначенные доктором, — не единственное, что нужно для быстрого выздоровления. Родители также должны принять ряд мер, чтобы облегчить состояние ребенка.
Заботимся о питании
Для правильного функционирования защитных систем необходимо обеспечить ребенку сбалансированное питание, добавить в рацион больше овощей и фруктов, богатых витаминами. Многие родители убеждены, что если сын или дочка плохо ест, значит, детский организм не сможет справиться с болезнью. Часто больного пытаются накормить насильно, стращая тем, что он «никогда не выздоровеет, если не поест». Но такое кормление может лишь ухудшить ситуацию, привести к тошноте и расстройству стула.
При болезни организм бросает все силы на борьбу с очагом инфекции, ферменты работают вяло, поэтому аппетит снижен. Все необходимое человек берет из резервов, сжигая подкожные жиры. После выздоровления аппетит вернется, и малыш снова будет с удовольствием кушать. Пока же следует кормить его легкой и протертой пищей: кашками, супчиками, пюре, молочком. И не насильно, пусть это будут две ложки, но съеденные самостоятельно.
Следим за водным балансом
Во время болезни дыхание ребенка учащено, в результате легкие теряют в два-три раза больше жидкости, чем обычно. А колебания температуры провоцируют обильное потоотделение. Это приводит к нарушению водного баланса и обезвоживанию. Поэтому при пневмонии и других инфекционных заболеваниях необходимо соблюдать питьевой режим.
Расчет объема жидкости на сутки должен проводиться по схеме 150 мл на каждый килограмм веса. Это могут быть любые напитки:
- детская вода и смесь,
- грудное молоко,
- сок и компот,
- морс и так далее.
В отличие от еды с жидкостью нужно быть строже, ведь при ее нехватке замедляется выведение токсинов из организма, и состояние больного ухудшается.
Создаем комфортные условия
Важно, чтобы в помещении, где находится ребенок, снова заболевший после пневмонии, было прохладно и влажно. Сухость и жара в комнате увеличивают потери жидкости, усиливают токсикоз, нарушают носовое дыхание и вызывают одышку. Поэтому нужно ежечасно проветривать комнату, добиваясь температуры в 18-20 градусов, увлажнять воздух с помощью специальных увлажнителей или развешанных повсюду мокрых полотенец. Это пойдет больному на пользу.
Укрепляем иммунитет
Первоочередной задачей после воспаления легких является восстановление иммунитета. В первую очередь пневмония затрагивает защитные силы организма, подавляя и разрушая их. Иммунная система на протяжении последующих 3-4 месяцев остается на низком уровне, в этот период организм уязвим для различных бактерий и вирусов. Они и становятся причиной рецидивов и возникновения других заболеваний.
Подкрепить иммунную систему помогут современные иммуномодулирующие препараты. Одним из наиболее эффективных и безопасных средств для детей является Деринат. Именно его врачи часто назначают маленьким пациентам. Препарат усиливает клеточную и гуморальную формы иммунитета, активируя противомикробный, противовирусный и противогрибковый иммунный ответ. Также он восстанавливает слизистую оболочку носоглотки, через микротрещинки в которой проникает инфекция. Кроме того, средство активно борется с возбудителями, уже успевшими обосноваться в организме. О том как применять препарат указано на нашем сайте.
Помните, что своевременная профилактика простудных заболеваний у детей позволит снизить риск развития воспаления легких. А если коварная болезнь все же атаковала, победить ее помогут Деринат и мамина забота. Берегите своих близких и будьте здоровы!
Источник
Шутка о насморке, который благодаря лечению проходит за 7 дней, а без него — за неделю, неактуальна, когда речь идет о детях до 5 лет. У них недуг может задержаться гораздо дольше. Насморк — это не болезнь, а только один из симптомов многих заболеваний, например, ринита, синусита, гайморита, сенной лихорадки, конъюнктивита, ОРЗ, гриппа и прочих. Поэтому-то и избавляться от него следует по-разному. Не зная об этом, родители применяют неверную схему лечения, упускают драгоценное время и обращаются к врачу, когда недуг уже дает осложнения. Чтобы избежать этого, прислушайтесь к советам опытного специалиста.
ВОЗРАСТНЫЕ ОСОБЕННОСТИ
На пути инфекции первым всегда встает нос. У взрослых — это большой и сложный орган с длинными, перетекающими друг в друга ходами и коридорами (пазухами), и активно работающей слизистой. Вирусам и бактериям нелегко преодолеть такую преграду, они долго блуждают в лабиринтах, провоцируя разные болезни — синусит, гайморит и проч. Все эти недуги развиваются в носу и не распространяются на другие органы. У детей дошкольного возраста все иначе. Носовые ходы короткие и узкие, лицевой скелет недостаточно развит, поэтому полость носа маленькая, слизистая оболочка рыхлая и хорошо снабжена кровеносными сосудами. Воспалительный процесс приводит к развитию отека и застою слизи в носовых ходах. Нос закладывает, и дети начинают дышать ртом, поступающий воздух не успевает согреваться, и появляется вероятность распространения инфекционного процесса в нижние отделы дыхательной системы. И тогда к небольшому насморку, поживившемуся в полдень и не получившему должного отпора, через сутки может добавиться кашель. А еще через 4 дня врач, вызванный на дом по поводу высокой температуры, осмотрит малыша и может поставить диагноз бронхит. Ситуация начнет меняться только к 6 годам. Сначала в 4-5 лет сформируется носоглоточное кольцо, потом к 5-6 годам обозначатся пазухи носа. После того как этот рубеж будет пройден, насморк станет не таким опасным.
Заметив, что малыш чаще обычного чихает, говорит в нос и дышит ртом, даже если отсутствуют выделения из носа, отправляйтесь на прием к врачу. Своевременная диагностика поможет избежать серьезных последствий.
ГРУППА РИСКА
Особенно бдительными надо быть тем родителям, чьи дети предрасположены к заболеваниям верхних и нижних дыхательных путей. О принадлежности к группе риска свидетельствуют один или несколько факторов, медики называют их фоновой патологией. Главная ее характеристика — принадлежность к определенным конституциональным категориям, которых всего три. Дети нервно-артрического типа простужаются реже. Эти непоседы сухощавого телосложения чаще сталкиваются с невритом, желче- и мочекаменными болезнями. У их сверстников из лимфатико-гипопластической группы все иначе: очень рано разрастаются аденоиды, увеличиваются миндалины, поэтому насморк и связанные с ним осложнения нередко «наносят визит».
Экссудативно-катаральная группа состоит из крох, склонных к аллергическим реакциям. У них к концу первого года жизни любое респираторное заболевание может перейти в бронхит, пневмонию и даже в бронхиальную астму. Рахит, анемия и гиповитаминоз, перенесенные внутриутробно или в младенчестве, тоже создают благоприятный фон для развития простудных заболеваний.
Попросите доктора определить конституцию вашего крохи. Полученная информация поможет правильно организовать профилактику заболеваний, к которым он склонен. Для детей с диатезами и другими проявлениями аллергии совершенно необходим правильный режим питания, полные детки должны больше гулять и двигаться. И тех, и других надо закалять.
ПРОШЛЫЕ «ЗАСЛУГИ»
Следующим обстоятельством, определяющим течение болезни, является история развития карапуза. Если он перенес свое первое, а то и второе, третье и т.д. ОРЗ в возрасте до года, его организм иначе отреагирует на заражение или простуду. Вероятность того, что насморком дело не закончится, гораздо выше. Первый симптом (насморк) будет смазанным, начальная стадия недуга — незаметной, а осложнения наступят быстрее. Разросшиеся аденоиды и миндалины, кариес и прочие очаги вялотекущей инфекции увеличивают опасность в несколько раз.
Зная об особенностях крохи, родители не должны забывать о профилактике «любимых» болезней. Например, научить малыша регулярно промывать нос растворами поваренной или морской соли один или два раза в день — утром и перед сном. Жидкость удаляет накопившуюся слизь вместе с завязшими в ней микробами. Слизистая насыщается влагой, освобождается от отеков, а носовые ходы — от раздражающих и травмирующих корочек.
С каждым из перечисленных выше факторов риска следует работать. Кариес необходимо держать под контролем и санировать каждый новый очаг, едва он появится. Аденоиды и гланды II и III степени лучше удалить. А до тех пор, пока вопрос об операции не решен, малыша не стоит водить в детский сад — легкий сквозняк или небольшое переохлаждение активизируют хронический аденоидит, который быстро перейдет в бронхит. Не надо игнорировать рекомендации по режиму сна и бодрствования и забывать о том, что без должного количества витаминов и микроэлементов кроха но сможет нормально расти и развиваться.
БЕЗ САМОДЕЯТЕЛЬНОСТИ
При первых же намеках на насморк надо обратиться к педиатру или ЛОРу. Доктор осмотрит слизистую и определит характер выделений. Если возникнут сомнения, он направит кроху на анализ крови: по лейкоцитарной формуле можно определить источник болезни. Если она спровоцирована бактериями, выписывают одни препараты, если вирусами — другие. Чаще всего это капли или мази для носа, содержащие антибактериальные или противовирусные компоненты.
Следующий визит врачу придется нанести через 3 дня — и ни на день позже. Видя, что насморк утихает, родители расслабляются и самовольно переносят, а то и совсем отменяют посещение доктора. Это неправильно, поскольку болезнь еще развивается, и специалист должен проконтролировать ход лечения. Не исключено, что он отменит прежние лекарства и выпишет другие, например, вместо капель с антибактериальным эффектом, к которым патогенные микроорганизмы привыкли за 3 дня, назначит новые с компонентами, разжижающими слизь.
Если следовать всем советам врача, то 80% насморков завершаются на стадии острого ринита и не переходят в болезни нижних дыхательных путей. 20% неудач объясняются несколькими причинами. Иногда не удается быстро подобрать препарат против ранее неизвестного вируса гриппа.
А значит, он может остаться активным и успеет «напасть» на другие органы. Чаще бывают виноваты родители, игнорирующие рекомендации врача: заметив, что насморк затихает, они прекращают терапию и отправляют малыша в детский сад.
Выбор лекарств, спасающих от насморка, огромен, но у каждого есть свои особенности. Неправильный препарат не принесет пользы, болезнь будет развиваться дальше и может зайти очень далеко.
ПОСЛЕ НАСМОРКА
Впервые кашель может появиться у крохи еще в разгар насморка, на 2-4-й день болезни.
Сообщите об этом врачу, он проконтролирует ситуацию. Вероятнее всего, бронхит не будет диагностирован, просто выделения из носа, опускаясь в глотку, раздражают ее стенки и вызывают соответствующую реакцию. Нажав на корень языка, врач сможет увидеть стекающую слизь. О бронхите стоит говорить только на 5—6-й день болезни. Характер кашля может не измениться, врач поставит диагноз после прослушивания бронхов: в них появятся специфические хрипы. Если понадобится прояснить картину, назначат рентгеноскопию. На степень болезни указывают высокая температура, вялость, слабость, отсутствие аппетита; интенсивность кашля не является главным признаком: даже при сильном бронхите он может быть очень умеренным.
А дальше в ход идет уже известная схема: прежде чем назначить лечение, надо обозначить причину заболевания — недуг могут спровоцировать бактерии или вирусы, их активное взаимодействие тоже не исключено. Подобрав правильные лекарства, педиатр сможет обуздать «вредителей». Но если родители не будут выполнять предписания врача, победное шествие болезни снова не удастся остановить, и нависнет угроза пневмонии.
Схему лечения, определенную врачом, лучше не нарушать. Но если вы сомневаетесь в ее эффективности, попросите направление на новые обследования или обратитесь к другому доктору. У дошкольников насморк чаще всего становится симптомом одной из трех болезней.
Обычный ринит
- Начинается с заложенного носа и проходит через 7-8 дней.
- Из носа течет прозрачная «водичка».
- Через 2-3 дня выделения загустеют, потом становятся мутными и исчезают.
- К 3-4-му дню может немного подняться температура.
- У малыша — вялость и плохой аппетит.
Аллергический ринит
- Начинается резко и долго не заканчивается — то затихает, то усиливается.
- Кроха часто чихает и трет нос. Глаза и веки покраснели, воспалены и зудят.
- Малыш ест, спит и играет, как обычно.
Синусит (воспаление придаточных пазух носа)
- В этой возрастной категории встречается редко и длится 1-2 недели. Выделения из носа — густые, желто-зеленые.
- Беспокоит головная боль.
- Температура держится на отметке 37-38°С.
- Капризы, беспокойный сон, плохой аппетит.
Причиной упорного насморка может быть искривление носовой перегородки из-за травмы или неравномерного развития пазух. Дефект исправляют хирургическим путем чаще после 14 лет, в тяжелых случаях — после 6. Пока насморк не прошел, давайте крохе меньше блюд, содержащих животный белок — творог, сыр, мясо и аналогичные продукты. Макароны, белый хлеб и сладости тоже стоит ограничить. Основу рациона должны составлять каши на воде, овощные и фруктовые блюда.
Источник


