Уход за больными с ожогами и обморожением
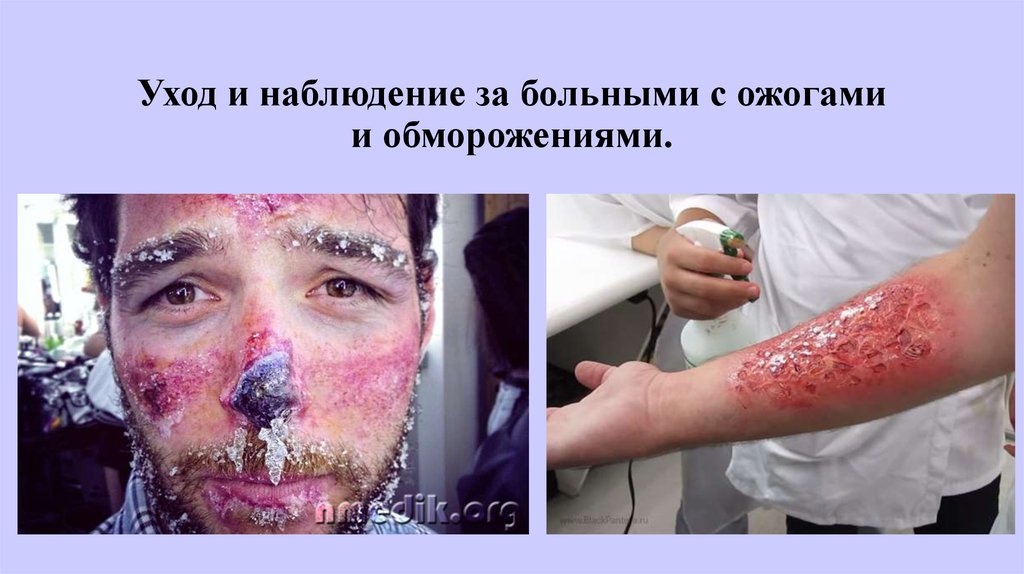
Основная задача при уходе за этими больными — не допустить развития инфекции в поврежденных зонах. Помимо общей антибиотикотерапии, необходим строгий контроль за зоной повреждения. При открытых методах лечения стерильные простыни на каркасе и под больным меняют ежедневно. Температура под каркасом должна быть 24—25°С. Ее регулируют подключением или отключением отдельных лампочек. Если под струпом появилось нагноение (боль, покраснение кожных краев раны, высокая температура), часть струпа снимают и выпускают гнойное содержимое. При закрытом методе лечения перевязки производят редко (один раз в 7—10 дней). Перевязки необходимо делать очень осторожно, не причиняя боли пациенту. Предварительно больному вводят морфин или промедол. Повязку отмачивают в ванне со слабым раствором перманганата калия. Учитывая большую потерю жидкости и плазмы через поврежденные участки кожи, этим больным вводят до 3—5 л жидкости (физиологический раствор, 5% раствор глюкозы), плазму, переливают кровь.
Большое внимание обращают на питание. Пища должна быть разнообразной, хорошо приготовленной и высококалорийной. Рекомендуются молочные продукты (кефир, сметана, молоко, сливки, творог), легко усвояемое мясо (курятина, телятина), разнообразные овощи и фрукты.
Учитывая возможность развития контрактур, конечностям приходится создавать функционально выгодное положение, что в ряде случаев больные переносят с трудом. Задача медицинской сестры — терпеливо объяснять, с какой целью больным придается соответствующее положение и какие последствия могут быть при невыполнении предписания врача.
У больных с электротравмой в течение первых суток может наступить остановка дыхания и сердечной деятельности. В связи с этим в реанимационной палате должны быть соответствующие медикаменты и аппаратура для реанимационных мероприятий. Для профилактики отека легких и повышения внутричерепного давления им периодически назначают кровопускания, спинномозговые пункции, сердечные и сосудистые средства, глюкозу, длительную кислородотерапию.
При отморожении главной задачей ухода также является предупреждение инфицирования поврежденной зоны. Это достигается путем соблюдения строжайшей асептики, предупреждения инфицирования ран, образующихся после удаления пузырей и некротических тканей. Перевязки, уход за кожей и общий уход проводятся так же, как у больных с ожогами. При отморожении любой степени имеется опасность проникновения в организм палочек столбняка и газовой гангрены. Всем больным с отморожением необходимо вводить противостолбнячную, а при значительном загрязнении — противогангренозную сыворотку. Необходимо иметь в виду, что больные с отморожением страдают отсутствием аппетита. В связи с этим пища должна быть высококалорийной, разнообразной и богатой витаминами. При нагноении зоны отморожения для лучшего удаления гноя и очищения раны делают теплые ванны со слабым раствором перманганата калия. Повязки накладывают с 10% раствором хлорида натрия или мазью Вишневского. После ампутации следует проводить лечебную гимнастику и обучить больного пользоваться костылями или протезом.
Глава XI
Источник
1. Уход и наблюдение за больными с ожогами и обморожениями.
2.
По данным ВОЗ по частоте распространения ожоги занимают
третье место среди других травм и встречаются у 1 пациента на
1000 человек населения земного шара.
3. Особенности ухода при лечении ожога
Больных с ожогами госпитализируют в
специализированное ожоговое
(комбустиологическое) отделение или
центр, в хирургический стационар, а
при необходимости в реанимацию. В
идеальном варианте пострадавших
лечат в отдельных палатах.
4.
У обожженных обширная раневая поверхность часто подвергается
инфицированию штаммами микроорганизмов. Они чрезвычайно устойчивы
к антибиотикам и вызывают развитие госпитальной инфекции.
В ее лечении возникают трудности, связанные с подбором
высокоэффективных средств.
Внимание! Часто больные становятся источником для инфицирования
других пациентов. Поэтому в организации ухода за больными с ожогами
является важным соблюдение правил асептики.
5.
Внимание!!!
Для предупреждения
инфекционных
осложнений со стороны
ожоговой раны прибегают
к так называемой тактике
«барьеров». Для этого
создают индивидуальную
окружающую среду для
каждого больного.
6.
Медицинские работники носят одежду, предназначенную для
хирургов, а также специальный халат или пластиковый фартук.
Перед каждым контактом с больным моют руки и надевают
перчатки. После осмотра пациента фартук и перчатки снимают и
снова моют руки. Если загрязняется хирургическая одежда, то ее
обязательно меняют перед контактом со следующим больным.
7.
При уходе за ожоговыми больными поддерживают чистоту в
палатах. Для этого особое внимание уделяют влажной уборке,
которую выполняют 2-3 раза в сутки, и дважды в неделю
дезинфицируют помещения.
8.
Чаще, чем обычно, меняют постельное белье, используя стерильные
простыни. Загрязненное белье укладывают в специальные мешкиупаковки и отправляют для обработки в прачечную отдельно от другого
хирургического белья. Уборку помещения, его проветривание и смену
белья рекомендуют проводить тогда, когда больные находятся в
перевязочной. Протирают дезинфицирующими средствами поверхности
предметов (прикроватные поручни, столик) в непосредственной
близости от кровати пациента.
9. Особое внимание уделяют профилактике переноса инфекции на ожоговую рану с предметов, которые используют при уходе за больными.
С этой целью часто пользуют средства
одноразового применения или
приспособления, которые можно легко
дезинфицировать.
10.
Матрац, на который укладывают больного, должен быть
запакован в клеенку. Если его обшивка повреждена, имеет проколы
или разрывы, то матрац меняют. После выписки больного матрац
подвергают специальной обработке в дезкамере.
11. Все обожженные испытывают боль не только во время перевязки, но и при выполнении каких-либо движений и даже пребывая в покое.
Все обожженные испытывают боль не только во время перевязки, но
и при выполнении каких-либо движений и даже пребывая в покое.
Адекватное обезболивание позволяет
с минимальными потерями выйти
больному из состояния шока.
Огромное значение приобретает:
щадящий режим, бережное
отношение к пациенту при
подкладывании судна, смене белья,
перекладывании больного, его
транспортировке.
12.
Помните!
• Смену повязки при обширных ожогах выполняют только под
общим обезболиванием.
• В ряде случаев для облегчения снятия повязки пострадавшего
предварительно укладывают в ванну с 0,05-0,1% раствором
перманганата калия, в теплой воде стерильными инструментами
рассекают и снимают повязку. Затем закутывают больного в
стерильную простыню и доставляют его в перевязочную.
13.
Необходимо
помнить!
При ожоге обеих рук больные становятся исключительно беспомощными.
Они нуждаются в оказании помощи при умывании, обработке полости рта,
при физиологических отправлениях, при кормлении.
14. Отморожение
Холодовой травме может подвергаться как организм в целом, так и
различные его области. Чаще всего наблюдается отморожение
конечностей, носа, ушей и щек.
15. Особенности ухода при лечении отморожения
Больных с отморожением госпитализируют в
«гнойную» палату. И это не случайно,
поскольку при его развитии формируются
некрозы, которые становятся благоприятной
средой для инфекции.
16.
Придерживайтесь
правил асептики!!!
Необходимо соблюдать меры личной и
общественной гигиены во время манипуляций,
связанных непосредственно с уходом за больным
(подкладывание судна, смена белья и т.д.).
17.
Надо помнить, что:
Травме чаще подвергаются руки (пальцы и кисти) и стопы. Для I,
II и III степени их поражения характерна интенсивная боль,
которая усиливается после отогревания и при движениях.
18.
Функциональная неполноценность конечностей, особенно рук,
существенно затрудняет, а нередко и полностью исключает
возможность самостоятельного проведения гигиенических
мероприятий (умывание, чистка зубов и полости рта, бритье),
кормления, физиологических отправлений.
19.
Уход за больными с отморожениями
включает организацию и оказание им
помощи в повседневных ситуациях
(накормить, помочь умыться т.п.).
Немаловажное значение
приобретает социальная адаптация
пациента, которая осуществляется при
непосредственном участии медицинских
работников. В нее входит, в том числе
обучение пострадавшего хождению на
костылях, обеспечение каждого больного
индивидуальным креслом-каталкой.
20. При уходе за отмороженным особо значимым становится чувство сострадания к пациенту со стороны врача, медсестры, санитарки.
Чувство сострадания является
основой создания
атмосферы так
нужного благоприятного
морального климата в
палате, в отделении
необходимого для пациента.
Источник
Сбор информации.
При осмотре пациента с ожогами необходимо определить степень и площадь ожога. Основной жалобой является боль. Пострадавшие беспокойные, мечутся. При развитии ожогового шока медсестра может выявить изменение гемодинамических показателей (снижение АД, учащение пульса), нарушения сознания. В эректильную фазу пострадавший возбужден, АД в норме или повышено, пульс учащен. Торпидная фаза сопровождается резким угнетением: больной апатичен, температура тела и АД снижаются, кожные покровы бледные, акроцианоз, снижение диуреза.
Проблемы:
— боль;
— нарушение дыхания, связанное с болью;
— нарушение мочеиспускания, связанное с нарушением функции почек;
— нарушение сна;
— нарушение аппетита;
— снижение двигательной активности;
— повышение температуры в период ожоговой токсемии и септикотоксемии;
— ограничение самоухода;
— страх, тревога.
Сестринские вмешательства:
1. Выполнение назначений врача:
— введение лекарственных средств (обезболивание);
— наблюдение за состоянием больною (контроль АД, пульса, температуры тела, диуреза);
— подготовка к диагностическим и лечебным процедурам.
2. Подготовка к перевязкам и их проведение:
— общие или местные ванны с антисептиками для уменьшения травматизации тканей. Больных помешают в ванну с теплым раствором перманганата калия. При небольших ожогах повязки смачивают раствором перманганата калия или перекисью водорода. Перед обработкой небольших ожоговых поверхностей больным вводят анальгетики, а при обработке больших поверхностей дают наркоз;
— строгое соблюдение правил асептики и антисептики при проведении перевязок.
3. Профилактика пролежней.
4. Организация диетического питания. Пища должна быть высококалорийной, богатой белками, витаминами, минеральными солями.
5. Помощь в проведении гигиенических мероприятий.
6. Помощь при повышении температуры.
7. Работа с пациентом и родственниками.
Ожоги — поражения тканей, возникающие под действием высокой температуры, кислот, щелочей или ионизирующего излучения. В зависимости от этиологического фактора различают термические, химические, электроожоги и лучевые ожоги.
Термические ожоги. Различают четыре степени глубины ожогов:
I степени — характеризуются гиперемией и отеком кожи;
II степени — отслойкой эпидермиса с образованием пузырей;
IIIA степени поражением дермы с сохранением ростковой зоны
кожи и островков эпителия в области придатков кожи (сальных и потовых желез, волосяных фолликулов), из которых при благоприятных условиях возможна самостоятельная эпителизация;
IIIБ степени — некрозом всех слоев кожи;
IV степени — поражением не только кожи, но и глубжележащих тканей (подкожной клетчатки, мышц, костей).
Ожоги I. II и IIIА степеней относятся к поверхностным и могут заживать самостоятельно.
Ожоги IIIБ и IV степеней являются глубокими и при них необходимо оперативное восстановление кожного покрова. У большинства пораженных обычно наблюдается сочетание ожогов различной степени.
Для ожогов II и III степени характерно образование пузырей в результате скопления экссудата под эпидермисом. При ожогах II степени пузыри небольшие со светло-желтым содержимым. При ожоге IIIA степени пузыри напряженные, обнаженное дно пузыря розовое. При ожогах IIIБ степени пузыри содержат геморрагическую жидкость. Дно пузыря представляет собой сухую тусклую рану.
Для глубоких ожогов характерны мертвенно-бледный цвет кожи или обугливание тканей, уплотнение тканей с появлением выраженного рисунка подкожных вен. Болевая и тактильная чувствительность утрачивается. Чаще всего истинную глубину ожога удается установить только через 5-7 дней. Это объясняется тем. что первичный некроз, возникающий в момент действия поражающего фактора, в последующие дни расширяется и углубляется вследствие нарушения питания прилежащих тканей в результате сдавливания их экссудатом, спазма и тромбоза мелких сосудов.
Тяжесть ожога зависит не только от глубины, но и от распространенности поражения, поэтому так важно знать общую площадь ожога. Размеры ожоговой раны принято выражать в процентах к общей поверхности кожного покрова. Наибольшее распространение получили такие методы определения ожогов, как «правило девяток» и способ ладони. Согласно правилу «девяток», площадь поверхности головы и шеи взрослого человека составляет 9 %. одной верхней конечности — 9 %. туловища спереди — 18 %. туловища сзади — 18 %. одной нижней конечности — 18 %, а промежности и наружных половых органов — 1 % всей поверхности тела. Способ ладони основывается на том, что площадь ладони взрослого человека составляет приблизительно 1 % общей поверхности кожного покрова. При ограниченных поражениях ладонью измеряют площадь ожога, при субтотальных поражениях — площадь непораженных участков тела. Если площадь глубокого ожога превышает 10-15 % поверхности тела, у пострадавшего развивается общая реакция организма, называемая ожоговой болезнью. Тяжесть ожоговой болезни зависит от площади ожогов (особенно глубоких), возраста пострадавшего, наличия у него сопутствующих заболеваний и осложнений. В значительной степени утяжеляет течение ожоговой болезни ожог дыхательных путей. В первые сутки появляется осиплость голоса, одышка, затрудненное дыхание. На вторые сутки отмечается нарастание отека дыхательных путей, бронхоспазма, закупорки просвета бронхов слизью. Клинически отмечается резкое увеличение одышки, развитие острой эмфиземы легких, бронхопневмонии, которая протекает крайне тяжело, сопровождается легочно-сердечной недостаточностью.
В течении ожоговой болезни различают периоды ожогового шока, острой ожоговой токсемии, ожоговой септикотоксемии и период реконвалесценции.
Ожоговый шок развивается при глубоких ожогах, занимающих у взрослых свыше 15 % поверхности тела. Ведущими признаками ожогового шока являются выраженный болевой синдром, гиповолемия, гемоконцентрация. олигурия или анурия. Уменьшение объема циркулирующей крови связано с большой плазмопотерей, депонированием крови и шунтированием кровотока. Выделяют 3 степени шока: легкую, тяжелую, крайне тяжелую.
Период острой токсемии. Начинается на 2 3-й день после ожога и продолжается в течение 1-2 нед. На фоне плазмопотери с ожоговой поверхности начинается всасывание токсических веществ, которые образуются за счет распада тканей организма и бактерий. В этот период состояние пациента крайне тяжелое, наблюдается высокий подъем температуры, появляются бессонница, рвота, плохой аппетит, задержка стула. Одним из наиболее тяжелых проявлений ожоговой болезни является интоксикация, особенно выраженная в первые 10-14 дней после ожога. часто проявляющаяся расстройством психики в форме делириозного состояния (дезориентация, возбуждение, галлюцинации). В крови нарастает лейкоцитоз со сдвигом формулы влево, развиваются анемия, гипопротеинемия. В моче появляются эритроциты, белок, цилиндры.
При поверхностных поражениях, протекающих без выраженного нагноения ран. острая ожоговая токсемия может переходить в период реконвалесценции. минуя период септикотоксемии.
Период ожоговой септикотоксемии характеризуется явлениями, связанными с нагноением ран и отторжением ожогового струпа. При этом наблюдается гнойно-резорбтивная лихорадка, часто развивается пневмония. В крови отмечается высокий лейкоцитоз со сдвигом лейкоцитарной формулы влево, нарастают анемия, гипопротеинемия. На этом фоне может возникать сонливость, осложняющаяся у некоторых больных состояниями помраченного сознания. Психозы при ожоговой болезни обычно кратковременны. После исчезновения психозов остается астения, продолжающаяся иногда многие месяцы.
В четвертом периоде периоде реконвалесценции происходит постепенное заживление ожоговых ран. приживление кожных трансплантатов, восстановление функции внутренних органов, кроветворной системы, обменных процессов и др.
Ожоговая болезнь может осложниться развитием сепсиса, эрозивно-язвенных поражений желудочно-кишечного тракта, гепатита. Крайне тяжелым осложнением является ожоговое истощение, которое характеризуется прекращением репаративных процессов и прогрессирующим некрозом в ранах, резким похуданием, вплоть до кахексии, анемией, гипопротеинемией. У пострадавших могут возникнут, также абсцессы мягких тканей, рожистое воспаление, тромбофлебиты, флегмоны.
Неотложная помощь при ожогах:
1. Срочно прекратить действие на пострадавшего высокой температуры. дыма, токсических продуктов горения, а также снять с него одежду.
2. Охладить обожженные участки. Целесообразно погружение обожженных участков в холодную воду или обмывание их струей водопроводной воды в течение 5-10 мин.
При ожогах лица, верхних дыхательных путей удаляют слизь из ротоглотки, вводят воздуховод.
3. Обезболить и начать противошоковые мероприятия: ввести промедол или омнопон;
— противошоковые кровезаменители (полиглюкин. желатиноль).
4. Наложить асептическую повязку.
Накладывают на обожженную поверхность сухую ватно-марлевую повязку, а при ее отсутствии чистую ткань (например, заворачивают пострадавшего в простыню).
5. Пострадавшему необходимо дать выпить не менее 0.5 л воды с растворенными в ней 1/4 чайной ложки гидрокарбоната натрия и 1/2 чайной ложки хлорида натрия. Внутрь дают 1 -2 г ацетилсалициловой кислоты и 0,05 г димедрола.
6. Срочная госпитализация.
В стационаре обожженному вводят анальгетики и седативные препараты, противостолбнячную сыворотку. После этого удаляют отслоившийся на больших участках эпидермис, а пузыри надсекают и выпускают из них жидкость. Ожоговая поверхность при поверхностных ожогах болезненна, поэтому механическая очистка ее допускается лишь в случае сильного загрязнения землей путем орошения растворами антисептиков. Не следует пытаться отмывать битум при ожогах им. На ожоговые раны накладывают противоожоговые не прилипающие к ранам повязки с металлизированной поверхностью или стерильные повязки с мазями на водорастворимой основе (левомеколь, левосин, диоксиколь, дермазин). Последующие перевязки с этими же мазями проводят ежедневно или через день, вплоть до полного заживления ран. После заживления ожогов IIIA степени на их месте возможно развитие келоидных рубцов. С целью их профилактики, особенно при ожогах лица, кистей и стоп, на только что зажившие раны накладывают эластичные давящие повязки. С этой же целью назначают физиотерапевтическое лечение (ультразвук, магнитотерапию, грязелечение).
Неотложная помощь при ожоговом шоке.
В специализированной машине скорой помощи продолжают комплекс реанимационных мероприятий, направленных в первую очередь на восстановление гемодинамики. С этой целью вводят обезболивающие средства, внутривенно полиглюкин (400 800 мл), натрия гидрокарбонат (5 % раствор — 200-250 мл), глюкозу (5 % раствор 0.5-1.0 л), кортикостероиды (гидрокортизона гемнсукцинат — 200 мг или преднизолона гемнсукцинат — 60 мг), коргликон (1 мл); при начинающемся отеке легких — пентамин (25-50 мг).
В стационаре продолжают инфузионную терапию. При глубоких циркулярных ожогах конечностей и туловища, нарушающих кровообращение и дыхание, показано неотложное рассечение ожогового струпа до появления кровообращения с последующим наложением асептической повязки. Наркотические анальгетики комбинируют с антигистаминными средствами (димедролом, дипразином и др.). оксибутиратом натрия, сибазоном, дроперидолом (4-6 раз в сутки). Улучшения реологических свойств крови достигают назначением дезагрегантов (пентоксифиллина. дипиридамона) и гепарина. При выраженной артериальной гипотензии показаны кортикостероиды в больших дозах. Рано начатое интенсивное лечение ожогового шока заметно улучшает ближайшие и отдаленные результаты лечения, предупреждает ряд серьезных осложнений. Контроль за состоянием больною и эффективностью терапии осуществляют по показателям диуреза. АД. центрального венозного давления (ежечасно), гематокрита. кислотно-щелочного состояния. Пострадавшим с ожогами площадью 15-20 % поверхности тела, поступившим в стационар без признаков шока, необходима инфузионная терапия, направленная на профилактику развития гемоконцентрации, гиповолемии и расстройств микроциркуляции.
После выведения из шока на первый план выдвигается защита обожженных от алиментарного и энергетического истощения, интоксикации и госпитальной инфекции.
Лечебные мероприятия в периоде острой ожоговой токсемии направлены на дезинтоксикацию, коррекцию метаболических и энергетических расстройств, борьбу с инфекцией. Дезинтоксикационная терапия включает внутривенное введение гемодеза, реополиглюкина, проведение форсированного диуреза. Пострадавшим производят плазмаферез, гемосорбцмю, плазмосорбцию. Показано усиленное питание. Эффективно проведение дополнительного энтерального питания, при котором через постоянный зонд в желудок дозированно вводят высококалорийные смеси. Внутривенно вливают растворы аминокислот, белковые гидролизаты, жировые эмульсии, раствор глюкозы. Антибактериальные препараты назначают в соответствии с результатами посева из раны и определения чувствительности флоры к антибиотикам и антисептикам. Больные должны постоянно получать обезболивающие и антигистаминные препараты, кардиотонические средства, витамины С. группы В. Для предотвращения осложнений со стороны желудочно-кишечного тракта необходимо применение препаратов, снижающих кислотность желудочного сока (атропин, алмагель и др.).
Лечебные мероприятия в периоде септикотоксемии направлены на подготовку больного к аутодермопластике. Для этого продолжают энтеральное и парентеральное введение белков, жиров и углеводов, ведут борьбу с инфекцией. Последнее включает обработку ожоговых ран 1 % раствором йодопирона. активное удаление некротических тканей, частые смены повязок с антисептическими мазями на водорастворимой основе, парентеральное введение антибиотиков. Продолжают применение кардиотонических, седативных, антигистаминных препаратов, дают поливитамины, антацидные средства.
Лечение ожоговых ран осуществляют открытым и закрытым способами. Открытый способ применяют в палате с ламинарным потоком подогретого до 30-33 °С воздуха или в палате с инфракрасными источниками тепла и системой очистки воздуха. При ожогах задней поверхности тела эффективно лечение на флюидизированных кроватях, например типа «Клинитрон» (Франция). При ожогах конечностей открытое лечение проводят в аэротерапевтических установках (АТУ-3 и АТУ-5).
Закрытый способ лечения ожогов показан при отсутствии технического обеспечения открытого ведения ран и заключается в применении повязок с антисептическими мазями и растворами антисептиков (йодопирона, сульфадимизина серебра, левомеколя, левосина, диоксиколя). Они способствуют высыханию струпа, обладают мощным бактерицидным действием и предотвращают развитие инфекции. Перевязки проводят ежедневно или через день в зависимости от количества раневого отделяемого. Особенно эффективно проведение перевязок в ваннах с растворами антисептиков, приготовленных в виде шампуней (йолопирон). При открытом методе ведения ожоговые поверхности обрабатывают раствором йодопирона 3-4 раза в сутки.
Раннее удаление погибших от термического воздействия тканей и пластическое закрытие образовавшихся ран собственной кожей предотвращает или сокращает следующие периоды ожоговой болезни. Поэтому некротические ткани при глубоких ожогах площадью до 15 % поверхности тела целесообразно иссекать хирургическим путем на 3-5-й день после ожога и сразу же закрывать образовавшуюся рану расцепленным перфорированным аутодермотрансплантатом. При благоприятном исходе операции заживление ран наступает через 3 — 3 1/2 нед. после ожога.
При глубоких ожогах площадью более 15 % поверхности тела эффективной является химическая некрэктомия с применением 40 %-ной салициловой мази, которую на 7 8-й день после травмы наносят на участок, занимающий не более 10 % поверхности тела. Через 3 дня осуществляют бескровное удаление струпа, а на образовавшуюся рану накладывают перфорированную ксенокожу. Через 2 дня ее снимают и производят аутолермопластику. Салициловую мазь накладывают последовательно с промежутками в 3-5 дней на другие участки струпа и таким образом удаляют некротизированные ткани, а затем закрывают все ожоговые раны путем аутопластики.
Больной, перенесший глубокие ожоги площадью свыше 10 % поверхности тела (или более 3-4 %. но в области суставов), должен пройти курс медицинской реабилитации. При развитии выраженных послеожоговых рубцовых деформаций, обезображивающих или вызывающих нарушение функции, проводят пластические операции в специализированных учреждениях.
Источник


