В этиологии внебольничной пневмонии у детей ведущее значение имеет
В статье представлены результаты исследования этиологии острых внебольничных пневмоний и острых бронхитов у детей в условиях стационара
Введение
Острые внебольничные пневмонии (ОВП) на сегодняшний день сохраняют свою значимость для клинической практики. Несмотря на то, что, по данным Государственного доклада «О состоянии санитарно-эпидемиологического благополучия населения в Российской Федерации в 2017 году», заболеваемость ОВП в 2017 г. составила 412,32 на 100 тыс. населения, что на 1,4% ниже, чем в предыдущем году (418,02), по среднемноголетнему показателю (СМП) заболеваемости ОВП в 2017 г. отмечался ее рост на 19,5% (заболеваемость на 100 тыс. населения в 2017 г. составила 412,32, а СМП (2011–2016 гг.) — 358,98) [1].
В течение последних 7 лет доля детей в общей структуре ОВП составляет чуть больше 30% (минимально — 32,3% в 2016 г., максимально — 35,8% в 2014 г). По данным Роспотребнадзора, с 2011 по 2017 г. в нашей стране ежегодная динамика числа установленных случаев ВП у детей до 17 лет и показателя заболеваемости на 100 тыс. населения носила волнообразный характер с тенденцией к увеличению данных показателей (рис. 1) [2].
В возрастной структуре ОВП у детей в 2017 г. отмечалось преобладание детей в возрасте от 1 до 6 лет
(рис. 2) [2].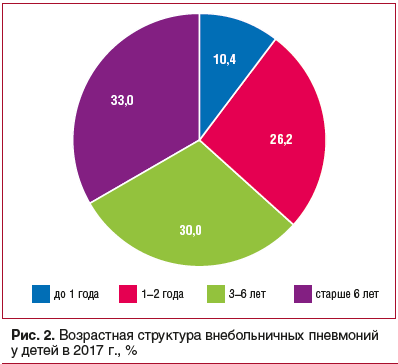
При этом, по данным Государственного доклада, в 2017 г. максимальный показатель заболеваемости ОВП наблюдался в возрастной группе 1–2 года (1470,06 на 100 тыс. населения данной возрастной группы) [1].
По данным Роспотребнадзора, на долю вирусных пневмоний в 2017 г. приходилось 1,2% от всех случаев ОВП, бактериальных — 27,7%, а доля ОВП пневмококковой этиологии составила 1,5% [2]. При этом в Государственном докладе было подчеркнуто, что отмечается снижение заболеваемости вирусной пневмонией в 2017 г. в 2 раза по сравнению с предыдущим годом (6,8 на 100 тыс. населения в 2016 г. и 3,35 на 100 тыс. населения в 2017 г.) и сохранение показателя заболеваемости ОВП бактериальной этиологии практически без изменений (117,25 на 100 тыс. населения в 2017 г. и 112,4 на 100 тыс. населения в 2016 г.) [1].
В Государственном докладе «О состоянии санитарно-эпидемиологического благополучия населения в Российской Федерации в 2017 году» поднята проблема верификации этиологии ОВП в клинической практике: «Необходимо отметить плохую этиологическую расшифровку внебольничных пневмоний в лабораториях медицинских организаций. В соответствии с отчетными формами нерасшифрованными остаются более 50% всех зарегистрированных ОВП» [1]. Своевременное установление этиологии ОВП определяет терапевтическую тактику, что становится принципиально важным, например, при вспышечной заболеваемости. Так, по данным Роспотребнадзора, в 2017 г. в 76,9% очагов ОВП этиологическим агентом явилась Mycoplasma pneumoniaе [1].
В этой связи актуальной клинической необходимостью является мониторинг возбудителей ОВП у детей, что и послужило целью настоящего исследования.
Материал и методы
Исследование проводилось на базе ДНО (ПК) ГБУЗ МО «Мытищинская городская клиническая больница» с февраля 2014 г. по март 2017 г. Под наблюдением находились 786 детей в возрасте от 3 до 17 лет, из них 497 детей с диагнозом ОБ и 289 детей с диагнозом ОВП легкой и средней степени тяжести (табл. 1).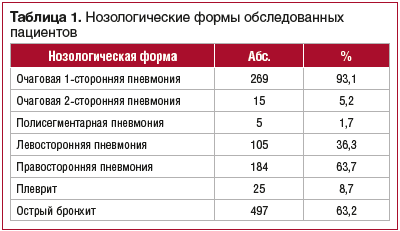
Установление этиологии ОБ и ОВП осуществлялось методом ПЦР (исследование мазков и/или отделяемого слизистой полости рта, носа, мокроты) (Центр молекулярной диагностики ФБУН ЦНИИ Эпидемиологии Роспотребнадзора); ИФА (с определением антител к следующим инфекциям: цитомегаловирусная (CMV), Эпштейна — Барр-
вирусная инфекция, герпесвирусы 1, 2, 6 типов, хламидийная, микоплазменная инфекции); микробиологическое исследование биологического материала из зева с определением чувствительности к антибактериальным препаратам (клинико-диагностическая лаборатория МБУЗ «МКГБ»).
Для верификации диагноза ОВП и при наличии показаний использовали инструментальные методы диагностики: рентгенографию грудной клетки, электрокардиографию (ЭКГ), исследование функции внешнего дыхания (ФВД), ультразвуковое исследование (УЗИ), которые проводились на базе ГБУЗ МО «МКГБ» в диагностическом отделении.
Статистическая обработка полученных данных осуществлялась на основании ГОСТ Р 50779.21–96 с использованием лицензионных программ (Microsoft Excel). Статистический анализ включал в себя анализ количественных и порядковых данных с расчетом значений среднего арифметического (M), стандартного отклонения (SD), ошибки среднего (m), медианы (Ме), 95% доверительного интервала (ДИ). Оценка качественных переменных проводилась путем расчета значений выборочной доли (W), ее стандартной ошибки (SE). Сравнение достоверности различий количественных и порядковых переменных между группами проводили после проверки допущений для применения параметрического многофакторного одномерного дисперсионного анализа с последующим расчетом достигнутых уровней значимости по t-критериям для связанных и несвязанных выборок или непараметрическим критериям. Различия считались достоверными при р<0,05, высокодостоверными — при p<0,01 и p<0,001, недостоверными — при р>0,05 [3].
Результаты исследования
В ходе исследования было установлено, что у более чем 60% пациентов с ОВП этиологическая структура носила сочетанный характер. Моноэтиологичные бактериальные ОВП были диагностированы у 22,7%, а доля моноэтиологичных вирусных пневмоний составила 4,5%, среди них вызванные вирусом парагриппа — 33%, RS-вирусом — 67% (рис. 3).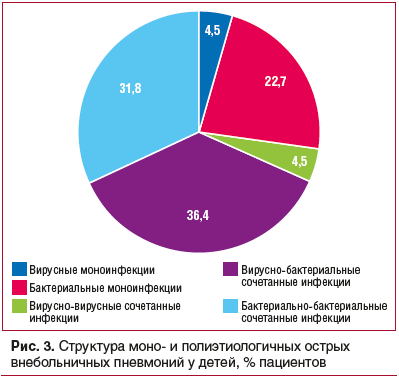
Среди бактериальных агентов наиболее часто при
ОВП у детей регистрировались Haemophilus influenzae, Mycoplasma pneumoniaе, Streptococcus pneumoniae. Обнаружение S. aureus у больных ОВП в мазках из носоглотки не свидетельствовало о значимости данного возбудителя как этиологического фактора ОВП и, наиболее вероятно, отражало носительство на слизистых верхних дыхательных путей. Среди вирусов при ОВП у детей наиболее часто определялись риновирус и вирус пара-
гриппа (рис. 4).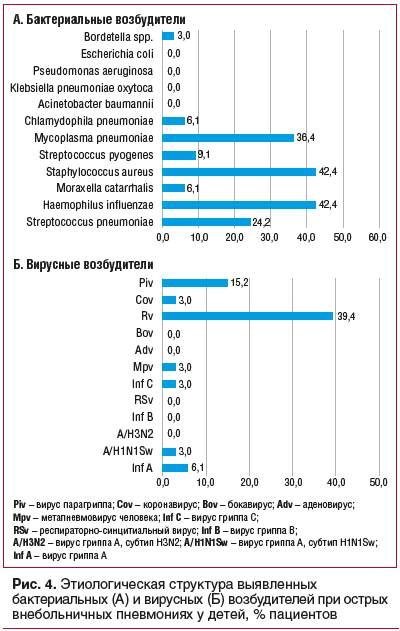
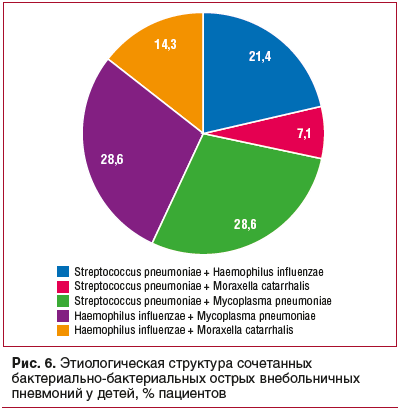
В этиологической структуре сочетанных вирусно-бактериальных ОВП у детей наиболее часто сочетанные инфекции были зарегистрированы при риновирусной инфекции, которая в 27,8% случаев сочеталась с пневмококковой инфекцией, в 11,1% — с Haemophilus influenzae, в 5,6% — с Mycoplasma pneumoniaе (рис. 5). Среди сочетанных форм бактериальных ОВП наиболее часто отмечались сочетания возбудителей Haemophilus influenzae, Mycoplasma pneumoniaе, Streptococcus pneumoniae (рис. 6).
При ОБ у детей доля сочетанных форм инфекции составляла более 73%. При этом отмечались вирусно-вирусные, вирусно-бактериальные и бактериально-бактериальные сочетанные инфекции (рис. 7).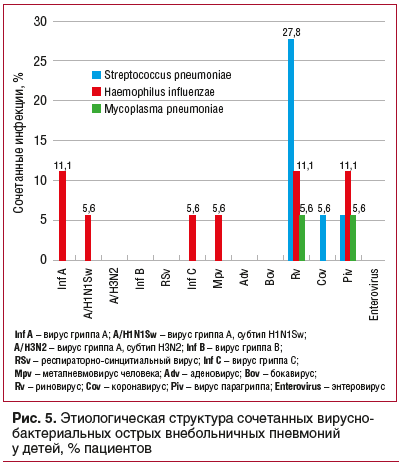

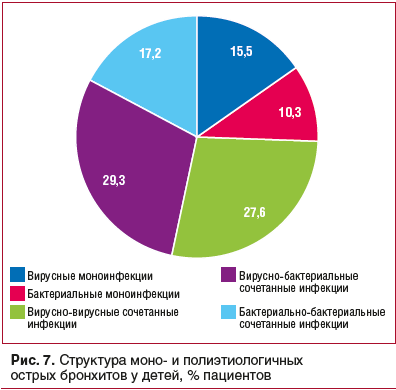
Наиболее частыми среди бактериальных агентов, выявленных у детей с ОБ, были Haemophilus influenzae, Moraxella catarrhalis, Streptococcus pneumoniae, а среди вирусов — риновирус и RS-вирус (рис. 8).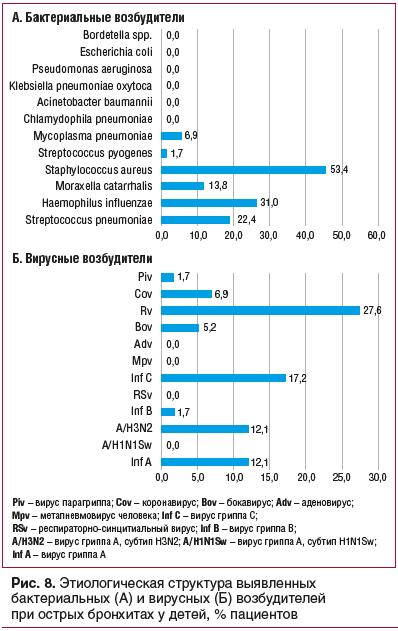
Сочетанные формы вирусно-бактериальных ОБ у детей наиболее часто отмечались при риновирусной инфекции, а наибольшая вариабельность сочетанных форм была отмечена при RS-вирусной инфекции
(рис. 9).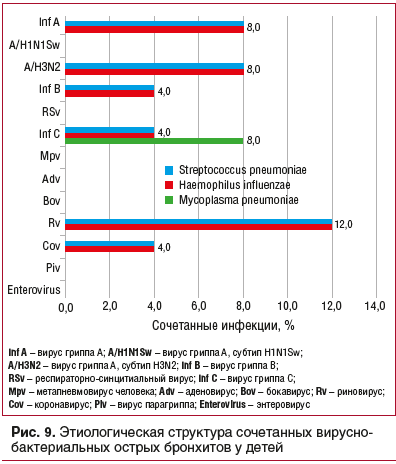
Наиболее часто среди сочетанных форм бактериально-бактериальных ОБ у детей были Haemophilus influenzae в сочетании с Moraxella catarrhalis или Streptococcus pneumoniae (рис. 10).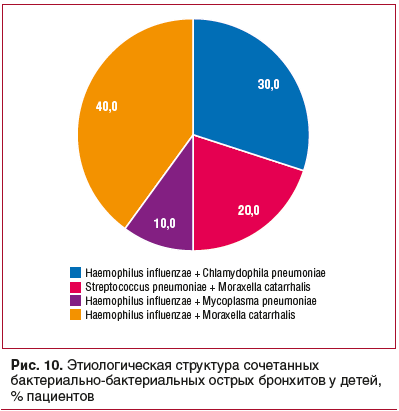
Сравнительный анализ сочетанных бактериальных форм ОВП и ОБ у детей показал, что при ОВП достоверно чаще регистрировались формы Mycoplasma pneumoniaе в сочетании с Haemophilus influenzae или Streptococcus pneumoniae, а также Haemophilus influenzae в сочетании с Chlamydophila pneumoniae. При ОП наиболее частой сочетанной формой была Haemophilus influenzae + Moraxella catarrhalis (рис. 11).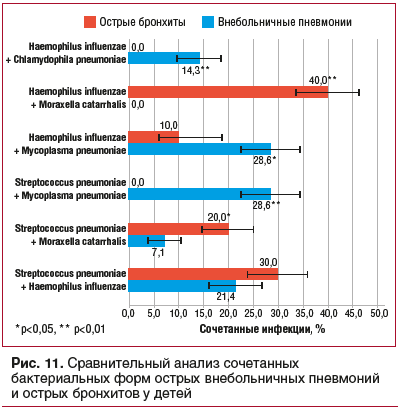
Расчет относительных рисков ОВП и ОБ у детей для различных возбудителей показал, что при ОВП они наиболее высокие при обнаружении Mycoplasma pneumoniaе и ее сочетанных форм, а при ОБ — при сочетанных формах Moraxella catarrhalis (табл. 2).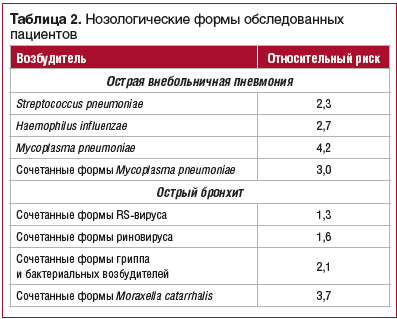
Заключение
Таким образом, установление этиологии ОВП и ОБ у детей является насущной проблемой клинической практики. Проведение мониторинга этиологической структуры позволило у большей части больных установить сочетанный характер ОВП и ОБ. Haemophilus influenzae и Streptococcus pneumoniae являются наиболее значимыми возбудителями как при моноинфекциях ОВП и ОБ у детей, так и в случае развития сочетанных форм. Отличительной особенностью ОВП у детей является высокая частота инфекций, обусловленных Mycoplasma pneumoniaе, в т. ч. в виде сочетанных инфекций, а при ОБ — Moraxella catarrhalis.
Источник
Занятие 14
Острые пневмонии у детей
Тестовый контроль исходных знаний студентов
Укажите правильный ответ:
1.В ЭТИОЛОГИИ ВНЕГОСПИТАЛЬНОЙ (ВНЕБОЛЬНИЧНОЙ) ПНЕВМОНИИ У ДЕТЕЙ ВЕДУЩЕЕ ЗНАЧЕНИЕ ИМЕЕТ
а)Str. Pneumoniae
б)Streptococcus pyogenes
в)Staphilococcus aureus
г)H.influenzae
д)E. coli
2. О РАЗВИТИИ ДЫХАТЕЛЬНОЙ НЕДОСТАТОЧНОСТИ СВИДЕТЕЛЬСТВУЮТ
а)разнокалиберные влажные хрипы;
б)амфорическое дыхание;
в)укорочение перкуторного звука
г)сухие хрипы
д)одышка с втяжением уступчивых мест грудной клетки
3.ГИПЕРТЕРМИЯ И ОЗНОБ В ПЕРВЫЕ ЧАСЫ ЗАБОЛЕВАНИЯ ТИПИЧНЫ ДЛЯ ПНЕВМОНИИ
а)хламидийной этиологии;
б)грибковой этиологии
в)пневмоцистной этиологии
г)пневмококковой этиологии
д)стафилококковой этиологии
4.НАИБОЛЕЕ ЧАСТЫМ АТИПИЧНЫМ ВОЗБУДИТЕЛЕМ ПНЕВМОНИИ У ДЕТЕЙ СТАРШЕГО ШКОЛЬНОГО ВОЗРАСТА ЯВЛЯЕТСЯ
а)легионелла
б)пневмоциста
в)цитомегаловирус
г)токсоплазма
д)микоплазма
5.ПИОПНЕВМОТОРАКС ЧАЩЕ РАЗВИВАЕТСЯ ПРИ ПНЕВМОНИИ, ВЫЗВАННОЙ
а)хламидиями
б)пневмоцистами
в)легионеллами
г)стафилококками
д)вирусами
6.ЗАТЯЖНАЯ ПНЕВМОНИЯ ДИАГНОСТИРУЕТСЯ ПРИ ОТСУТСТВИИ РАЗРЕШЕНИЯ ПНЕВМОНИЧЕСКОГО ПРОЦЕССА В СРОКИ
а)от З недель до 4 недель
б)от 2 недель до 5 недель
в)от 5 недель до 6 недель
г)от 6 недель до 8 месяцев
д)от 8 месяцев и более
7.ДЛЯ МАССИВНОГО ЭКССУДАТИВНОГО ПЛЕВРИТА ХАРАКТЕРНО
а)укорочение перкуторного звука и смещение органов средостения в больную сторону
б)коробочный характер перкуторного звука над экссудатом
в)усиленное голосовое дрожание и выраженная бронхофония над экссудатом
г)укорочение перкуторного звука и смещение органов средостения в здоровую сторону
д)усиленное голосовое дрожание и укорочение перкуторного звука
8.НАИБОЛЕЕ ЧАСТЫМ ВОЗБУДИТЕЛЕМ ВНЕБОЛЬНИЧНОЙ ПНЕВМОНИИ У ДЕТЕЙ ШКОЛЬНОГО ВОЗРАСТА ЯВЛЯЕТСЯ
а)микоплазма
б)пневмококк
в)клебсиелла
г)гемофильная палочка
д)синегнойная палочка
9.ВНЕБОЛЬНИЧНАЯ ПНЕВМОНИЯ У ДЕТЕЙ В ВОЗРАСТЕ ОТ 1 ДО 5 ЛЕТ РЕЖЕ ВЫЗЫВАЕТСЯ
а)синегнойной палочкой
б)пневмококком
в)микоплазмой
г)гемофильной палочкой
д)стафилококком
10.ПРИЧИНОЙ ЭКСПИРАТОРНОЙ ОДЫШКИ ЯВЛЯЕТСЯ
а) фарингит
б) ларингит
в) бронхиальная обструкция
г) трахеит
д) риносинусит
11.ДЛЯ ВЫЯВЛЕНИЯ МЕЖДОЛЕВОГО ВЫПОТА ПОКАЗАНА
а)томография
б)боковой снимок
в)плевральная пункция
г)прямая рентгенограмма
д)бронхоскопия.
12.ПРОДОЛЖИТЕЛЬНОСТЬ КУРСА ЛЕЧЕНИЯ АЗИТРОМИЦИНОМ ПРИ ЛЕЧЕНИИ ПНЕВМОНИИ СОСТАВЛЯЕТ
а)1-2 дня
б)3-5 дней
в)7-10 дней
г)11-14 дней
д)14-21 день
13.ПРИ ЛЕЧЕНИИ ПНЕВМОНИИ, ВЫЗВАННОЙ БЕТА-ЛАКТАМАЗА ПРОДУЦИРУЮЩИМИ ШТАММАМИ ГЕМОФИЛЬНОЙ ПАЛОЧКИ, ЦЕЛЕСООБРАЗНО ИСПОЛЬЗОВАТЬ
а) феноксиметилпенициллин
б) амоксициллин, в комбинации с клавулановой кислотой
в) амоксициллин
г) ампициллин
д) азитромицин
14.ПРИ ЛЕЧЕНИИ МИКОПЛАЗМЕННОЙ ПНЕВМОНИИ У ДЕТЕЙ РАННЕГО ВОЗРАСТА ЦЕЛЕСООБРАЗНО ИСПОЛЬЗОВАТЬ
а) природные пенициллины
б) макролиды
в) полусинтетические пенициллины
г) цефалоспорины 1-го поколения
д) аминогликозиды
15.ПРИ ЛЕЧЕНИИ МИКОПЛАЗМЕННОЙ ИНФЕКЦИИ У ДЕТЕЙ СТАРШЕ 8 ЛЕТ МОГУТ БЫТЬ ИСПОЛЬЗОВАНЫ
а) природные пенициллины
б) доксициклин и макролиды
в) полусинтетические пенициллины
г) цефалоспорины
д) аминогликозиды
16.ПРИ ЛЕЧЕНИИ ПНЕВМОЦИСТНОЙ ПНЕВМОНИИ ЦЕЛЕСООБРАЗНО ИСПОЛЬЗОВАТЬ
а) триметоприм/сульфаметоксазол (ко-тримоксазол)
б) макролиды
в) полусинтетические пенициллины, потенцированные клавулановой кислотой или сульбактамом
г) цефалоспорины второго поколения;
д) линкомицин
17.ОПТИМАЛЬНАЯ ПРОДОЛЖИТЕЛЬНОСТЬ ТЕРАПИИ АНТИБИОТИКАМИ ПЕНИЦИЛЛИНОВОГО РЯДА ПРИ ПНЕВМОНИИ
а)до нормализации температуры
б)до полного рассасывания инфильтрата в лёгком
в)до нормализации СОЭ
г)до ликвидации токсикоза и 2-5 дней стойко нормальной температуры тела, при четкой положительной клинической динамике
д)до 10 дней, независимо от клинической картины заболевания
18.ДЛЯ КАКОГО ПЛЕВРИТА ХАРАКТЕРЕН СЛЕДУЮЩИЙ КЛЕТОЧНЫЙ СОСТАВ ЭКССУДАТА: ЛИМФОЦИТЫ 80%, НЕЙТРОФИЛЫ 15%, ЭРИТРОЦИТЫ 5%
а)гнойного
б)серозного
в)геморрагического
г)серозно-геморрагического
д)посттравматического
19.НАИБОЛЕЕ ВЕРОЯТНАЯ ПРИЧИНА ЭКССУДАТИВНОГО ПЛЕВРИТА У РЕБЕНКА 3 ЛЕТ, В ПЛЕВРАЛЬНОЙ ЖИДКОСТИ КОТОРОГО ПРЕОБЛАДАЮТ НЕЙТРОФИЛЫ
а) неспецифическая бактериальная плевропневмония;
б) туберкулез
в) рак легкого
г) обструктивный бронхит
д) перелом ребра
20.КАКИЕ ИЗ ПЕРЕЧИСЛЕННЫХ ПОЛОЖЕНИЙ НЕ ХАРАКТЕРНЫ ДЛЯ ДОЛЕВОЙ ПНЕВМОНИИ
а) патологический процесс начинается с воспалительной инфильтрации альвеол
б) пневмококк — основной возбудитель пневмонии
в) нередко сопровождается плевритом
г) заболевание типично для детей грудного возраста
д) заболевание чаще встречается у детей в возрасте 5-6 лет.
Занятие 14
Выходной тест контроль
Выберите все правильные ответы
1.КЛИНИЧЕСКАЯ КАРТИНА КРУПОЗНОЙ ПНЕВМОНИИ ХАРАКТЕРИЗУЕТСЯ
а)дистанционными хрипами
б)гипертермией
в)болью в боку
г)острым началом
д)мелкопузырчатыми хрипами в начале заболевания
е)ослабленным дыханием
2.ОСНОВНЫМИ ВОЗБУДИТЕЛЯМИ ОСТРОЙ ПНЕВМОНИИ У РЕБЕНКА 4 МЕСЯЦЕВ ЯВЛЯЮТСЯ
а)кишечная палочка
б)стафилококки
в)вирусы
г)хламидии
Выберите один правильный ответ
3.ВНУТРИБОЛЬНИЧНОЙ ПНЕВМОНИЯ СЧИТАЕТСЯ ПРИ РАЗВИТИИ ПОСЛЕ ГОСПИТАЛИЗАЦИИ ЧЕРЕЗ
а)24 часа
б)36 часов
в)72 часа
4.ПОЗДНЯЯ ВЕНТИЛЯЦИОННАЯ ПНЕВМОНИЯ РАЗВИВАЕТСЯ ЧЕРЕЗ
а)24 часа после начала ИВЛ
б)48 часов
в)72 часа (3 суток)
г)100 (5 суток) часов
д)после 5 суток
Выберите все правильные ответы
5.ЭТИОЛОГИЯ ПНЕВМОНИЙ У ДЕТЕЙ РАННЕГО ВОЗРАСТА ЗАВИСИТ ОТ
а)возраста ребёнка
б)места инфицирования
в)наличие гнойных осложнений
г)иммунодефицитных состояний
Выберите один правильный ответ
6.ПОСЕВ МОКРОТЫ ПРИ ДИАГНОСТИКЕ ПНЕВМОНИИ ЯВЛЯЕТСЯ
а)обязательным
б)не обязательным
Выберите все правильные ответы
7.ХАРАКТЕРНЫМИ ПРИЗНАКАМИ КРУПОЗНОЙ ПНЕВМОНИИ ЯВЛЯЮТСЯ
а)озноб
б)румянец на стороне поражения
в)бронхофония
г)нарушение сознания
д)выраженные воспалительные изменения в крови
е)локальное укорочение перкуторного звука
8.ПРИЗНКАМИ ПНЕВМОНИИ ЯВЛЯЮТСЯ
а)учащение дыхания при отсутствии обструкции
б)втяжение межреберий в отсутствии обструкции
в)патологическое удлинение вдоха
г)стонущее кряхтящее дыхание
Выберите один правильный ответ
9.СТАРТОВЫМ АНТИБИОТИКОМ У РЕБЕНКА В ВОЗРАСТЕ 4 МЕСЯЦЕВ, ЗАБОЛЕВШИМ ДОМА
НЕОСЛОЖНЕННОЙ ПНЕВМОНИЕЙ ЯВЛЯЕТСЯ
а)амоксициллин/клавуланат
б)ванкомицин
в)линкомицин
г)амикацин
10.СТАРТОВЫМ АНТИБИОТИКОМ У РЕБЕНКА С НЕОСЛОЖНЕННОЙ ПНЕВМОНИЕЙ, РАНЕЕ ПОЛУЧАВШИМ АМПИЦИЛЛИН, ЯВЛЯЕТСЯ
а)цефазолин
б)пенициллин
в)рифампицин
г)ванкомицин
Выберите все правильные ответы
11. ОСНОВНЫМИ ПРОЯВЛЕНИЯМИ НАПРЯЖЕННОГО ПНЕВМОТОРАКСА ЯВЛЯЮТСЯ
а)смещение средостения в сторону поражения
б)внезапное развитие заболевания
в)отсутствие дыхания на стороне поражения
г)резкое укорочение перкуторного звука на стороне поражения
д)отсутствие легочного рисунка на стороне поражения
12.ОСНОВНЫМИ ПРИЗНАКАМИ ГНОЙНОГО ПЛЕВРИТА ЯВЛЯЮТСЯ
а)отставание пораженной половины грудной клетки в акте дыхания
б)высокая температура
в)смещение средостения в здоровую сторону
г)отсутствие (резкое ослабление) дыхания на стороне поражения
д)распространенная инфильтративная тень в легком
Выберите один правильный ответ
13. МЕТАПНЕВМОНИЧЕСКИМ ПЛЕВРИТОМ НАЗЫВАЕТСЯ
а)плеврит, развившийся на фоне обратного развития пневмонии
б)плеврит, развившийся одновременно с пневмонией
Выберите все правильные ответы
14.ОСНОВНЫМИ ПРОЯВЛЕНИЯМИ НАПРЯЖЕННОГО ПНЕВМОТОРАКСА ЯВЛЯЮТСЯ
а)тяжелая легочно-сердечная недостаточность
б)отсутствие дыхания на стороне поражения
в)коробочный перкуторный звук на стороне поражения
г)смещение средостения в здоровую сторону
д)выявление при рентгенологическом исследовании воздуха в плевральной полости, уровня жидкости, признаков плеврита
Выберите один правильный ответ
15.ДЛЯ ДИАГНОСТИКИ НАЛИЧИЯ ВЫПОТА В ПЛЕВРАЛЬНОЙ ПОЛОСТИ УЗИ ЯВЛЯЕТСЯ
а)информативным методом
б)не информативным методом
Выберите все правильные ответы
16.ПО КЛИНИКО-РЕНТГЕНОЛОГИЧЕСКИМ ДАННЫМ ВЫДЕЛЯЮТ СЛЕДУЮЩИЕ ВАРИАНТЫ ПНЕВМОНИЙ
а)очаговая пневмония
б)моно- или полисегментарная
в)очагово-сливная
г)долевая (крупозная)
д)интерстициальная
Выберите один правильный ответ
17.ТЯЖИСТЫЕ, НЕГОМОГЕННЫЕ ТЕНИ ХАРАКТЕРНЫ ДЛЯ
а)для атипичных пневмоний (микоплазма)
б)типичных пневмоний
в)интерстициальных пневмоний
Выберите все правильные ответы
18.НАИБОЛЕЕ ЧАСТЫМИ ВОЗБУДИТЕЛЯМИ ПНЕВМОНИИ У ДЕТЕЙ В ВОЗРАСТЕ ОТ 6 МЕСЯЦЕВ ДО 3 ЛЕТ ЯВЛЯЮТСЯ
а)стафилококки
б)стрептококки
в)гемофильная палочка
г)микоплазмы
д)пневмококки
19.ИСХОДАМИ ДЕСТРУКТИВНОЙ ПНЕВМОНИИ (ПОЛОСТЬ ИЛИ ПОЛОСТЬ С ГНОЕМ) ЯВЛЯЕТСЯ
а)эпителизация полости
б)облитерация полости
в)формирование кистообразной полости (выздоровление)
г)формирование бронхоэктазов
Выберите один правильный ответ
20.ВЫЯВЛЕНИЕ БУЛЛЫ ПРИ РЕНТГЕНОЛОГИЧЕСКОМ ИССЛЕДОВАНИИ СВИДЕТЕЛЬСТВУЕТ О
а)осложненном течении пневмонии
б)риске формирования абсцесса легкого
в)возможности развития дыхательной недостаточности
Выберите все правильные ответы
21.ОСНОВНЫМИ ПРОЯВЛЕНИЯМИ ПНЕВМОНИИ ХЛАМИДИЙНОЙ ЭТИОЛОГИИ ЯВЛЯЮТСЯ
а)дети первых 6 месяцев жизни
б)в анамнезе у матери выделения из гениталий во время беременности или эрозии шейки ватки
в)нормальная температура
г)нарастающий кашель (стоккато – коклюшеподобный, без репризов)
д)в легких выслушивают рассеянные влажные хрипы
е)при рентгенологическом исследовании — вздутие и усиление легочного рисунка, множество мелких очажков
22. К ОСНОВНЫМ ПРОЯВЛЕНИЯМ МИКОПЛАЗМЕННОЙ ПНЕВМОНИИ ОТНОСЯТ
а)упорный кашель
б)высокую температуру при относительно нетяжелом состоянии
в)острое начало заболевания
г)скудные катаральные проявления
д)рассеянные мелкопузырчатые хрипы, чаще асимметричные
е)при рентгенологическом исследовании — негомогенная инфильтрация обоих легких, часто асимметричная
Эталоны ответов к занятию №14
Острые пневмонии у детей
| Ответы на входе | Ответы на выходе |
|
|
Поделитесь с Вашими друзьями:
Источник
а) пневмококк
б) пиогенный стрептококк
в) стафилококк
г) клебсиелла
д) кишечная палочка
Ведущий клинический симптом в диагностике пневмонии у детей
а) одышка
б) ослабленное дыхание
в) локальная крепитация
г) многочисленные мелкопузырчатые хрипы
д) втяжение уступчивых мест грудной клетки
Внебольничную пневмонию у детей в возрасте старше 5 лет чаще вызывают
а) стафилококки
б) пневмоцисты
в) пневмококки
г) грибы
д) микоплазмы
Минимальное значение в диагностике бронхиальной астмы у детей в возрасте старше 5 лет имеет
а) изменение объёма форсированного выдоха за 1 сек (FEV,) и форсированной жизненной емкости (FCV)
б) измерение максимальной скорости выдоха (PEF)
в) определение общего IgE и IgG4 в сыворотке крови
г) кожные тесты с аллергенами и определение специфических IgE
д) приступы бронхоспазма во время ОРВИ
Объём форсированного выдоха за 1 сек (FEV,), форсированная жизненная емкость (FCV) и максимальная скорость выдоха (PEF) у детей в возрасте старше 5 лет позволяют оценить
а) степень аллергизации организма
б) степень выраженности инфекционного процесса
в) состояние иммунной системы организма
г) степень бронхиальной обструкции
д) тяжесть бронхиальной астмы
При тяжелой бронхообструкции у детей чаще бывают осложнения
а) ателектаз
б) пиоторакс
в) абсцесс
г) напряжённый пневмоторакс
д) булла
У ребенка с анемией не применяется препарат
а) пенициллин
б) левомицетин
в) цеклор
г) макропен
д) амоксиклав
Факторами, способствующими развитию первичной артериальной гипотензии, являются
а) гиподинамия
б) наследственная предрасположенность
в) очаги хронической инфекции
г) перинатальная патология
д) все перечисленное
В раннем и дошкольном возрасте артериальная гипертензия может быть проявлением
а) врожденных аномалий почек и почечных сосудов
б) коарктации аорты
в) опухоли Вильмса
г) воспалительных заболеваний почек
д) всех перечисленных заболеваний
Из перечисленных пороков протекает с артериальной гипертензией
а) стеноз легочной артерии
б) стеноз аорты
в) коарктация аорты
г) дефект межпредсердной перегородки
д) дефект межжелудочковой перегородки
Первоочередным мероприятием при подозрении на приступ пароксизмальной тахикардии является
а) введение адреналина внутривенно
б) снятие ЭКГ
в) проведение ЭИТ
г) проведение вагусных проб
д) все перечисленное
Для выведения ребенка из приступа наджелудочковой пароксизмальной тахикардии никогда не применяется
а) лидокаин
б) атропин
в) новокаинамид
г) кордарон
д) верапамил
У девочки 12 лет отмечаются периодические колющие боли в области сердца. Ей необходимо назначить прежде всего
а) клинический анализ крови и ЭКГ
б) ФКГ
в) рентгенографию сердца
г) пробу с физической нагрузкой
д) велоэргометрию
На приеме девочка 10 лет с жалобами на боли в сердце. Клинически патологии не выявлено. Ей необходимо назначить
а) ЭКГ, ЭХО-кардиографию
б) апекскардиограмму
в) реокардиограмму
г) пробу с физической нагрузкой
д) велоэргометрию
Перед посещением плавательного бассейна рекомендуется проведение
а) ФКГ
б) рентгенограмма сердца
в) тахиосцилография
г) ЭКГ
д) ЭХО-кардиографию
Мальчику 8 лет перед началом занятий в секции «Карате» необходимо проведение
а) Эхо-КГ
б) ФКГ
в) ЭКГ
г) рентгенографии
д) реографии
У ребенка 10 лет на фоне полного здоровья в бассейне остро возникло состояние, которое проявлялось ощущением нехватки воздуха, сердцебиением, резкой слабостью, бледностью кожных покровов, однократной рвотой, тревогой. Мальчик в сознании. Предполагаемый диагноз
а) менингококковая инфекция
б) кишечная инфекция
в) пневмония
г) сотрясение головного мозга
д) пароксизмальная тахикардия
13.050.Ребенку с предположительным диагнозом «ревматизм» целесообразно назначить дома до госпитализации
а) преднизолон
б) бетамезон
в) дексаметазон
г) супрастин
д) ибупрофен и супрастин
Причиной срыгивания у грудных детей является
а) незрелость эзофаго-кардиального отела пищевода
б) высокий тонус желудка в пилорическом отделе
в) высокое внутрибрюшное давление
г) непостоянные расслабления нижнего пищеводного сфинктера
д) все перечисленное
Источник