В начальной стадии деструктивной пневмонии рентгенологически выявляется
Пневмонии
Пневмония — инфекционное заболевание, характеризующееся воспалением легочной паренхимы и накоплением экссудата в просвете альвеол. В пораженном участке легкого развивается уплотнение (инфильтрат), в случае благоприятного исхода восстанавливается нормальная структура легочной ткани. Основными возбудителями острых пневмоний являются прежде всего пневмококк, а также грамположительные кокки (золотистый стафилококк, В-гемолитический стрептококк), смешанная аэробная флора, грамотрицательные бактерии (кишечная палочка, палочка Пфейффера, протей) и др. Острые пневмонии могут быть вызваны вирусами (в частности, гриппа, респираторным синцитиальным вирусом), микоплазмами, грибами, риккетсиями, хламидиями. Возможно сочетание нескольких возбудителей, например вирусов и бактерий. Пути проникновения возбудителей в легкие различны: вдыхание из окружающего воздуха и аспирация носоглоточного содержимого, гематогенное распространение, травма грудной клетки или другое экзогенное повреждение легочной ткани (например, при бронхоскопии). После попадания в легкие на микроорганизмы действует комплекс защитных реакций, обеспечивающий их удаление. Пневмония развивается при наличии нарушений в системе легочной защиты или у ослабленных пациентов: стариков, алкоголиков, больных с сопутствующими болезнями сердца, легких, почек, иммунодефицитами, после переохлаждения и т. д.
Крупозная (долевая) пневмония характеризуется поражением доли или нескольких долей легкого и вовлечением в процесс плевры.
Этиология и патогенез
Наиболее часто (до 90 % случаев) крупозную пневмонию вызывают пневмококки всех типов; значительно реже — клебсиелла, стафилококк, стрептококк. Мужчины болеют в 1,5 раза чаще, чем женщины. В основе заболевания лежит гиперергическая реакция на пневмококки, которые присутствуют в носоглотке у 10-60 % здоровых людей. Для развития крупозной пневмонии необходимы предрасполагающие факторы, например, изменения в системе легочной защиты, а также переохлаждение, хронические заболевания легких, сердца, опухоли, грипп и т.д.
Заболевание проходит ряд стадий. В стадию прилива (1-3-й день болезни) экссудат, содержащий пневмококки и большое количество фибрина, заполняет альвеолы, распространяясь по всей доле вплоть до листков висцеральной плевры, которые и служат анатомическим барьером, для его дальнейшего продвижения. Отечная жидкость может попадать в бронхи, захватывая соседние доли легкого. Вовлечение в процесс плевры приводит к развитию плеврита. Стадия уплотнения разделяется на две фазы: 1) красного опеченения (4-5-й дни болезни) — альвеолы заполняются фибринозным выпотом, содержащим большое количество эритроцитов и нейтрофилов, последние фагоцитируют пневмококки или другие бактерии, предотвращая дальнейшее распространение инфекции; 2) серого опеченения (6-7-й дни болезни) — в уплотненном легком содержатся в основном лейкоциты. Процесс фагоцитоза завершается. Во время стядии разрешения мигрирующие в альвеолы макрофаги удаляют остатки бактерий, фибрина, нейтрофилов и т.д., что в сочетании с отделением альвеолярного содержимого при кашле приводит к исчезновению экссудата и восстановлению нормальной анатомической структуры легкого.
Клиника
Обычно заболевание начинается внезапно с сильного озноба, лихорадки, кашля, болей в грудной клетке, нередко после простудного заболевания. Озноб, длящийся несколько часов и сменяющийся жаром, больные переносят крайне тяжело, повторные ознобы свидетельствуют о развитии осложнений. Лихорадка высокая — от 39,5° до 40С постоянного характера, сопровождается миалгиями, недомоганием, слабостью. Нередко наблюдаются головная боль, беспокойство бессонница, бред. Мокрота вначале скудная, пенистая, беловатая, затем становится ржавой в результате примеси крови, поздней мутнеет от обилия лейкоцитов и фибрина. Ко времени разрешения пневмонии мокрота делается более жидкой и обильной, содержит мало лейкоцитов и эритроцитов. Боль в грудной клетке может быть очень интенсивной, колюще-режущего характера, локализуется над пораженной долей легкого и резко усиливается при глубоком дыхании, кашле, надавливании на грудную клетку. Пациент нередко лежит на больном боку, чтобы уменьшить экскурсию ребер над областью плеврита. Боль уменьшается также при сдавлении грудной клетки рукой или компрессом, разъединении листков плевры выпотом. Боль может иррадиировать в плечо или верхнюю область живота, в зависимости от локализации пораженного участка.
При осмотре нередко обнаруживают герпетические высыпания на губах «теплый» цианоз, увеличение частоты дыхания до 25 40 и даже 50 в минуту. Дыхание поверхностное, в акте дыхания участвуют дополнительные дыхательные мышцы. Грудная клетка на пораженной стороне отстает при дыхании, голосовое дрожание усилено, при перкуссии отмечается притупление перкуторного звука, во время стадии прилива — притупление с тимпаническим оттенком. В стадию прилива над пораженной стороной на фоне ослабленного дыхания выслушивается крепитация (crepitatio indux). В стадию уплотнения дыхание над пораженным легким становится бронхиальным, могут выслушиваться сухие хрипы, обусловленные сопутствующим бронхитом. С пораженной стороны усилена бронхофония. В стадию разрешения вновь появляется крепитация (crepitatio redux), дыхание становится жестким, а затем и везикулярным. В этот период могут выслушиваться влажные звонкие мелкопузырчатые хрипы. Вовлечение в процесс плевры сопровождается шумом трения плевры, при наличии выпота наблюдается ослабление или исчезновение дыхания. Пульс частый, в тяжелых случаях может развиться недостаточность кровообращения (острое легочное сердце). На аорте может выслушиваться систолический шум, обусловленный высоким ударным объемом сердца. В первые дни заболевания могут наблюдаться тошнота и рвота. Лихорадка сохраняется около недели и критически снижается на 5-9-й день. В это время больные жалуются на резкую слабость, изнуряющий пот, сердцебиение. После снижения температуры тела одышка, частота сердечных сокращений уменьшаются, улучшается сон. Применение антибиотиков резко изменило течение крупозной пневмонии. Описанная выше классическая ее форма с 7-10-дневной лихорадкой в настоящее время уступила место абортивным формам с более легким и быстрым течением, характерным для очаговой пневмонии.
Диагноз
Рентгенологически при крупозной пневмонии выявляют интенсивное гомогенное затемнение, занимающее долю или целое легкое. В результате лечения эти изменения исчезают, в некоторых случаях рентгенологическая динамика отстает от клинической на несколько недель. Лейкоцитоз крови может достигать 15-30109/л, в лейкоцитарной формуле преобладают нейтрофилы, в том числе незрелые формы, в которых обнаруживают токсическую зернистость. В тяжелых случаях возможна лейкопения, свидетельствующая о более серьезном прогнозе. СОЭ увеличена. При исследовании газового состава крови выявляют гипоксемию с гиперкапнией и респираторный алкалоз. В мокроте много белка, фибрина, эритроцитов, лейкоцитов, при окраске мазков мокроты по Граму можно обнаружить пневмококки.
При очаговой пневмонии (бронхопневмония) инфекционный воспалительный процесс локализуется в бронхах и окружающей паренхиме, захватывая от одного до нескольких сегментов легких. Бронхопневмония чаще возникает у больных, страдающих бронхоэктазами или хроническим бронхитом, а также пациентов с заболеваниями сердца, сахарным диабетом, опухолями. Наиболее частыми причинами бронхопневмонии являются золотистый стафилококк, палочка Пфейффера, пневмококк.
Клиника
Болезнь обычно начинается постепенно, нередко на фоне гриппа или простуды, — повышается температура тела до 38-38,5°С, появляются одышка, слабость, кашель с небольшим количеством слизистой или слизисто-гнойной мокроты. Лихорадка обычно кратковременная, имеет неправильный характер. Крайне редко больных беспокоят боли в грудной клетке, возникающие, как правило, при поверхностном расположении очага пневмонии и развитии плеврита. При физическом исследовании грудной клетки обнаруживают признаки легочного уплотнения (усиление голосового дрожания, притупление перкуторного звука, жесткое дыхание) и звонкие мелкопузырчатые Влажные хрипы, однако они могут отсутствовать при малых размерах или центральном расположении очага поражения. Наличие сухих хрипов — признак сопутствующего бронхита. Изменения со стороны сердечно-сосудистой и других систем обычно не выражены. При правильном подборе антибактериальных препаратов температура тела нормализуется на 3-5-е сутки лечения, вслед за этим исчезают и рентгенологические изменения. Возможно и затяжное течение пневмонии, особенно при неадекватном лечении (неправильно подобранном антибактериальном препарате или малых его дозах). Нередко затяжное течение бронхопневмонии объясняется наличием других хронических заболеваний, изменением свойств возбудителя и реактивности организма.
Диагноз
Рентгенологическое исследование выявляет гомогенное затемнение, соответствующее по размеру одному или нескольким сегментам легких, изредка обнаруживает несколько очагов воспаления. Воспалительный процесс чаще локализуется в нижних отделах легких. В крови отмечают умеренный лейкоцитоз, палочкоядерный сдвиг лейкоцитарной формулы, увеличение СОЭ, при вирусных инфекциях иногда лейкопению. Мокрота слизистая или слизисто-гнойная; для определения природы возбудителя мазки мокроты окрашивают по Граму.
Источник
Деструктивная пневмония — это острая форма воспаления легких, которая характеризуется тяжелым гнойно-воспалительным процессом и большим количеством осложнений. Болезнь чрезвычайно опасна и требует срочной госпитализации и оперативного лечения.
- Опасность и профилактика заболевания
Причины и клиническая картина заболевания
Деструктивная пневмония чаще всего возникает осенью и весной, в период повышенной влажности и ослабленности иммунитета. Первичной причиной болезни служит патогенный штамм стафилококка и целый ряд микроорганизмов, которые, пользуясь уязвимостью тела, усугубляют воспаление легких. Бактерии проникают в орган, быстро размножаясь и образовывая гнойнички.
Помимо стафилококка, возбудителями являются:
-
 грипп,
грипп, - вульгарный протей,
- энтеробактерии,
- клебсиеллезная инфекция,
- парагрипп,
- синегнойная палочка,
- аденовирусы.
Особую опасность болезнь представляет для ребенка. Деструктивная пневмония составляет около 10% от всех детских видов воспалений легких. Две трети больных приходится на возраст до 5 лет.
Причинами развития заболевания у детей являются:
- Плохие условия проживания: сырость, недостаточная проветриваемость помещения, близость подвала.
- Частые и долгие периоды болезни ОРВИ: гриппом, респираторно-синцитиальной или риновирусной инфекцией.
- Недоношенность.
- Приобретенная или врожденная иммунная недостаточность.
- Неправильное лечение антибиотиками и лекарственными средствами.
- Прием синтетических глюкокортикостероидов.
- Сепсис и заражение крови.
- Антенатальная или интранатальная асфиксия.
- Родовая травма ребенка.
Факторы, влияющие на возникновение болезни у взрослых, почти не отличаются от детей. К ним только добавляются дополнительные:
- Частое употребление спиртных напитков.
- Курение.
- Травмы легких и грудины.
-
 СПИД и ВИЧ-инфекции.
СПИД и ВИЧ-инфекции. - Наркомания.
- Гепатит.
- Постоянные стрессы, усталость и нервное состояние.
- Прием гормональных средств.
- Общее ослабление организма после курса химиотерапии.
- Вредные условия труда и проживание возле заводов и фабрик, загрязняющих воздух.
- Сахарный диабет.
- Любые болезни, разрушающие иммунитет.
При возникновении воспаления происходит инфицирование легких через бронхи, при попадании микроорганизма в кровь или лимфу.
В легочной ткани образуются гнойные скопления и буллы (области, заполненные воздухом), которые при развитии болезни прорываются в плевральную полость, вызывая плеврит и пневмоторакс.
Иногда гнойники способствуют возникновению сепсиса, располагаясь возле сосудов и расплавляя их. Болезнь делится на две стадии. На первом этапе поражается одна сторона легких или распространяются несколько локальных воспалений. На второй стадии происходит развитие на фоне других инфекций. Воспаление поражает две стороны легких, вызывает сердечную и сосудистую недостаточность.
Симптомы развития
При возникновении первично-бактериальной деструктивной пневмонии, симптомы начинают проявляться уже на 2-3 день. У больных резко ухудшается состояние, воспаление легких стремительно набирает обороты.
Симптомы включают в себя:
- Быстрый рост температуры тела до 39-40 градусов в независимости от времени дня.
- Снижение работоспособности.
- Появление боли в костях и суставах.
- Проблемы со стулом.
-
 Тошнота и рвота.
Тошнота и рвота. - Сильные головные боли.
- Постоянная усталость.
- Гипертермия.
- Сухой кашель, перерастающий в мокрый или гнойно-слизистый.
- Кровохарканье.
- Возникновение сердечной и дыхательной недостаточности.
- Сильное потоотделение.
- Неадекватность поведения.
- Одышка.
- Частое дыхание.
Больные, особенно дети, плохо спят, мечутся по постели, стонут. Симптомы схожи с шоком, человек часто и быстро дышит, ускоряется сердцебиение, его знобит. Также для болезни характерен бледно-землистый цвет лица и холодный, липкий от пота лоб. Больному тяжело лежать, он всее чаще принимает сидячее положение.
Для вирусо-бактериальной деструктивной пневмонии характерно быстрое развитие легочной недостаточности, сильных болей в горле и бронхах, кашлем с мокротой.
Самая тяжелая форма заболевания — септическая деструктивная пневмония, при которой микроорганизмы попадают в кровь. Еее симптомы следующие:
-
 Температура тела 38-39 градусов.
Температура тела 38-39 градусов. - Легочная и сердечная недостаточность.
- Скопление газов в кишечнике.
- Неврологические расстройства.
- Нарушение микроциркуляции.
На самой тяжелой стадии, когда болезнь дает метастазы на соседние ткани происходит:
- Резкий сброс веса.
- Частые потери сознания.
- Нарушение обмена веществ организма.
- Диспепсические расстройства.
Дети переносят болезнь намного хуже взрослых, поэтому именно у них диагностируется большое количество тяжелых осложнений. При обнаружении воспаления, ребенка сразу доставляют в больницу.
Диагностика
Метод постановки диагноза включает в себя целый комплекс анализов и исследований. Ошибки быть не должно, от вида пневмонии зависит курс лечения, его неправильное назначение поставит здоровье и жизнь пациента под угрозу.
Методы определения данного заболевания включают:
- Физический осмотр больного. Простукивание и прослушивание легких, слышатся сильные влажные хрипы. Грудная клетка деформирована.
- Выявление симптомов.
- Изучение медицинской карты. Если человек уже болен другим видом пневмонии, но лечение не оказывает эффективного результата, это может означать, что первоначальный диагноз был поставлен неверно.
- Лабораторный анализ мочи, мокроты и крови. Исследуется концентрация белка, лейкоцитов, эритроцитов и других веществ. На основе данных делается вывод о наличии деструктивной пневмонии.
-
 Рентгенография. На ней четко просматриваются тени около сердца, видны очаги заболевания, буллы, воздух в легких.
Рентгенография. На ней четко просматриваются тени около сердца, видны очаги заболевания, буллы, воздух в легких. - Ультразвуковое исследование зоны плевры. Указывает на наличие жидкости, ее количество и расположение.
- Прокол в область плевры. Выполняется с помощью шприца с иглой и длинной трубки из резины. Вещество из плевральной зоны отправляется на бактериологический посев для дальнейшего исследования на микроорганизмы.
- Бронхоскопия. Через рот или нос пациенту под наркозом вводят специальный прибор в виде длинной трубки с камерой. Врач наглядно видит все произошедшие изменения в легких.
- Плевроскопия. Введение торакоскопа через разрез стенки грудной клетки для раскрытия легкого. Применяется при острой стадии заболевания.
- Бронхография. Исследование больных органов рентгеном с помощью контрастного раствора, помещенного в пациента.
Диагностика проводится на начальной стадии заболевания, на вторичной и после выздоровления. Таким образом, здоровье пациента всегда будет под контролем для избежания тяжелых осложнений. Также диагностика необходима для подбора методов восстановления после лечения.
С чем можно перепутать симптомы деструктивной пневмонии:
-
 Острый аппендицит.
Острый аппендицит. - Ложные диафрагмальные грыжи.
- Воспаление брюшины.
- Напряженный пневмоторакс.
- Непроходимость кишечника.
- Туберкулез.
- Кисты легких.
Большинство симптомов данных заболеваний совпадает с деструктивной пневмонией, что приводит к неправильному подбору плана лечения. Поэтому врач должен комплексно оценивать признаки болезни и внимательно обследовать пациента. Решающим фактором станет флюорография или рентген легких.
Лечение и реабилитация
При подтверждении диагноза, больного сразу направляют в больницу. Там врач индивидуально составляет долгосрочный план лечения. Как правило, он включает в себя:
- Системную антибактериальную терапию противомикробными препаратами.
-
 Дезинтоксикационное лечение, которое устраняет ядовитые вещества из организма. В нее входит кислородотерапия и гипербарическая оксигенация.
Дезинтоксикационное лечение, которое устраняет ядовитые вещества из организма. В нее входит кислородотерапия и гипербарическая оксигенация. - Хирургическую операцию паллиативного вида, помогающую устранить гной и очистить плевру и бронхи.
- Посиндромное лечение с учетом полиорганных нарушений.
- Восстановление иммунной системы организма.
- Лечение пациента в реанимации, затем его перевод в общую или отдельную палату.
- Реабилитационная терапия.
- Выписка пациента и дальнейший контроль его состояния здоровья.
На первом этапе заболевания назначают курс лечения антибиотиками широкого спектра действия. К ним относятся:
- Цефотаксим
- Гентамицин.
- Амовикомб.
- Цефтриаксон.
- Панклав.
- Метронидазол.
- Фибелл.
- Кламосар.
- Метрагил.
- Ампициллин с сульбактамом.
- Эритромицин.

Сначала их вводят внутривенно, затем, когда состояние пациента улучшается и температура падает, больной начинает принимать препараты в таблетках. Чаще всего это происходит через 3-4 дня после начала лечения.
Все препараты назначаются только после пробы на чувствительность, так как возбудитель болезни крайне восприимчив. Самостоятельно принимать лекарства нельзя.
Антибиотики не смешивают, если спустя 1-2 дня эффекта не наблюдается, его заменяют на другой. В редких случаях при тяжелой степени деструктивной пневмонии пациенту прописывают два вида лекарственных препаратов одновременно.
Затем проводят дезинтоксикационную и инфузионную терапию, которая насыщает организм глюкозой и белками. Лечение антибиотиками занимает 1-2 недели в зависимости от характера деструктивной пневмонии.
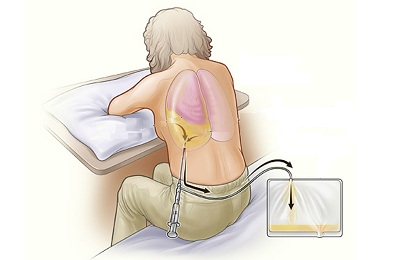 На вторичной стадии лечение становится более радикальным. Больному делают торакоцентез в плевральную область, то есть вставляют трубку между ребрами и выкачивают через нее, в зависимости от необходимости, гной, жидкость или воздух. Для контроля за правильным положением дренажа выполняют рентгенографию. Затем пациенту промывают полость бронхов и обрабатывают ее антисептиком.
На вторичной стадии лечение становится более радикальным. Больному делают торакоцентез в плевральную область, то есть вставляют трубку между ребрами и выкачивают через нее, в зависимости от необходимости, гной, жидкость или воздух. Для контроля за правильным положением дренажа выполняют рентгенографию. Затем пациенту промывают полость бронхов и обрабатывают ее антисептиком.
Если никакой метод не помогает, применяют видеоассистированное торакоскопическое лечение. Врач визуально контролирует процесс санации легких от жидкости и гноя. В течение данного способа лечения необходимо избавляться от мокроты, так как она затруднит работу специалиста. В крайнем случае применяют катетеризацию пораженного бронха, в который вводят раствор муколитических препаратов, например, Ацетилцистеин или Амбробене.
Эти меры применяют только если:
- возникли сильные кровотечения в легких,
- развилась киста,
- сформировался абсцесс органа,
- появился панцирный плеврит,
- лечение свищей в бронхах не привело к успеху.
Данные осложнения возникают лишь у 1% заболевших, а с развитием современной медицины риск их возникновения снижается с каждым годом.
Особенности:
-
 Если у пациента сформировалась сердечная или сосудистая недостаточность, то ему прописывают курс сердечными лекарственными препаратами: Дигитоксином, Строфантином и Коргликоном.
Если у пациента сформировалась сердечная или сосудистая недостаточность, то ему прописывают курс сердечными лекарственными препаратами: Дигитоксином, Строфантином и Коргликоном. - Для уменьшения риска возникновения тромбов назначают антикоагулянты.
- При развитии пиопневмоторакса, проводят полное дренирование плевры.
После того как пациент начал идти на поправку, начинается процесс реабилитации. Больному постепенно отменяют прием антибиотиков и назначают пробиотики для общего улучшения состояния организма. Затем прописывают физиотерапию, массаж, занятия дыхательной гимнастикой.
Общий срок лечения и нахождения в больнице составлять 1-4 недели.
В течение полугода после выписки пациенту необходимо каждые 3 месяца проходить профилактический осмотр. Для улучшения состояния пациента рекомендовано посещение специальных курортов и санаториев.
Опасность и профилактика заболевания
Осложнения деструктивной пневмонии включают в себя несколько тяжелых заболеваний. К ним относятся:
-
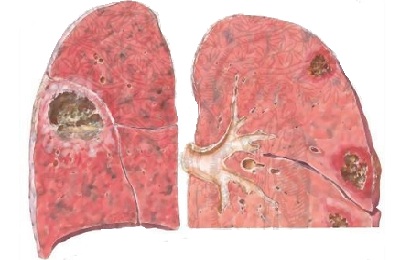 Возникновение легочной кисты.
Возникновение легочной кисты. - Хронические типы недостаточности. Сосудистая, сердечная, печеночная.
- Абсцесс легких.
- Пахиплеврит.
- Заражение крови, которое может привести к поражению органов и ампутации некоторых частей тела.
- Переход воспаления легких в хроническую форму.
Для того чтобы избежать возникновения деструктивной пневмонии требуется придерживаться некоторых предупреждающих мер. Профилактика делится на неспецифическую и специфическую.
К первой относится:
- Здоровое питание и активный образ жизни.
- Поддержка баланса витаминов и минералов в организме. Присутствие в ежедневном рационе белков, жиров и углеводов.
- Частое проветривание комнат в доме. По возможности не стоит покупать квартиру в близости от подвала.
- Укрепление иммунитета.
- Только профессиональное лечение антибиотиками. Назначать их самостоятельно не рекомендовано.
- Избежание контактов с больными вирусной инфекцией, ношение ватно-марлевых или медицинских повязок в период обострения гриппа и ОРВИ.
- Своевременное обращение к врачу при подозрении на любую болезнь.
 К специфической профилактике относят пневмококковую прививку, сделанную тем, кто часто болеет гриппом и ОРВИ. Она вырабатывает антитела, помогающие иммунитету бороться с возбудителем данного заболевания.
К специфической профилактике относят пневмококковую прививку, сделанную тем, кто часто болеет гриппом и ОРВИ. Она вырабатывает антитела, помогающие иммунитету бороться с возбудителем данного заболевания.
При соблюдении всех рекомендаций врача и своевременном лечении, организм человека полностью восстанавливается. Легкие и плевра сохраняют свою жизнедеятельность. Однако во избежание рецидива необходимо регулярно проходить обследование и делать флюорографию.
Загрузка…
Источник