Внебольничная пневмония клинические рекомендации 2016

Пневмония – тяжелое инфекционное заболевание нижних дыхательных путей, поражающее все группы населенияи способное вызвать осложнения, несущие угрозу для здоровья и жизни. Особенно это касается детей, пожилых пациентов и ослабленных больных.
 Пневмонии – обширная группа инфекционных (как правило, бактериальной природы) заболеваний, различных по этиологии, патогенезу и морфологической характеристике.
Пневмонии – обширная группа инфекционных (как правило, бактериальной природы) заболеваний, различных по этиологии, патогенезу и морфологической характеристике.
Патологический процесс представляет собой очаговое поражение четырех респираторных отделов легких с обязательным наличием внутриальвеолярной экссудации.
Один из видов данного заболевания – внебольничная пневмония (в том числе и в тяжелой форме).
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
Рассмотрим клинические рекомендации по пневмонии – ее диагностике, лечению и профилактике.
 Коды пневмонии по МКБ-10
Коды пневмонии по МКБ-10
J13 Пневмония, вызванная Streptococcus pneumoniae
J14 Пневмония, вызванная Haemophilus influenzae [палочкой Афанасьева-Пфейффера]
J15 Бактериальная пневмония, не классифицированная в других рубриках
J16 Пневмония, вызванная другими инфекционными агентами, не классифицированная в других рубриках
J17 Пневмония при болезнях, классифицированных в других рубриках
J18 Пневмония без уточнения возбудителя
Внебольничная пневмония делится на:
- типичную (вирусную, бактериальную, паразитарную, грибковую, микоплазменную);
- развившуюся у больных с иммунодефицитными состояниями, вызванными тяжелыми сопутствующими патологиями (ВИЧ, злокачественные опухоли и др.);
- аспирационную (абсцесс легкого).
Клинические рекомендации: пневмония
В соответствии с клиническими рекомендациями по внебольничной пневмонии, основное внимание на догоспитальном этапе должно быть уделено сбору анамнеза и жалоб, а также данным, полученным в результате физикального обследования.
К наиболее распространенным жалобам при воспалении легких относятся:
- Повышение температуры тела (лихорадка может быть как субфебрильной, так и фебрильной).
- Кашель с выделением мокроты (гнойной, слизистой и др.).
- Боль в груди.
- Одышка.
При сборе анамнеза следует учесть такие факторы, как:
- переохлаждение;
- недавно перенесенное ОРВИ;
- хронические патологии;
- табакокурение;
- прием антимикробных препаратов в последние недели или месяцы.
✔ Получение материала для микробиологического исследования при внебольничной пневмонии: правила в Системе Консилиум.
Физикальное обследование может выявить некоторые локальные изменения:
- усиление бронхофонии и дрожания голоса;
- тупость или укорочение перкуторного звука;
- выслушивание зоны жесткого или бронхиального дыхания;
- наличие влажных хрипов или крепитаций.
Данные симптомы не являются специфичными для пневмонии. В ряде случаев клиника заболевания может носить стертый характер – например, при атипичных формах воспаления легких, а также у пожилых пациентов и лиц с ослабленным иммунным ответом организма.
Согласно клиническим рекомендациям по пневмонии у взрослых и детей, всем больным при подозрении на данную патологию показано проведение пульсоксиметрии для выявления снижения содержания кислорода в крови (сатурация 92 % и менее у больных моложе 50 лет и сатурация 90 % и менее у лицстарше 50 лет).
Внебольничная пневмония
Внебольничная пневмония – острая инфекция нижних дыхательных путей, возникшая вне отделения стационара или в течение 28 дней после выписки из него, выявленная в первые 2 суток с момента госпитализации или возникшая у лица,не находившегося в домах и отделениях сестринского ухода две недели и более.
Заболевание характеризуется клиническими проявлениями, характерными для поражения нижних отделов дыхательных путей (высокая температура, кашель с мокротой (гнойной или слизистой), одышка, боль в груди, усиливающаяся при кашле и дыхании).
Рентгенологическое исследование, как правило, обнаруживает наличие «свежих» очагово-инфильтративных изменений в легких при отсутствии очевидной диагностической альтернативы.
В основе диагностики пневмонии лежат клинико-инструментальные критерии. Наибольшая достоверность диагноза достигается при комплексной оценке лабораторных, клинических и рентгенологических данных.
Особенно важно именно рентгенологическое исследование – его использование для подтверждения диагноза является одним из критериев качества оказанной медицинской помощи.
✔ Пневмония: показания и противопоказания к ЭКМО, таблица в Системе Консилиум

Скачать таблицу
Лечение по клиническим рекомендациям
Клинические рекомендации по лечению пневмонии предполагают комплексное назначение следующих мероприятий:
- прием антибиотиков;
- адекватная респираторная поддержка;
- использование симптоматических препаратов (по показаниям);
- предупреждение развития осложнений.
В лечении очень важно своевременно выявить и пролечить декомпенсацию или обострение сопутствующих хронических патологий.
Своевременное и грамотное назначение антимикробных препаратов способствует уменьшению продолжительности болезни, снижает риск осложнений и смертности при внебольничной пневмонии. Выбор препарата у больных, проходящих амбулаторное лечение, осуществляется эмпирически.
Клинические и рентгенологические данные не имеют большого значения для определения этиологии пневмонии.
Кроме сбора анамнеза и физикального обследования, в обязательном порядке также выполняются:
- Рентгенография органов грудной клетки в двух проекциях.
- ОАК.
- Анализ ЭКГ в 12 стандартных отведениях (необходим для диагностики сопутствующей сердечной патологии, опасных нарушений ритма и электролитных нарушений).
Приблизительный срок временной нетрудоспособности при неосложненной больничной пневмонии составляет 20 суток.
За это время больной посещает лечащего врача 4 раза, а врач, в свою очередь, регулярно проводит оценку состояния пациента и эффективности проводимых терапевтических мероприятий.
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Рекомендации по лечению амбулаторных пациентов
Лечение антибиотиками должно начаться не позднее 8 часов с момента установления диагноза. Нужно помнить, что состояние человека, больного воспалением легких, может стремительно ухудшиться, поэтому телефонный контакт на следующий от начала терапии день позволит выявить случаи быстрого прогрессирования патологии, декомпенсации сопутствующих хронических заболеваний и принять решение о госпитализации до второго визита к лечащему врачу.
Продолжительность приема антибиотиков при пневмонии стандартна – от 7 до 10 дней. При нетяжелом и неосложненном течении предпочтительнее выбирать препараты в форме таблеток.
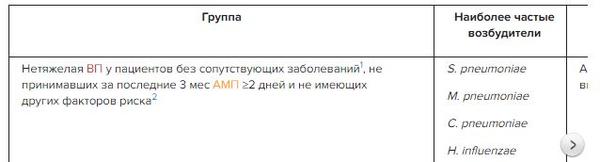
Данные, свидетельствующие о преимуществе какого-либо антимикробного средства из числа рекомендованных (синтетические пенициллины, макролиды и др.) для больных без дополнительных модифицирующих факторов риска, отсутствуют.
К модифицирующим факторам риска относятся:
- сопутствующие хронические патологии (ИБС, ХОБЛ, сердечная недостаточность, цирроз печени, алкоголизм, наркомания и др.);
- прием антимикробных препаратов более 2 дней за последние 3 месяца.
Возраст старше 60 лет сам по себе не является фактором риска осложнений внебольничной пневмонии, однако в данной возрастной группе сопутствующие заболевания обнаруживаются особенно часто.
При наличии модифицирующих факторов риска допустим совместный прием антибиотиков бета-лактамной группы и макролидов.
✔ Антибактериальная терапия внебольничной пневмонии у амбулаторных пациентов, таблица назначений в Системе Консилиум.
Профилактика у взрослых
Основной метод профилактики внебольничной пневмонии у взрослых – вакцинация всех лиц, имеющих высокий риск развития пневмококковых инфекций и осложнений перенесенного гриппа.
Для иммунопрофилактики используются вакцины против пневмококковой инфекции и против гриппа, которые вводятся в организм пациента на фоне его полного соматического здоровья. Обе вакцины можно вводить в одно время в разные участки тела человека – это безопасно.
Возраст 65 лет и старше- основное показание для проведения ежегодной вакцинации против гриппа и ревакцинации пожилых пациентов пневмококковой вакциной через 5–10 лет после первой прививки.
Вакцинировать неконъюгированной пневмококковой вакциной рекомендовано следующие группы населения:
- лица старше 65 лет без иммунодефицитных состояний;
- лица с 2 до 65 лет с имеющимися хроническим патологиями сердца и сосудов, легких, печени, сахарным диабетом, алкоголизмом, ликрореей, аспленией.
Эффективность противогриппозной вакцины в предотвращении гриппа и его осложнений у здоровых лиц моложе 50 лет достаточно высока.
У лиц более старшего возраста эффективность несколько снижается, но вместе с тем снижается и число эпизодов инфекции ВДП, внебольничной пневмонии, госпитализации и смерти. Иммунизация проводится осенью – с октября до декабря.
Вакцина показана следующим группам населения:
- лица 50 лет и старше;
- лица, проживающие в домах длительного ухода;
- дети и взрослые с хроническими заболевания сердца, сосудов, легких, бронхов;
- взрослые и дети, страдающие сахарным диабетом, почечными патологиями, гемоглобинопатиями, иммунодефицитом;
- женщины во IIи IIIтриместрах беременности.
Смотреть список литературы
Материал проверен экспертами Актион Медицина
Источник
 Внебольничная пневмония относится к инфекционным заболеваниям.
Внебольничная пневмония относится к инфекционным заболеваниям.
Болезнь серьезна тем, что она может закончиться смертельным исходом.
Важным моментом является своевременное выявление и назначение правильного лечения.
Мучает какая-то проблема? Введите в форму «Симптом» или «Название болезни» нажмите Enter и вы узнаете все лечении данной проблемы или болезни.
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции! Здесь можно записаться на прием к врачу.
Что такое
Это распространенное инфекционное заболевание, способное за несколько дней уложить больного в койку. К основным категориям риска заболевания внебольничной пневмонией относятся пожилые люди и с ослабленной иммунной системой.
Первопричиной пневмонии являются микроорганизмы, основными из них являются: Haemophilus influenzae, Streptococcus pneumoniae, Pseudomonas spp, Klebsiella pneumoniae, Mycoplasma pneumoniae, Staphylococcus spp, Chlamydia spp.
Есть другие возбудители болезни.
Относительно заразности заболевания точки зрения врачей расходятся. Но одно ясно, заразные формы внебольничной пневмонии существуют, и заболевание тогда протекает тяжело.
Если первопричиной пневмонии выступают атипичные представители микроорганизмов: хламидии, легионеллы, микоплазмы или стафилококки со стрептококками, болезнь является 100% заразной.
Ей заражается категория людей с ослабленным иммунитетом, дети, которые получают недостаточно витаминизированное питание и склонны к ОРВИ.
Насколько заразна эта пневмония, зависит от сложности заболевания и от специфики лечения больного.
Классификация патологии
В зависимости от тяжести протекания заболевания воспаление легких относится к одной из следующих групп:
- Без отсутствия предпосылок по госпитализации (летальный исход в 1-3% случаев);
- Госпитализация, предусматривающая расположение больного в стационаре (количество смертных исходов достигает 12%);
- Срочная госпитализация в ОРИТ (смертность достигает больших размеров – около 40%).
Риск смертности при тяжелой пневмонии велик. У больного отмечается сепсис, проблемы с дыхательной системой и распространенность легочных инфильтратов.
Воспаление тяжелой степени оценивается по следующим критериям:
- Частота дыхательных движений составляет 30 в минуту.
- Отмечается дезориентация в местности и спутанность сознания.
- Инфицированность организма, сопутствующая лейкопения.
- Гипотермическое состояние.
- Высокий показатель тромбоцитопении.
- Гипотензия и уремия.
Степень тяжести болезни зависит от своевременности обращения больного в лечебное заведение, проведенной терапии и учета индивидуальных критериев жизни пациента, к которым относятся:
- Возрастной показатель;
- Наличие онкологических образований;
- Социальный статус больного;
- Наличие почечных болезней;
- Наличие тахикардии;
- Общемозговая деятельность больного;
- Заболевания цереброваскулярного характера.
Степень риска летального исхода рассчитывается по пятибалльной шкале. Первый класс риска составляет 0,1% летальности, а пятый – 27%.
Патогенез этой болезни
Противоинфекционную защиту системы дыхания составляют: бронхи, чихательные движения, клеточные и гуморальные механизмы специфической и неспецифической иммунной системы.
Воспалительные процессы в организме больного начинаются при снижении иммунитета и высокой вирулентности микроорганизмов.
Развитию пневмонии помогают:
- Болезни носоглотки.
При сбоях в системе самоочищения носоглотки происходит поражение ее вирусной инфекцией, которая наносит непоправимый вред работе ресничек. Количество высоковирулентных микроорганизмов растет со стремительной силой.
- Вдыхание аэрозолей, изначально содержащих вредоносные микроорганизмы.
Причиной болезни может быть самая обычная климат-техника. Нерегулярное обслуживание систем кондиционирования приводит к размножению в них вредоносных микроорганизмов, которые при ее включении проникают в организм.
- Поражение легких при болезнях соседних органов, например, печени.
- Путем гематогенного распространения инфекции из очага по всему организму – в легкие.
Симптомы и признаки у взрослых
Симптоматика пневмонии разнообразна.
Но общие симптомы сводятся к следующему:
- Наличие кашля с отделяемой мокротой;
- Появление одышки при движении;
- Лихорадочное состояние;
- Озноб;
- Болевые ощущения в грудине;
- Появление кровохарканья (не всегда).
Редкая симптоматика пневмонии:
- Слабость и утомляемость;
- Постоянная мигрень;
- Появление миалгии с артралгией;
- Рвотные рефлексы, головокружение и тошнота;
- Понос;
- Синкопе.
Симптоматика, выявляемая при обследовании больного:
- Цианоз;
- Наличие хрипов в груди;
- Повышенная потливость;
- Наличие дрожи в голосе;
- Лихорадочное состояние;
- Тахипноэ.
Классическая симптоматика:
- Озноб;
- Состояние лихорадки;
- Мгновенность начала заболевания;
- Отделяемая мокрота имеет цвет ржавчины;
- Боли плеврального характера.
Иногда болезнь может проходить без кашля. Отмечается плохое самочувствие учащенное сердцебиение и спутанность в сознании.
Видео
Необходимость правильной диагностики
При посещении медицинского учреждения, самое первое, что предложит врач, это пройти рентгенографию. Только она за минимальное время может определить уплотнения в легких, наличие в них инфильтратов, вызванных вредоносными микроорганизмами.
Любимыми местами внедрения возбудителей болезни является нижняя часть легких. На рентгенограммах были случаи показания ложных результатов.
Причиной этому будут:
- Нейтропения;
- Обезвоживание организма;
- Ранняя стадия болезни (первые сутки);
- Пневмония пневмоцистного происхождения.
При подозрении на пневмонию врач назначает обследование путем проведения компьютерной томографии, это самый высокочувствительный метод.
В качестве лабораторного обследования пациенты направляются на сдачу крови и прохождения биохимических тестов на: глюкозу, мочевину, печеночную пробу и электролиты.
В качестве микробиологических исследований проводятся анализы:
- Мокроты;
- Анализ по Грамму;
- На выявление антигенов легионеллы;
- ПЦР исследование;
- Серологическое обследование.
Большинство из этих обследований платные. Но их показатели позволяют представить более полную информацию о степени серьезности заболевания.
При проведении диагностирования иногда используются экспресс-методы. Одним из самых актуальных является выявление вредоносных антигенов в моче.
Клинические рекомендации по лечению
При диагностировании пневмонии необходимо срочное медицинское вмешательство.
Не нужно медлить или лечиться самостоятельно. Это может стоить пациенту жизни.
По клиническим рекомендациям при внебольничной пневмонии легкой формы возможно ограничение монотерапией, которая предусматривает лечение аминопенициллиновой группой препаратов или макролидами.
Если заболевание приобрело сложную форму, потребуется проведение комплексных мероприятий, которые предусматривают применение цефалоспориновых лекарственных препаратов 3 поколения.
Вместе с этим врачи используют пенициллиновую группу с макролидами. Целесообразность такого лечения обусловлена высокой степенью вероятностью наличия легионеллезной пневмонии, которая является трудноизлечимой.
При своевременном диагностировании и назначении комплексного лечения эта пневмония является излечимой. Проводится много исследований по применению других методик лечения. Но пока это все находится на стадии разработки.
Лечение двусторонней формы
Лечение этой формы пневмонии проводится строго в стационаре, независимо от возрастного критерия больного. Это необходимо для проведения диагностирования с целью распознания первичного возбудителя внебольничной формы пневмонии.
Медики проводят бактериальный посев мокроты. Первичным препаратом для лечения внебольничной двусторонней пневмонии является цефалоксин.
Рекомендации по лечению двусторонней пневмонии:
- При диагностировании кандидозной формы, больному назначается нистатин. Для укрепления иммунной системы высокую эффективность показывает арбидол. Параллельно с эти лечением применяется внутримышечное введение антибиотиков. Все препараты противовирусного действия принимаются больным перорально.
- Для улучшения вентилирования легких используются бронхолитики. Чаще это эуфиллин, бронхолитин и теофиллин. Применение витаминотерапии в комплексе с приемом минерального комплекса. В качестве препаратов от уменьшения кашля применяются препараты муколитического воздействия, обладающие отхаркивающим эффектом.
- При лечении обязателен постельный режим в течение недели. После снижения температуры необходимо проведение физиопроцедур и проведение дыхательной гимнастики
- По выписке больного из лечебного заведения необходимо дальнейшее его наблюдение в течение года. Рекомендуемые врачом анализы сдаются с периодичностью дважды в год.
Возможные осложнения и последствия
Внебольничная форма пневмонии может проявляться в виде типичной и атипичной формы. Для определения картины течения заболевания необходимо научиться отличать одну форму от другой.
Типичная пневмония характеризуется мгновенным лихорадочным состоянием, которое сопровождается сильным кашлем с гнойным содержимым в виде мокроты. Иногда отмечается дрожание голоса, боль в грудине, хрипы в области бронхов и другие признаки, которые обнаруживаются путем проведения рентгенографии.
Причиной возникновения типичной формы внебольничной пневмонии являются Streptococcus pneumoniae, но это не говорит, что не будут и другие возбудители болезни.
Для атипичной формы характерно постепенное начало болезни, характеризующееся сухим душераздирающим кашлем и присутствием мигрени, упадка сил, усталости, рвотных рефлексов и поноса. Иногда типичную форму воспаления легких путают с обычным ОРВИ.
И только рентгенологическое обследование показывает, что это пневмония. Причиной возникновения атипичной формы будут разные возбудители. Мокрота и уплотнения в области грудины возникают потом.
У больного отмечается лихорадочное состояние и психические отклонения, которые нарушают работоспособность больного и вносят дискомфорт в личную жизнь.
У лиц, страдающих иммунодефицитом, внебольничная форма пневмонии не имеет ясной картины и протекает серьезно, и заканчивается плохо для них.
Осложнения и последствия такого вида воспаления легких:
- Гнойный плеврит;
- Воспаление в области легких, сопровождающееся нагноением;
- Менингит;
- Миокардит;
- Появление сердечной недостаточности;
- ВСД;
- Нарушение психического состояния;
- Подрыв иммунной системы:
- Токсический шок;
- Летальный исход.
Неправильный подход к лечению или несвоевременность обращения к специалисту не сулят ничего хорошего для пациента.
При возникновении осложнений или последствий воспаления легких, больному придется дальнейшую часть жизни отдать употреблению лекарственных препаратов.
Потребуется прохождение ежегодного оздоровления в санаториях или пансионатах.
Профилактика возникновения болезни
Для предупреждения развития внебольничной формы пневмонии следует позаботиться о своем здоровье.
Основными профилактическими мероприятиями являются:
- Соблюдение правил личной гигиены, предусматривающей частое мытье рук, особенно после туалета и перед едой;
- Соблюдение рекомендаций врача по лечению ОРВИ, не предусматривающее прерывание лечения на полпути;
- Прохождение ежегодного профилактического осмотра;
- Вакцинация от гриппа и пневмококковой инфекции;
- Соблюдение правильного питания;
- Ведение здорового образа жизни, предусматривающего отказ от употребления алкогольных напитков и табачных изделий;
- Преодоление стрессовых и депрессивных ситуаций;
- Соблюдение восьмичасового сна;
- Предупреждение долгого нахождения на холодном воздухе чтобы избежать переохлаждения;
- Физическая активность;
- Своевременное обращение к врачу при наличии одышки и кашля;
- Игнорирование самолечения.
Внебольничная форма пневмонии независимо от формы заболевания является опасной, поскольку некачественное или несвоевременное лечение приводит к летальному исходу.
Внебольничное воспаление легких является заразным заболеванием, поэтому игнорирование его лечения может спровоцировать эпидемию.
Заболевание является полностью излечимым. Нужно правильно диагностировать его и выявить первичный возбудитель.
Для лечения воспаления легких проводится комплексная терапия, которая должна соблюдаться больным беспрекословно. Самолечение внебольничной пневмонии не приветствуется, поскольку оно не эффективно.
Источник


