Выделения из носа при пневмонии
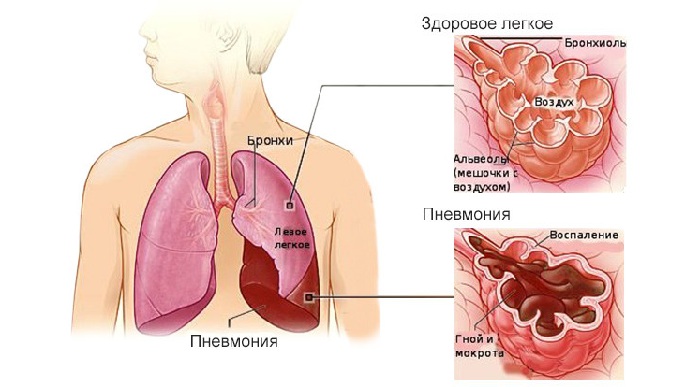
Пневмония – воспаление легочных тканей, которое имеет инфекционное происхождение. Патология может возникнуть на фоне ринита или гриппа. При этом насморк при пневмонии сохраняется и появляется дополнительная симптоматика. Тяжесть протекания заболевания зависит от возраста пациента, защитных сил организма и характера возбудителя патологии. Лечение назначает врач после проведения соответствующих исследований.
О чем говорят симптомы
Насморк – один из признаков пневмонии. По этой причине патология редко протекает без ринита. Насморк может возникать и после перенесенной пневмонии. Его появление связано с возникновением осложнений. Обычно насморк возникает на фоне развития синусита или гайморита.

После пневмонии защитные силы организма ослабевают. В результате иммунитет оказывается бессилен перед бактериями и вирусами. При попадании в организм они ищут слабые места для размножения. Таковой областью являются слизистые оболочки носовых пазух. Влажная и теплая среда, узкие ходы – идеальные условия для вирусов и бактерий. Они и провоцируют появление насморка после воспаления легких.
Вирусная или бактериальная
Обычно пневмония возникает из-за проникновения в организм вирусов. Однако после первичного заражения спровоцировать воспаление легких могут и бактерии. Чтобы назначить правильную терапию, врач должен определить характер заболевания. Лечение вирусной и бактериальной патологии не проводится одинаковыми препаратами. Понять, что именно спровоцировало появление воспаления легких непросто, поскольку заболевания имеют схожую симптоматику. Однако есть некоторые признаки, характерные только для вирусной или бактериальной пневмонии.
Симптоматика вирусного заболевания:
- незначительное повышение температуры;
- головная боль;
- сильный кашель;
- гиперпотливость;
- ухудшение аппетита;
- размытость шумов легких.
Заболевание также приводит к снижению иммунитета, из-за чего к болезни могут присоединиться другие патологии.
Бактериальное воспаление легких имеет такие признаки как:
- лихорадка;
- резкое ухудшение самочувствия больного;
- затрудненность дыхания;
- отчетливый шум в той стороне легких, где находится очаг заболевания.
Если патология спровоцирована микоплазмами, то больной сначала почувствует сильную усталость, одновременно с этим у него возникнет сухой кашель. Спустя несколько дней у пациента возникнут высыпания на эпидермисе, а кашель станет влажным с отхаркиванием мокроты.
Если болезнь спровоцировали пневмококки, то у пациента появится боль со стороны пораженного легкого. Для такой патологии характерен также кашель с мокротой, в которой присутствуют следы крови.
Пневмония часто возникает на фоне насморка, гриппа, ветрянки и других инфекционных заболеваний. В этом случае при терапии больному не становится лучше даже спустя две недели лечения. Симптоматика усиливается, что свидетельствует о развитии воспаления легких на фоне инфекционных патологий.
Ринит как симптом воспаления легких
Ринит часто является причиной возникновения пневмонии. Это связано с тем, что при насморке происходит поражение верхнего респираторного тракта. При отсутствии эффективного лечения воспалительный процесс спускается в легкие. В результате развивается пневмония.
Когда возникает заболевание, ринит остается. В некоторых случаях симптоматика усиливается. Чтобы избавиться от основного заболевания и насморка, необходима соответствующая терапия.
Причины насморка:
- проникновение в организм вирусов и бактерий;
- аллергические реакции;
- доброкачественные образования на слизистых носовых пазух;
- нарушение строения носа, которое наблюдается у человека с рождения;
- увеличение размеров аденоидов;
- попадание в носовые пазухи инородного тела.
К возникновению пневмонии приводит только вирусный и бактериальный ринит.
Диагностика и лечение
Чтобы понять причину появления ринита во время или после пневмонии, рекомендуется обратиться к ЛОРу. Обычно врач назначает компьютерную томографию или рентген. По результатам этих исследований специалист выносит заключение. После диагностики патологии ЛОР назначает терапию.
Для лечения насморка при воспалении легких:
- нестероидные противовоспалительные лекарства;
- антигистаминные препараты, обладающие противоотечными свойствами.
При повышенной температуре тела врач назначает жаропонижающие средства.
Если насморк появился после воспаления легких, то терапия проводится, прежде всего, заболевания, ставшего причиной ринита. Обычно она основывается на использовании антибиотиков местного или широкого спектра действий. Для избавления от заложенности носа может быть назначена физиотерапия.
Если диагностирован гайморит, то врач может назначить пункцию гайморовых пазух или оперативное вмешательство. Такие методы лечения актуальны в том случае, если консервативная терапия доказала свою неактуальность.
Чтобы после болезни не возникли осложнения, достаточно придерживаться правил лечения и соблюдать все рекомендации специалиста.
Подведение итогов
Если появился насморк при пневмонии или после патологии, то рекомендуется обратиться к врачу. Ринит может свидетельствовать о развитии серьезных осложнений, возникших на фоне воспаления легких. Правильно подобранная и своевременно начатая терапия в этом случае поможет избежать более серьезных последствий для организма – заболеваний головного мозга и других опасных болезней.
Источник
Пневмония – это распространенный недуг, поражающий взрослых и детей, который требует своевременного и грамотного лечения. В противном случае его последствия могут быть весьма плачевны. Одним из основных симптомов воспаления легких является выделение мокроты. Такие выделения могут иметь различный цвет, что помогает специалисту сделать правильное заключение о характере и тяжести заболевания.
- Мокрота серого или белого цвета
- Желтая мокрота
- Зеленый оттенок выделений
- Наличие мокроты темного цвета
- Мокрота с кровью
- Особенности проведения анализа мокроты
Общие сведения
Сама по себе пневмония возникает очень редко. В большинстве случаев развитие данного заболевания происходит вследствие запущенных форм других болезней, связанных с дыхательной системой. Воспаление легких может иметь различный характер, в зависимости от которого назначается конкретный курс лечения.
 Так, пневмония бывает:
Так, пневмония бывает:
- Бактериальная,
- Смешанная,
- Грибковая,
- Вирусная.
Мокрота при пневмонии является одним из основных симптомов у взрослых и детей. И основным фактором, принимаемым во внимание при постановке диагноза, является ее цвет. Кроме того, цвет мокроты (к примеру, выделения с кровью) может свидетельствовать о наличии других заболеваний.
Выделения, наблюдающиеся при пневмонии, имеют патологический характер. Все начинается с выделений из носа, которые могут иметь вид гнойной серозной жидкости, иногда с кровью.
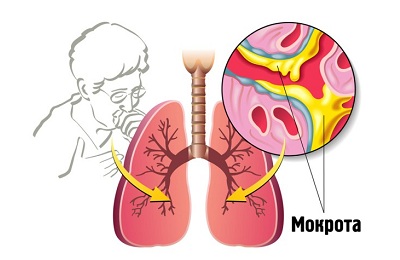
Далее ввиду резко увеличивающейся слизи в органах дыхания появляется мокрота, которая отхаркивается при кашле. В мокроте могут содержаться продукты клеточного распада, микроорганизмы, компоненты крови, пыль и т. д. Цвет выделений напрямую зависит от характера патологии, протекающей в организме пациента. Мокрота может быть практически любого цвета, начиная от белого и заканчивая черным.
Мокрота серого или белого цвета
Сюда же относится и прозрачная мокрота, выделение которой является абсолютно нормальным для человеческого организма, как у взрослых, так и у детей.
 Однако в случае чрезмерного ее выделения могут появиться подозрения на развитие следующих заболеваний:
Однако в случае чрезмерного ее выделения могут появиться подозрения на развитие следующих заболеваний:
- Хронический бронхит,
- Аллергия,
- Отек легких,
- Инфекции дыхательных путей.
Появление сероватых выделений может быть спровоцировано сильным загрязнением воздуха или курением.
Желтая мокрота
Наличие желтых выделений – это чаще всего следствие аллергии и воспалительных реакций. Наиболее частыми заболеваниями, при которых появляется слизь желтого оттенка, являются:
- Острое воспаление легких,
- Острый бронхит.
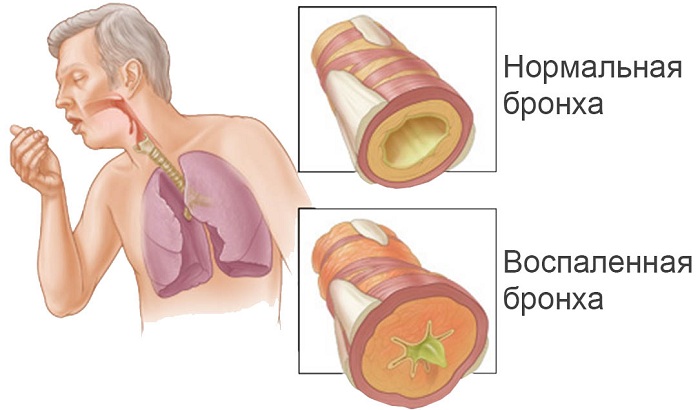
Бронхит
Желтая мокрота может свидетельствовать о борьбе организма с вирусом. В таком случае данный оттенок является признаком того, что иммунная система функционирует нормально, а в организме присутствует инфекция верхних дыхательных путей.
Густая мокрота темно-желтого оттенка является следствием бактериальной инфекции, возникающей при синусите. Поэтому при наличии данного симптома больному следует немедленно обратиться к специалисту.
Желтая мокрота может быть признаком астмы.
Зеленый оттенок выделений
Если во время кашля выделяется слизь зеленого цвета, то это может быть свидетельством того, что в организме пациента развивается хроническая инфекция. Такой оттенок является следствием распада нейтрофилов, который возникает при высвобождении ферментов из клеток.
В больших количествах зеленая слизь может появляться при воспалениях, носящих неинфекционный характер.
Однако зеленый гной может быть свидетельством наличия и таких заболеваний, как:
- Абсцесс легкого,
- Пневмония,
- Кистозный фиброз.

Воспаление легких (пневмония)
Кроме зеленых выделений у пациента также может наблюдаться лихорадка, общая слабость, кашель, а также потеря аппетита. В случае наличия подобных симптомов необходимо незамедлительно обратиться к врачу.
Наличие мокроты темного цвета
Коричневый или черный оттенок выделений может указывать на присутствие «старой» крови. Данный цвет является следствием гибели эритроцитов, вследствие чего происходит высвобождение гемосидерина из гемоглобина.
В такие оттенки слизь могут окрашивать материалы органического и неорганического происхождения.
 И это один из симптомов следующих заболеваний:
И это один из симптомов следующих заболеваний:
- пневмокониоз,
- рак легких,
- туберкулез,
- хроническая пневмония,
- хронический бронхит.
При крупозной пневмонии слизь имеет ржавый оттенок и вязкую консистенцию. Если пациент при наличии таких симптомов является хроническим курильщиком, то от данной пагубной привычки придется отказаться.
Следует также помнить и о том, что окрашивание слизи в коричневый цвет может происходить при употреблении таких напитков и продуктов, как вино, кофе, шоколад.
Если же коричневая мокрота присутствует длительное время, то это верный признак для обращения к специалисту.
Мокрота с кровью
Красные или розовые выделения свидетельствуют о присутствии крови. Слизь с кровью может иметь характерные полосы или пятна, не обязательно она должна иметь равномерное окрашивание. Наличие розовой слизи говорит о том, что в организме присутствуют кровотечения в небольших количествах.
Наиболее опасным заболеванием, при котором присутствуют выделения с кровью, является рак легких.
Но к счастью, онкология является не единственным заболеванием с подобными симптомами. Выделения с кровью могут присутствовать также в следующих случаях:
-
 туберкулез,
туберкулез, - пневмококковая пневмония,
- внутреннее кровотечение,
- легочная эмболия,
- абсцесс легкого,
- отек легких, развивающийся на форе хронической сердечной недостаточности.
Следует помнить, что слизь с кровью является симптомом серьезного заболевания, а потому лечение в данном случае должно наступить незамедлительно.
Особенности проведения анализа мокроты
Микроскопическое исследование на посев позволяет выявить характер окраски слизи по Грамму. То есть, в первую очередь определяется принадлежность бактерий к грамположительным или грамотрицательным.
Данное исследование длится несколько часов и позволяет определить дальнейший курс лечения. Чтобы провести анализ, необходимо соблюсти следующие условия:
-
 Обязательным условием является проведение заборы мокроты до начала антибактериальной терапии.
Обязательным условием является проведение заборы мокроты до начала антибактериальной терапии. - Сдача слизи должна осуществляться строго натощак. Дело в том, что пища имеет свойство окрашивать выделения. Также пациент должен предварительно почистить зубы. Это необходимо для того, чтобы входящие в состав зубного налета бактерии не попали анализ.
- Перед исследованием пациент должен принять на ночь муколитик, запив таблетку большим количеством жидкости. Это делается для того, чтобы улучшить отхождение патологического секрета. Мокрота лучше отходит после употребления минеральной воды со щелочным составом.
- Непосредственный сбор материала для исследования на посев осуществляется после откашливания, которое следует за максимально глубоким вдохом. Только в этом случае удается получить патологический секрет из наиболее далеких отделов респираторного тракта.
-
 Мокрота собирается в специальные стерильные контейнеры, изготовленные из пластика. Они продаются в аптеке. Для сбора материала используется две емкости.
Мокрота собирается в специальные стерильные контейнеры, изготовленные из пластика. Они продаются в аптеке. Для сбора материала используется две емкости. - Материал должен быть доставлен в лабораторию для исследования в максимально короткие сроки. В случае если мокрота поменяла цвет в процессе транспортировки, ее необходимо утилизировать.
Воспаление легких – это очень серьезное заболевание, которое поражает как взрослых, так и детей. Поэтому при появлении слизи необходимо незамедлительно обратиться к специалисту.
Загрузка…
Источник
Мокрота при пневмонии представляет собой слизь, с незначительным содержанием лимфоцитов и макрофагов, это естественный секрет трахеи. Мокрота необходима для очищения дыхательных путей, при пневмонии она выводит из организма инородные частички, продукты разложения бактерий и саму патогенную микрофлору. В норме, количество выделений не должно превышать 100 мл в сутки, однако, в некоторых случаях при воспалении легких объем выделяемой мокроты может достигать до 1 л в сутки.
Содержание
Особенности мокроты
С возникновением пневмонии, количество выделяемой мокроты сразу же возрастает. Однако, выводиться из организма она начинает далеко не сразу. Ведь изначально кашель, как правило, сухой и лишь спустя некоторое время он становится продуктивным, начинает откашливаться мокрота. Иногда, кашель и вовсе может долго не переходить во влажный. Мокрота попросту не выводится из организма из-за своей вязкости и отравляет организм, находясь в легких. В таком случае необходимо стимулировать переход сухого кашля во влажный (с выделениями) с помощью лекарственных препаратов.
Повышенное количество мокроты при воспалении легких означает, что в организме происходит борьба с инфекцией. Слишком большие объемы выделений, 0,5-0,7 л в сутки и более свидетельствуют об отеке легких. При этом, чем более густые выделения, тем более развит отек. Наличие в выделениях гноя свидетельствует об образовании в легких гнойных абсцессов. Часто, в таком случае помимо гноя в выделениях присутствуют и частички крови. Наиболее важным и информативным внешним критерием является ее цвет.
Разновидности мокроты
Цвет мокроты при пневмонии поможет определить особенности заболевания и состояния здоровья пациента. Рационально анализировать мокроту, собранную рано утром, до приема пищи, поскольку употребление некоторых продуктов может оказать влияние на ее цвет. То есть пищевые добавки и красители попросту могут исказить ее естественный цвет, в следствии чего анализ будет попросту неверным. Так что же может означать цвет мокроты?
Белая либо слегка серая
Это естественный цвет выделений, характерный для нормального протекания простых инфекционных заболеваний либо аллергических реакций. Оттенок зависит от частоты курения сигарет. Так, например, у не курящего человека наблюдается белая слизистая мокрота, с каждой выкуреной сигаретой она становится все темнее и темнее. Однако, ее оттенок зависит и от вдыхаемого воздуха. При вдыхании большого количества пыли либо при долгом нахождении в загрязненной среде мокрота так же может приобрести сероватый оттенок.
В целом же, белый цвет мокроты при пневмонии характерен для начальной стадии заболевания, когда только начинают проявляться первые симптомы.
Желтого оттенка
По мере развития пневмонии, белая мокрота густеет, приобретает цвет и неприятный запах. Желтый оттенок выделений свидетельствует о нормальном функционировании иммунной системы, то есть о эффективной борьбе с инфекцией.
Зеленого оттенка
Зеленый оттенок выделений, как правило, говорит о хронической форме заболевания. Также, в редких случаях мокрота приобретает зеленоватый оттенок при длительном течении воспалительного процесса. Однако, важно отличать именно гнойную мокроту зеленоватого оттенка, поскольку при многих заболеваниях неинфекционного характера выделяется слизь похожего оттенка.
Темного оттенка
Это могут быть выделения как темно коричневого, так и черного оттенка. Мокрота таких цветов указывает на наличие в ее составе уже отмершей, «старой» крови. Отмершие эритроциты отмирают, высвобождая гемосидерин. Подобные выделения наиболее характерны при крупозной пневмонии.
Лабораторный анализ выделений
Лабораторный анализ мокроты при подозрении на воспаление легких играет очень важную роль. Он не только помогает определить наличие заболевания, но позволяет определить конкретный вид микроорганизма-возбудителя. На основании анализа выделений можно поставить более точный анализ и назначить адекватное лечение.
Так, при микроскопических исследованиях, о пневмонии свидетельствует наличие в выделениях:
• Спиралей Куршмана;• Элементов крови;• Эпителиальных клеток;• Кристаллов Шарко-Лейдена;• Альвеолярных макрофагов.
Для уточнения анализа и определения возбудителя проводится бактериальный анализ. Именно на основании бактериологических исследований назначаются эффективные антибиотики. Возбудителями пневмонии могут являться множество микроорганизмов, основные и наиболее частые из них:
• Пневмококки;• Стрептококки;• Стафилококки;• Бактерии Фридлендера;• Микоплазмы;• Клебсиеллы. Сдается мокрота для проведения микроскопического и бактериального исследования в специальной баночке для сбора анализов. Объем сдаваемых выделений из ротовой полости должен быть не менее 1 см3.
Лечение влажного кашля
Важно понимать, что пневмония не лечится одним лишь приемом симптоматических лекарственных препаратов, то есть препаратов, направленных на облегчение симптомов. Это лишь часть комплексного лечения. Также, частой ошибкой является прием кашлеутоляющих средств. Кашель является естественным защитным рефлексом, способствующим выведению инфекции и токсинов из организма. Кашлеутоляющие препараты воздействуют на часть мозга, которая отвечает за данный защитный рефлекс, притупляя его. Таким образом, токсины, гной и инфекция не выводятся из дыхательных путей и причиняют значительный вред организму.
Среди медикаментозных препаратов, назначаемых для лечения влажного кашля при пневмонии:
1. Муколитические средства;
2. Отхаркивающие средства;
3. Антигистаминные средства.
Муколитические и отхаркивающие лекарственные препараты стабилизируют выделение секрета, способствуют разжижению мокроты и более быстрому ее выведению из дыхательных путей. Антигистаминные средства назначаются при наличии аллергических реакций, то есть когда причиной кашля является аллергия. Все вышеописанные препараты назначаются исключительно специалистом, в зависимости от состояния здоровья пациента, особенностей протекания заболевания и наличия противопоказаний.
Помимо приема медикаментов, больному необходимо обеспечить постельный режим. Обильное питье и увлажнение воздуха в помещении также способствует разжижению слизи и более быстрому отхождению из дыхательных путей. В качестве дополнительных методов лечения могут быть использованы ингаляции.
————————————————————Огромная просьба, поставьте пожалуйста справа лайк и нажмите подписаться, это очень поможет развитию канала, спасибо)
Источник


