Золотой стандарт диагностики при пневмонии


СТАНДАРТЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ ПНЕВМОНИЙ

Пневмония относится к наиболее распространённым заболеваниям человека. В Новгородской области за последнее десятилетие заболеваемость пневмонией по обращаемости увеличилась на 32%. При этом больничная летальность от пневмонии выросла в 4 раза. По общероссийским данным, пневмония занимает 1 -е место среди причин летальности от инфекционных болезней и 6 — е место среди всех причин летальности. (по данным академика РАМН Чучалина А. Г. и к. м. н. Авдеева С. Н. , Москва, НИИ пульмонологии). Многие авторы отмечают недостаточный уровень диагностики и выбранной тактики лечения пневмоний в нашей стране. Между тем, успех в лечении пневмоний во многом зависит от «первичного звена» здравоохранения.

Пневмония — внебольничная — внутрибольничная (госпитальная) — аспирационная — на фоне иммунодефицита (атипичная)

Внебольничная пневмония- острое инфекционное заболевание, преимущественно бактериальной природы, возникшее во внебольничных условиях, проявляющееся симптомами поражения нижних дыхательных путей (лихорадка, кашель, выделение мокроты, возможно гнойной, боли в груди, одышка) и рентгенологическими свидетельствами «свежих» очагово- инфильтративных изменений в легких при отсутствии очевидной диагностической альтернативы.

Внебольничные пневмонии: У лиц до 60 лет и без сопутствующей хронической патологии У лиц старше 60 лет и (или) с сопутсвующими хроническими заболеваниями Связанные с недавним медицинским вмешательством (гемодиализ, недавнее лечение в стационаре по другому поводу, антибиотикотерапия по любому проводу за 3 мес. до развития пневмонии, проч. )


Патогенетические механизмы развития пневмонии Попадание микроба в Снижение или нижние отделы отсутствие кашлевого дыхательных путей: рефлекса 1. аспирация Нарушение микрофлоры глотки мукоцилиарного 2. вдыхание аэрозоля, клиренса, эвакуации содержащего микроорганизмы мокроты 3. гематогенный путь Бронхиальная из внелёгочного очага обструкция инфекции Нарушение фагоцитоза 4. непосредственное Снижение общей распространение реактивности организма инфекции из соседних больного, угнетение поражённых тканей иммунитета Отек лёгких, застойные явления в малом круге

Клинические особенности «крупозной пневмонии» Пневмония вызвана пневмококком Острое, бурное начало за несколько часов Высокая лихорадка (до 39 и выше) с выраженным интоксикационным синдромом Боли а грудной клетке, со 2 -го дня кашель Появление бурой, ржавой мокроты на 2 -е сутки Признаки правосторонней лобарной инфильтрации, часто – с плевральным выпотом, выявляемые при рентгеновском исследовании Развитие заболевания у лиц молодого и среднего возраста, без сопутствующей хронической патологии





Клинические синдромы при пневмонии. Общеинтоксикационный синдром: повышение температуры тела (фебрильная или субфибрильная), слабость, заторможенность, спутанность сознания, адинамия, потливость, головные боли, снижение аппетита, диспептические явления, др. Бронхо-лёгочно-плевральный синдром кашель сухой , затем с гнойной мокротой, одышка, боль в грудной клетке, связанная с дыханием.

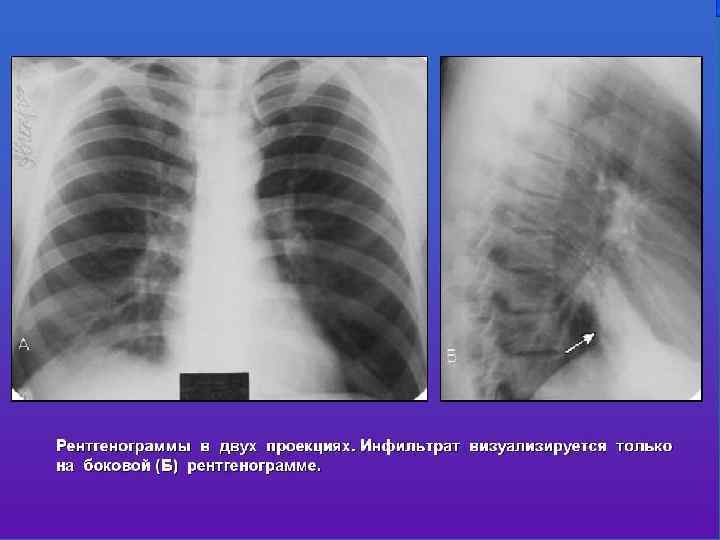
Диагностический стандарт диагностики и лечения пневмонии утвержден приказом МЗ РФ от 9. 10. 98 г. № 300. Клинические критерии: Жалобы • Местные симптомы: кашель сухой или с мокротой, кровохарканье, боль в грудной клетке. • Общие симптомы: лихорадка выше 38°С, интоксикация. Физикальные данные • Локальность изменений: крепитации, мелкопузырчатые хрипы, притупление перкуторного звука, усиление голосового дрожания Объективные критерии • Рентгенография органов грудной клетки в 2 проекциях (назначается и при неполном наборе клинических симптомов). • Микробиологическое исследование: => окраска мазка по Грамму => посев мокроты с количественным определением КОЕ/мл и чувствительности к антибиотикам. • Клинический анализ крови Перечисленные критерии достаточны для диагностики и лечения пневмоний на амбулаторном этапе и при типичном неосложнённом течении пневмоний. Важен комплексный подход к диагностике.

Если при обследовании пациента с лихорадкой, жалобами на кашель, одышку, отделение мокроты и/или боли в груди рентгенологическое исследование органов грудной клетки оказываются недоступными и отсутствует соответствующая локальная симптоматика (укорочение/тупость перкуторного звука над пораженным участком легкого, локально выслушиваемое бронхиальное дыхание, фокус звучных мелкопузырчатых хрипов или инспираторной крепитации, усиление бронхофонии и голосового дрожания), то предположение о внебольничной пневмонии становится маловероятным

«Золотой стандарт» пневмонии Повышение температуры тела до 38 и выше более суток, острое начало заболевания кашель с гнойной мокротой, Локальное изменение физикальных данных при объективном обследовании больного (при аускультации, перкуссии, др. ) Наличие «свежих» инфильтративный изменений при рентгеновском обследовании пациента Лейкоцитоз ( реже — лейкопения) периферической крови Наличие трех из вышеперечисленных признаков — диагноз пневмонии вероятен, все пять признаков – диагноз пневмонии достоверен.

«…Больные пневмонией чаще всего не нуждаются в госпитализации ( в 80% случаев)…» (А. Г. Чучалин, «Тяжёлые внебольничные пневмонии» , Москва. ) По тяжести течения пневмонии: Не требующие госпитализации (летальность 1 %) Требующие госпитализации в терапевтический стационар (летальность до 10%) Требующие экстренной госпитализации в отделение интенсивной терапии стационара — это больные, имеющие такие осложнения пневмонии, как острая дыхательная недостаточность, признаки септического шока, острая почечная недостаточность (диурез менее 20 мл/час), кома, менингит, ДВС-синдром , другие жизнеугрожающие состояния

Критерии для госпитализации: 1. Возраст старше 60 лет 2. Сопутствующие хронические заболевания: — хроническая обструктивная болезнь легких — бронхоэктазы — злокачественные новообразования — застойная сердечная недостаточность — хроническая почечная недостаточность — сахарный диабет — хронический алкоголизм и наркомания, др. 3. признаки иммунодефицита 4. неэффективное амбулаторное лечение в течение 3 — 4 дней 5. возможный аспирационный механизм развития пневмонии

7. Данные физического обследования, отражающие тяжесть инфекционного процесса: — число дыханий >30 в минуту — нарушение сознания пациента — нестабильная гемодинамика (АД ниже 90/60 мм рт. ст, пульс выше 100 в 1 мин. ) -септический шок 8. Данные рентгеновского и лабораторного обследования: — многодолевое поражение при рентгеновском исследовании, или наличие инфекционных «метастазов» — экссудативный плеврит — абсцедирование — лейкопения менее 4 • 10*9/л или лейкоцитоз более 20 • 10*9/л — анемия — гемоглобин менее 90 г/л — признаки почечной недостаточности (мочевина сыворотки более 7 ммоль/л) 9. социальные показания

Лечение пневмонии. Цели лечения: — эрадикация возбудителя -купирование симптомов заболевания — нормализация лабораторных показателей и функциональных нарушений — разрешение инфильтративных изменений в легочной ткани — профилактика осложнений заболевания

Принципы лечения пневмонии. 1. Раннее начало антибактериальной терапии, с учетом особенностей клинической картины и предполагаемого возбудителя. Отказ от АБТ – при нормализации тем-ры в течении 4 -5 дней 2. Дезинтоксикационные мероприятия (инфузионная терапия, обильное питьё, энтеродез) 3. Создание адекватного бронхиального дренажа (бронхолитики, отхаркивающие, муколитики, физиопроцедуры). 4. Контроль показателей гемодинамики, функции печени и почек. 5. Улучшение микроциркуляции, контроль свертывающей системы крови (гепарин, дипиридамол, трентал, микродозы аспирина) 6. Противовоспалительная терапия (глюкокортикостероиды, эреспал, физиопроцедуры) НПВС не показаны! 7. При необходимости – иммунокоррегирующая терапия (тималин, ликопид, иммуноглобулины, др. ) 8. Антиоксиданты (витамины Е, С, препараты селена, др. )

Выбор антибиотика при внебольничной пневмонии. При внебольничной пневмонии препаратами выбора являются пенициллины, в том числе с клавулановой кислотой, макролиды, цефалоспорины. Способ введения антибиотика зависит от тяжести течения пневмонии.

Антибактериальная терапия внебольничных пневмоний у амбулаторных больных Группа Возбудители Антибактериальные Альтернативные препараты выбора антибиотики 1. Нетяжелая Пневмококк, Амоксициллин внутрь, Респираторные пневмония у Гемофильная или фторхинолоны пациентов в палочка, Макролиды внутрь, (левофлоксацин, возрасте до Хламидии, Цефалоспорины 1 и 2 моксифлоксаци 60 лет без Микоплазма поколения внутрь или н, сопутствующи иньекионно спарфлоксацин) х заболеваний внутрь 2. Нетяжелая Пневмококк, Амоксициллин + Респираторные пневмония у Гемофильная клавулановая кислота фторхинолоны пациентов палочка, внутрь или (левофлоксацин, старше 60 лет Хламидии, Цефалоспорины 2 и 3 моксифлоксаци и/или с Стафилококк, поколения внутрь или н, сопутствую- Энтеро- иньекционно спарфлоксацин) щими бактерии, (Цефуроксим аксетил внутрь заболеваниям клебсиелла 0, 5, цефиксим 0, 4 и внутрь)

Полусинтетические пенициллины в лечении внебольничной пневмонии. n Эффективны : высокая активность против Грамм (+) патогенов, Спектр активности расширен за счёт устойчивых штаммов микроорганизмов, некоторых Грамм (-)патогенов, хорошо проникают в ткани, высокая биодоступность, малая токсичность Противопоказаны: первый триместр беременности, лактация, аллергические реакции, кандидозы слизистых Фармакологическое Торговое название дозы название препарата амоксициллин Амоксициллин, По 250 -500 мг-3 раза в Флемоксин солютаб, день Амоксициллин + Панклав Табл. 250 мг/125 мг № 15 клавулановая кислота 500 мг/125 мг№ 20 Табл. 625 мг-3 раза в день Амоксиклав Аугментин, курам, Амоклавин, др.

макролиды Фармакологическое Торговые названия Дозы название препарата кларитромицин Клацид, Клацид СР, криксан, Табл. 250 мг, 500 мг фромилид в 2 приёма мидекамицин макропен Табл. 400 мг в 3 приёма рокситромицин Рулид, роксибид, роксимизан 300 мг в 1 -2 приёма азитромицин Азитрокс, сумамед, зимакс, Таб. , капс. по хемомицин, зи-фактор, 250 мг, 500 мг в 2 -1 приём Эффективны: высокая активность против Грамм (+) и многих Грамм(-) микроорганизмов, внутриклеточных патогенов(хламидии, микоплазма), анаэробов и др. атипичных возбудителей. Безопасны: при аллергии к пенициллинам Осложнения: нарушения со стороны ЖКТ, фотосенсибилизация Противопоказаны: беременность, лактация, индивидуальная непереносимость
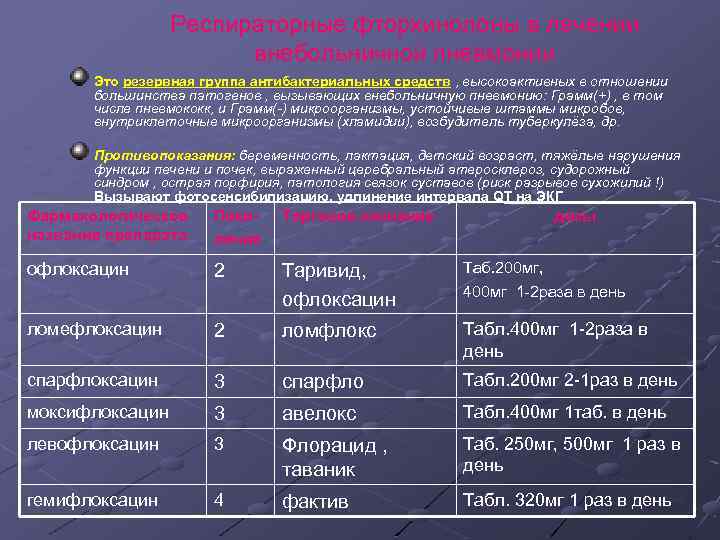
Респираторные фторхинолоны в лечении внебольничной пневмонии Это резервная группа антибактериальных средств , высокоактивных в отношении большинства патогенов , вызывающих внебольничную пневмонию: Грамм(+) , в том числе пневмококк, и Грамм(-) микроорганизмы, устойчивые штаммы микробов, внутриклеточные микроорганизмы (хламидии), возбудитель туберкулёза, др. Противопоказания: беременность, лактация, детский возраст, тяжёлые нарушения функции печени и почек, выраженный церебральный атеросклероз, судорожный синдром , острая порфирия, патология связок суставов (риск разрывов сухожилий !) Вызывают фотосенсибилизацию, удлинение интервала QT на ЭКГ Фармакологическое Поко- Торговое название дозы название препарата ление офлоксацин 2 Таривид, Таб. 200 мг, 400 мг 1 -2 раза в день офлоксацин ломефлоксацин 2 ломфлокс Табл. 400 мг 1 -2 раза в день спарфлоксацин 3 спарфло Табл. 200 мг 2 -1 раз в день моксифлоксацин 3 авелокс Табл. 400 мг 1 таб. в день левофлоксацин 3 Флорацид , Таб. 250 мг, 500 мг 1 раз в таваник день гемифлоксацин 4 фактив Табл. 320 мг 1 раз в день

Спарфло (спарфлоксацин)- «респираторный» фторхинолон 3 -го поколения Объединяет положительные свойства пенициллинов и макролидов в отношении патологической респираторной микрофлоры не оказывает токсического действия на клетки человека из-за различия ферментных систем бактерий и человека. Хорошо переносится пациентами. Высокоэффективен, имеет широкий спектр активности (пневмококк, микоплазма, хламидии, стафилококк, стрептококк, микобактерии TBC, др. ) Создает максимальные концентрации в лёгочной ткани и почках

Спарфло: режим дозирования. Начальная доза – 400 мг (2 таблетки по 200 мг) утром независимо от приёма пищи В последующие дни – по 1 таблетке 200 мг один раз в день, строго соблюдая 24 – часовой интервал между приёмами Продолжительность лечения 5 – 10 дней (до 14 дней)

Средняя стоимость «респираторных» фторхинолонов Торговое название Средняя цена Авелокс Около 600 руб. Таваник 620 руб. Фактив около 1000 руб. Спарфло около 250 руб.

Ошибки при лечении внебольничных пневмоний. 1. Ошибочное представление о пневмонии, возникшей в амбулаторных условия у пациентов с изменением иммунологической реактивности, с др. . проводимым хроническими заболеваниями, лечением др. заболвания, как о банальной внебольничной пневмонии и, соответственно, неверный выбор антибактериального препарата для начала терапии. 2. Позднее начало антибиотикотерапии. Назначение антибиотика позже 4 — 6 часов от начала заболевания достоверно увеличивает смертность. 3. Частая смена антибактериального препарата. Смена препарата возможна при низкой его эффективности не ранее 48 часов от начала лечения. 4. Продолжение антибактериальной терапии при сохранении отдельных рентгенологических и/или лабораторных изменений вплоть до полного их исчезновения 5. Систематическое, длительное применение НПВС (жаропонижающих) 6. Применение антибактериальных препаратов с заведомо доказанной неэффективностью в отношении респираторных патогенов.

Противопоказаны при пневмонии: Гентамицин при внебольничной пневмонии Ципрофлоксацин при внебольницной пневмонии Ампициллин внутрь и цефазолин при внебольничной пневмонии Бисептол при внебольничной пневмонии (кроме пневмоцистной пневмонии при иммунодефиците) Комбинирование антибиотика с нистатином

Профилактика пневмонии. Санация полости рта. Вакцинация против гриппа и пневмококковой инфекции. Вакцинации подлежат лица старше 65 лет, с хроническими заболеваниями сердечно — сосудистой системы, лёгких, крови, сахарным диабетом, алкоголизмом, хронической почечной недостаточностью, онкопатологией, контингент домов престарелых, лица , получающие имунносупрессивные средства. Отказ от вредных привычек, злоупотребления алкоголем. Здоровый образ жизни. Лечение гастро — эзофагального рефлюкса. Рациональный приём седативных

Спасибо за внимание!
Источник
Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
Внебольничные пневмонии: диагностика и лечение
Игорь Викторович Лещенко
Профессор курса туберкулеза и пульмонологии ФУВ Уральской государственной
медицинской академии, г. Екатеринбург.
Зинаида Давыдовна Бобылева
Канд. мед. наук, главный терапевтСвердловской области.
Внебольничная пневмония (ВП) относится к группе инфекционных
заболеваний нижних отделов дыхательных путей, которые включают, кроме пневмонии,
острый бронхит, обострение хронической обструктивной болезни легких (ХОБЛ) и
осложненные случаи гриппа.
Эпидемиологическими исследованиями установлено, что более 25%
случаев обращений к врачам связано с заболеваниями дыхательных путей. Около
одной трети из них приходится на инфекционные заболевания нижних отделов
дыхательных путей [1]. Заболеваемость пневмонией составляет от 3 до 15 случаев
на 1000 населения и отличается определенной цикличностью. Так, в Свердловской
области заболеваемость пневмониями на протяжении ряда лет колеблется следующим
образом: в 1993 г. – 4,7 случая на 1000 населения, в 1996 г. – 3,9 и в 2001 г. –
4,7.
Летальность при пневмониях достигает 5% и более, среди лиц
пожилого возраста она возрастает до 15–20%. Пневмония занимает шестое место
среди всех причин смертности. Пневмония – одно из наиболее распространенных и в
то же время плохо диагностируемых заболеваний органов дыхания. Только у одной
трети пациентов с пневмонией правильный диагноз устанавливается при обращении к
врачу в амбулаторных условиях, из них в первые три дня болезни – лишь у 35%.
Между тем, ранняя диагностика пневмонии и своевременно начатое лечение во многом
определяют прогноз заболевания.
Решение о госпитализации пациента или лечении его в домашних
условиях является, возможно, наиболее важным клиническим заключением,
принимаемым врачом в течение всей болезни. Это решение имеет непосредственное
отношение к определению места, оценке лабораторных исследований, выбору
антибактериальной терапии и стоимости лечения.
В настоящее время принцип обязательной госпитализации всех
пациентов с пневмонией утратил свое значение. Появление в клинической практике
антибактериальных препаратов с оптимальным спектром действия, достигающих
высоких концентраций в легочной ткани при пероральном приеме, позволяет
осуществлять лечение большинства пациентов в амбулаторных условиях.
Немаловажна и экономическая сторона такой переориентации тактики
лечения ВП, поскольку госпитализация значительно его удорожает. В нынешних
условиях преимущества стационара перед поликлиникой часто сомнительны.
Стационары зачастую не могут предложить условия пребывания лучше домашних, а
скученность в палатах, особенно в осенне-зимний период, способствует
распространению инфекции, возникновению нозокомиальных пневмоний.
В международных исследованиях показано, что стоимость лечения
пневмонии в стационаре в 20 раз больше, чем в домашних условиях. Несмотря на
имеющиеся международные и национальные рекомендации по лечению пневмоний, в
поликлиниках продолжается практика назначения при пневмонии малоэффективных
антибактериальных препаратов: гентамицина, ципрофлоксацина, бисептола,
ампициллина внутрь.
Решением Комиссии по антибиотической политике МЗ РФ признано,
что распространенную практику широкого использования аминогликозидов при лечении
внебольничных пневмоний следует признать ошибочной, так как аминогликозиды
реально не обладают антипневмококковой активностью [2]. Необоснованное
назначение перечисленных лекарственных средств ведет к повышению устойчивости
бактериальных патогенов к антибиотикам, усугубляет течение заболевания, приводит
к росту числа госпитализаций и к неблагоприятным исходам.
Данная статья составлена на основании международных клинических
рекомендаций и стандартов по диагностике и лечению ВП у взрослых [3–6]. Поиск
научных данных за 10 лет проводился в системах: UpToDate, Cochrane Library,
Clinical Evidence, Medline, MD_Consult. Полученный материал послужил основой для
создания в Министерстве здравоохранения Свердловской области территориального
стандарта по ВП.
Определение пневмонии
Пневмония – острое инфекционное заболевание преимущественно
бактериальной этиологии, сопровождаемое очаговым или сегментарным поражением
паренхимы легких, наличием внутриальвеолярной инфильтрации, выявляемой при
физикальном и/или рентгенологическом исследовании органов грудной клетки, и
выраженными в различной степени лихорадочной реакцией и интоксикацией организма.
Диагностика
Диагноз пневмонии устанавливается на основании клинических и
объективных критериев.
Клинические критерии
А. Жалобы:
местные симптомы: кашель (с мокротой или сухой) или изменение
цвета мокроты у пациентов с хроническим кашлем, кровохарканье, боль при
дыхании или дискомфорт в грудной клетке;общие симптомы: лихорадка или гипотермия, озноб, симптомы
интоксикации и неспецифические симптомы (слабость, усталость, миалгия, боль в
животе, потливость, снижение аппетита, головная боль).
Б. Физикальные данные:
притупление перкуторного звука, усиление голосового дрожания,
крепитация, мелкопузырчатые хрипы.
Инструментальные критерии
А. Рентгенография (крупнокадровая флюорография) органов грудной
клетки в двух проекциях: очаговое затемнение (инфильтрация в легочной ткани)
различной интенсивности, локализации и протяженности.
Б. Клинический анализ крови: лейкоцитоз, абсолютный нейтрофилез,
палочкоядерный сдвиг, ускоренная СОЭ.
Решение вопроса о госпитализации
Больных ВП следует лечить амбулаторно, госпитализировать – по
показаниям. Критерии тяжести пневмоний приведены в табл. 1.
Таблица 1. Критерии тяжести пневмоний
“Золотой стандарт” диагностики пневмонии:
острое начало;
лихорадка;
кашель с мокротой;
лейкоцитоз или лейкопения;
инфильтрация в легочной ткани, которая ранее не
определялась.
Показания для амбулаторного лечения
возраст до 50 лет;
сохраненный интеллектуальный статус;
отсутствие указаний на сопутствующие онкологические
заболевания, застойную сердечную недостаточность, цереброваскулярную
патологию, заболевания почек и печени;ЧДД < 25/мин;
ЧСС <= 90/мин;
температура тела 35,0–38,3°С;
АД систолическое >90 мм рт. ст., диастолическое >60 мм рт.
ст.;поражение не более одного сегмента легкого;
удовлетворительные бытовые и материальные условия;
возможность проведения рентгенологического исследования
органов грудной клетки.
Показания для госпитализации в стационар
отсутствие эффекта от амбулаторного лечения в течение 3 дней
(сохраняющаяся повышенная температура тела без тенденции к снижению, симптомы
интоксикации);возраст старше 60 лет;
социальные показания: неудовлетворительные бытовые и
материальные условия, одинокие лица;поражение нескольких сегментов легкого или двухстороннее
поражение легких;признаки абсцедирования (гнойная мокрота со зловонным запахом,
кровохарканье, деструкция пораженного участка легочной ткани);
возможная аспирация;
плевральный выпот;
анемия (гемоглобин <90 г/л);
лейкопения <4 . 109/л или лейкоцитоз >16 . 109/л;
сопутствующие инвалидизирующие заболевания: ХОБЛ с дыхательной
недостаточностью 2 стадии и выше и/или с хроническим легочным сердцем, тяжелая
артериальная гипертония, застойная сердечная недостаточность, сахарный диабет,хроническая почечная или печеночная недостаточность,
алкоголизм, наркомания, иммунодефицитные состояния, включая ВИЧ-инфекцию;невозможность срочного проведения рентгенологического
исследования органов грудной клетки из-за тяжести состояния больного или по
организационным причинам.
Таблица 2. Амбулаторное лечение пневмонии легкой степени тяжести
в зависимости от клинической ситуации
Показания для госпитализации в отделение реанимации и
интенсивной терапии (ОРИТ)
Острая дыхательная недостаточность:
ЧДД <8/мин или >35/мин;
PaO2 (парциальное давление кислорода в артериальной крови) <70
мм рт. ст.;парциальное давление углекислого газа в артериальной крови >50
мм рт. ст.;PaO2/FiO2 <250 мм рт. ст. или <200 мм у больных ХОБЛ;
насыщение крови кислородом <90% при дыхании атмосферным
воздухом;признаки утомления дыхательной мускулатуры.
Острая сердечно-сосудистая недостаточность:
артериальная гипотония (среднее АД <70 мм рт. ст.) или
гипертензия (среднее АД >110 мм рт. ст.);гемодинамически значимые нарушения ритма;
использование кардиотоников (допамин в дозе более 7 мкг/кг/мин);
диурез менее 20 мл/ч (при отсутствии гиповолемии).
Острая почечная недостаточность:
снижение скорости клубочковой фильтрации <0,5 мл/кг/ч;
гиперкреатининемия >0,17 ммоль/л;
натрий мочи <40 ммоль/л.
Острая церебральная недостаточность:
любые остро возникшие формы нарушения сознания.
Лечение пневмонии в амбулаторных условиях
У всех больных с подозрением на пневмонию измеряется температура
тела, частота дыхания, пульса и уровень АД. Подозрительными на пневмонию следует
считать лиц с острой респираторной вирусной инфекцией (ОРВИ), у которых имеются:
повышенная температура, не соответствующая тяжести ОРВИ, боль в грудной клетке
при дыхании, отделение мокроты, особенно с примесью крови, локальные изменения
физикальных данных над легочными полями, симптомы интоксикации.
Пневмония легкой степени тяжести: рекомендуют домашний
режим, при необходимости – постельный (во время лихорадки), витаминизированная
жидкость (клюквенный, брусничный, лимонный морсы) до 2–2,5 л в сутки,
антибактериальная терапия per os в течение 7–10 сут или в течение 3 сут
после нормализации температуры тела (табл. 2), аскорбиновая кислота внутрь
1,5–2,0 г.
Критерии выздоровления: отсутствие клинических симптомов
болезни, нормализация рентгенологической картины, нормализация анализа крови.
Пневмония средней, тяжелой и крайне тяжелой степени тяжести:
экстренная госпитализация, контроль указанных выше параметров,
применение на догоспитальном этапе сосудистых препаратов, ингаляции увлажненного
кислорода, искусственная вентиляция легких.
Эмпирическую антибактериальную терапию необходимо начать не
позднее 8 ч с момента обращения больного к врачу [5].
План осмотров больного пневмонией участковым терапевтом
1. Постановка диагноза (клинически), определение
тяжести состояния и показаний для амбулаторного лечения. Обследование:
общий анализ крови, рентгенография (крупнокадровая флюорография) грудной
клетки.
2. Через 3–4 сут антибактериальной терапии:
клиническая оценка эффективности лечения (улучшение самочувствия, снижение
или нормализация температуры), оценка рентгенологических данных и анализа
крови.
3. Через 7–10 дней от начала терапии для решения
вопроса об отмене антибиотиков или продолжении лечения (в течение 3 сут
после нормализации температуры тела).
4. Через 14–16 сут от начала лечения для решения
вопроса о трудоспособности больного проводится такое же обследование, как
в начале болезни.
Список литературы
1. Чучалин А.Г. // Пульмонология. 1999. №2. С. 6.
2. Антибактериальная терапия у взрослых: Учебно_методическое
пособие для врачей. МЗ РФ. Комиссия по антибиотической политике. М., 1998.
3. Синопальников А.И. // Рус. мед. журн. 2001. Пульмонология.
Репринт. С. 3.
4. Синопальников А.И., Страчунский Л.С. // Клин. микробиол. и
антимикроб. химиотер. 2001. Т. 3. № 1. С. 54.
5. Bartlett J.G. et al. // Clin. Infect. Dis. 2000. V. 31. P.
347.
6. BTS guidelines for the management of community acquired
pneumonia in adults // Thorax. 2001. V. 56. Suppl. IV. P. 1.
7. Страчунский Л.С. // Consilium Medicum. 2002. Т. 4. № 4. С.
180.
8. Mandell L.A. et al. // J. Infect. Dis. 1993. V. 148. P. 1418.
9. Bartlett J.G. et al. // Clin. Infect. Dis. 1998. V. 26. P.
811.
10. Press R.A. // Pharmacotherapy. 2001. V. 21. № 7. Pt. 2. Р.
100S.
11. Mandell L.A. et al. // Clin. Infect. Dis. 2000. V. 31. P.
383.
Если вы заметили орфографическую, стилистическую или другую ошибку на ? |